группа заболеваний, характеризующихся своеобразным изменением апофизов коротких и эпифизов длинных трубчатых костей, энхондрально оссифицирующихся костей кисти и стопы, позвоночника, реже других растущих костных структур.
Остеохондропатия встречается преимущественно в детском и юношеском возрасте. Считается, что в связи с эмболией или тромбозом сосудов кости развивается ее асептический некроз (см. Некроз кости асептический). Некротизированные костные перекладины утрачивают прочность и повреждаются даже при малейшей нагрузке. В дальнейшем нарастает деформация эпифизов и апофизов костей, наблюдается болезненность суставов, нарушение их функции, конфигурации или конгруэнтности суставных поверхностей, что в конечном итоге приводит к развитию деформирующего артроза (см. Остеоартроз).
Возможна наследственная предрасположенность к О., имеют значение пороки развития сосудистой сети костной ткани, изменения гормонального фона, различных видов обмена веществ, регуляции кровотока и нервной трофики. Предрасполагающими факторами для развития асептического некроза кости являются хронические микротравмы (Микротравма), длительное вынужденное нефизиологическое положение конечности или позвоночника в ходе профессиональной, спортивной деятельности или лечебных мероприятий.
В зависимости от локализации процесса различают 4 подгруппы остеохондропатий: О. эпифизов трубчатых костей (головки бедренной кости — болезнь Легга — Кальве — Пертеса (см. Пертеса болезнь), головки II—III плюсневой кости — болезнь Келер II, грудинного конца ключицы, фаланг пальцев рук); О. коротких губчатых костей (ладьевидной кости стопы — болезнь Келер I, полулунной кости кисти — Кинбека болезнь, ладьевидной кости — болезнь Прайзера. тела позвонка — Кальве болезнь, сесамовидной кости I плюснефалангового сустава); О. апофизов — так называемые апофизиты (бугристости большеберцовой кости — болезнь Осгуда — Шлаттера, бугра пяточной кости — болезнь Хаглунда — Шинца, апофизарных колец позвонков — болезнь Шейермана — May и др.); частичные О. суставных поверхностей — рассекающий остеохондрит Кенига (см. Кенига болезнь). У детей наиболее часто встречаются О. позвонков, эпифиза головки бедренной кости и апофиза большеберцовой кости. У взрослых асептический некроз костной ткани наблюдается при некоторых заболеваниях эндокринной системы (сахарный диабет); он может развиться в результате лечения большими дозами кортикостероидов при ревматизме, диффузных заболеваниях соединительной ткани. Наиболее часто подобный патологический процесс развивается в головке бедренной кости.
Для возникновения асептического некроза кости имеет значение степень ее созревания. Наиболее подвержены поражению активно растущие участки кости в определенный период роста ребенка. Так, в раннем детском возрасте таким местом является эпифиз, в подростковом возрасте — апофиз, а в пубертатном периоде — некоторые зоны ростковых пластинок. Клинические проявления О. зависят от возраста ребенка, стадии процесса, его выраженности и локализации.
Чаще всего обращают внимание на нарушение функции сустава или боль. При поражении позвоночника развивается сутулость, а затем кифоз, при поражении нижней конечности — хромота, контрактуры, гипотрофия мышц и реформация, при поражении верхней конечности — затруднения при выполнении различных необходимых в быту операций.
Решающее значение для установления диагноза имеет рентгенологическое исследование. Как правило, производят рентгенографию пораженного сегмента в стандартных проекциях, а при необходимости — томографию (Томография) и ангиографию. Рентгенолигически в развитии О. условно можно выделить 5 фаз, или стадий (рис. 1, 2). Стадия I характеризуется подхрящевым некрозом. Рентгенологическая картина при этом может быть не изменена, несмотря на наличие клинических симптомов, затем появляется слабое ограниченное уплотнение костного вещества в зоне некроза. Стадия II — импрессионный перелом: на рентгенограмме в зоне некроза виден гомогенный или неравномерный участок уплотнения кости (рис. 3, а). Стадия III — рассасывания; пораженный участок состоит из нескольких плотных бесструктурных фрагментов неправильной формы. Стадия IV — регенерации, характеризуется постепенной нормализацией рентгенологической структуры кости, иногда с образованием кистовидных полостей (рис. 3, б). В конечной V стадии, происходит либо восстановление структуры и формы кости, либо развиваются признаки деформирующего артроза. Исходом большинства О. является деформация кости или неконгруэнтность суставных поверхностей, которые нарушают функцию сустава и способствуют прогрессированию дистрофического процесса.
Интервалы между очередными рентгенологическими исследованиями зависят от стадии болезни и составляют в среднем от одного до нескольких месяцев во II стадии, от 6 месяцев до 1 года, а иногда и более — в III и IV стадиях.
Лечение в основном консервативное. Назначают щадящий режим или производят иммобилизацию пораженного отдела скелета. Широко используют санаторно-курортное лечение, физиотерапию, ортезы, ортопедическую обувь. Проводят курсы общеукрепляющей терапии. Большое значение имеет рациональная ЛФК в соответствии со стадиями О. Остаточные явлении О. — деформации и контрактуры — лечат консервативно, при стойком нарушении функции в отдельных случаях проводят операцию.
Прогноз для жизни благоприятный, при своевременном лечении можно предотвратить возникновение деформаций и контрактур.
Подробнее о клинической картине, диагностике и лечении остеохондропатий см. в статьях Бедро, Голень, Голеностопный сустав, Кисть, Коленный сустав, Локтевой сустав, Лучезапястный сустав, Плечевой пояс, Плечевой сустав, Позвоночник, Стопа, Тазобедренный сустав.
Библиогр.: Волков М.В. и Дедова В.Д. Детская ортопедия, с 269, М., 1480; Ортопедия и травмотология детского возраста, под ред. М.В. Волкова и Т.М. Тер-Егиазарова, с. 273, М., 1983; Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Рубашева А.В. Частная рентгенодиагностика заболеваний костей и суставов, Киев, 1967.
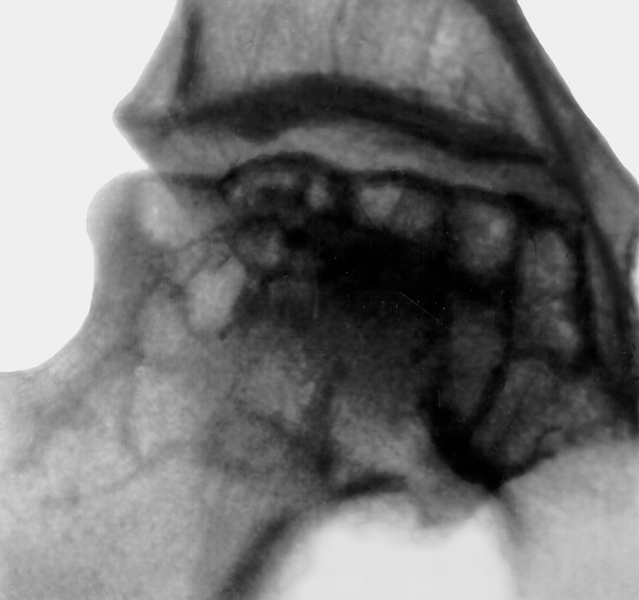 Рентгенограмма тазобедренного сустава (прямая проекция) при болезни Легга — Кальве — Пертеса: IV стадия, виден ряд кистовидных просветлений в ткани головки бедренной кости">
Рентгенограмма тазобедренного сустава (прямая проекция) при болезни Легга — Кальве — Пертеса: IV стадия, виден ряд кистовидных просветлений в ткани головки бедренной кости">Рис. 3 б). Рентгенограмма тазобедренного сустава (прямая проекция) при болезни Легга — Кальве — Пертеса: IV стадия, виден ряд кистовидных просветлений в ткани головки бедренной кости.
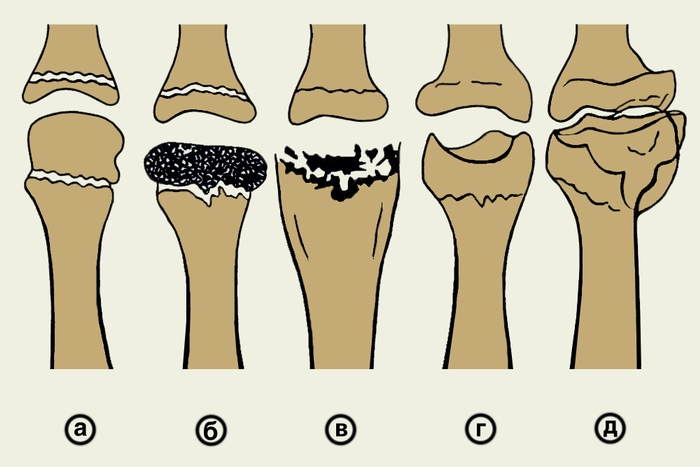 перелом), виден участок уплотнения кости; в — III стадия (рассасывания), пораженный участок состоит из нескольких плотных бесструктурных фрагментов неправильной формы; г — IV стадия (регенерации), постепенная нормализация рентгенологической картины; д — V стадия, первично-костная форма деформирующего остеоартроза">
перелом), виден участок уплотнения кости; в — III стадия (рассасывания), пораженный участок состоит из нескольких плотных бесструктурных фрагментов неправильной формы; г — IV стадия (регенерации), постепенная нормализация рентгенологической картины; д — V стадия, первично-костная форма деформирующего остеоартроза">Рис. 1. Схематическое изображение эволюции изменений головки II плюсневой кости при болезни Келер II: а — I стадия (подхрящевой некроз кости), изменения на рентгенограмме не выявляются; б — II стадия (импрессионный перелом), виден участок уплотнения кости; в — III стадия (рассасывания), пораженный участок состоит из нескольких плотных бесструктурных фрагментов неправильной формы; г — IV стадия (регенерации), постепенная нормализация рентгенологической картины; д — V стадия, первично-костная форма деформирующего остеоартроза.
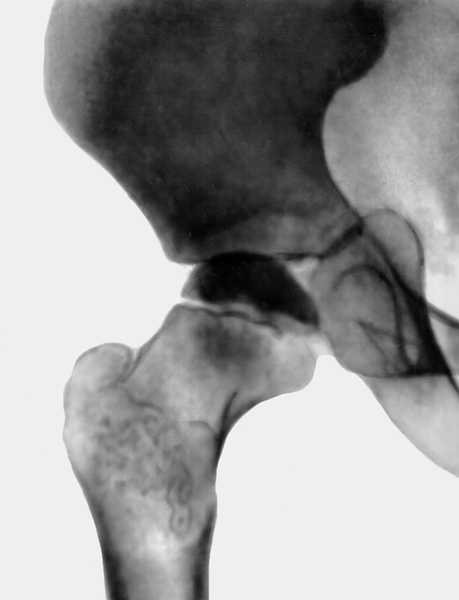
Рис. 3а). Рентгенограмма тазобедренного сустава (прямая проекция) при болезни Легга — Кальве — Пертеса: II стадия, импрессионный перелом головки бедренной кости, виден участок уплотнения кости.
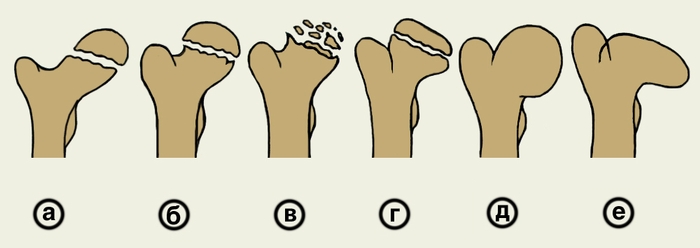 остеоартроз с образованием шаровидной головки бедренной кости; е — V стадия, деформирующий остеоартроз с образованием грибовидной головки бедренной кости">
остеоартроз с образованием шаровидной головки бедренной кости; е — V стадия, деформирующий остеоартроз с образованием грибовидной головки бедренной кости">Рис. 2. Схематическое изображение эволюции изменений головки бедренной кости при болезни Легга — Кальве — Пертеса: а — I стадия (асептический некроз кости), изменения на рентгенограмме не выявляются; б — II стадия (импрессионный перелом); в — III стадия (рассасывания), пораженный участок состоит из плотных бесструктурных фрагментов неправильной формы; г — IV стадия (регенерации), восстановление формы кости; д — V стадия, деформирующий остеоартроз с образованием шаровидной головки бедренной кости; е — V стадия, деформирующий остеоартроз с образованием грибовидной головки бедренной кости.
II
Остеохондропати́я (osteochondropathia; Остео- + греч. chondros хрящ + pathos страдание, болезнь)
общее название болезней, характеризующихся дистрофией губчатого вещества коротких или эпифизов длинных трубчатых костей, обычно с патологическими изменениями суставного хряща, проявляющихся нарушением функции сустава и деформацией пораженной кости.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.