воспалительное заболевание артерий среднего и мелкого калибра, сопровождающееся вторичным поражением органов и тканей. В патологический процесс вовлекаются преимущественно артерии мышечного типа, причем все их стенки (панартериит). Изменения артерий часто носят сегментарный характер и возникают в местах их разветвления (рис. 1). В наиболее тяжелых случаях болезни возможно образование аневризм, которые могут пальпироваться в виде узелков. Последствиями тяжелого панартериита могут быть инфаркты, кровоизлияния, рубцы.
Этиология П.у. разнообразна. Основное значение придается аллергии к лекарственным препаратам (см. Лекарственная аллергия), сывороткам, вакцинам, пищевой аллергии (Пищевая аллергия), холодовой аллергии, Поллинозам и вирусной инфекции (в первую очередь вирусу гепатита В). Роль вируса гепатита В в этиологии П. у. подтверждается частым обнаружением в сыворотке крови больных поверхностного антигена этого вируса, а также морфологическими признаками гепатита вирусного (Гепатиты вирусные) или цирроза печени (Цирроз печени) по результатам пункционной биопсии. Предполагается, что в возникновении П. у. играют роль и другие вирусы (вирус герпеса, цитомегаловирус).
Патогенез П. у. связывают с фиксацией циркулирующих иммунных комплексов в стенке сосудов. В состав иммунных комплексов входят антиген (вируса гепатита В или лекарственный гаптен), антитела к нему и комплемент. Поражение стенки сосуда сопровождается гиперкоагуляцией, вторичным тромбозом.
Клиническая картина. Для П. у. характерна системность клинических проявлений. Заболевание начинается, как правило, постепенно с общих симптомов, среди которых наиболее постоянны лихорадка, прогрессирующее похудание, мышечно-суставные боли. Лихорадка наблюдается у 95—100% больных. Чаще она неправильного типа, не изменяется под действием антибиотиков, но быстро исчезает при применении кортикостероидов. Повышение температуры тела особенно выражено в начале заболевания, в дальнейшем при появлении органной патологии лихорадка, как правило, исчезает. Истощение почти патогномонично для П. у. В ряде случаев масса тела уменьшается катастрофически (30—40 кг за несколько месяцев), а степень кахексии выше, чем при онкологических заболеваниях. Миалгии, в меньшей степени артралгии, встречаются у большинства больных в начале заболевания. Характерны боли в икроножных мышцах и крупных суставах.
Среди органной патологии, свойственной П. у., выделяют пять основных синдромов, встречающихся наиболее часто и определяющих специфическую клиническую картину заболевания: поражение сосудов почек, органов и тканей брюшной полости, сердца, легких и периферической нервной системы.
Поражение сосудов почек встречается у 75—90% больных. Появление клинических симптомов со стороны почек свидетельствует обычно о далеко зашедшем процессе. Наиболее типично развитие артериальной гипертензии, в большинстве случаев стабильной, упорного течения, иногда злокачественной, приводящей к тяжелой Ретинопатии и даже потере зрения. В моче наблюдаются протеинурия (1—3 г в сутки), микрогематурия, изредка встречается макрогематурия. У отдельных больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы. Поражение почек имеет серьезное прогностическое значение и может привести в течение 1—3 лет к развитию почечной недостаточности (Почечная недостаточность).
Поражение сосудов органов и тканей брюшной полости нередко наблюдается уже в самом начале заболевания. Характерны боли в животе и диспептические явления. Боли носят, как правило, разлитой характер, они постоянные, упорные, нарастающие по своей интенсивности. Из диспептических явлений следует выделить диарею с частотой стула до 6—10 раз в сутки с примесью крови, слизи. Отмечаются анорексия, иногда тошнота, рвота. Нередко развивается Перитонит в результате перфорации язв или гангрены кишечника. Возможны желудочно-кишечные кровотечения (Желудочно-кишечное кровотечение).
Поражение венечных сосудов сердца встречается у 50—70% больных, но часто не сопровождается ангинозными болями. Характерно развитие инфарктов миокарда (Инфаркт миокарда), преимущественно мелкоочаговых. Быстро прогрессирующий Кардиосклероз приводит к нарушению ритма, проводимости и сердечной недостаточности (Сердечная недостаточность).
Поражение легких встречается примерно у трети больных и может проявляться бронхоспазмом и гиперэозинофилией, эозинофильными легочными инфильтратами. Особенно типично поражение сосудов легких с развитием так называемой сосудистой пневмонии, для которой характерны кашель со скудным количеством слизистой мокроты, изредка кровохарканье, нарастающие признаки дыхательной недостаточности (Дыхательная недостаточность). Рентгенологически в легких отмечаются резкое усиление сосудистого рисунка, напоминающее застойное легкое, инфильтрация легочной ткани, преимущественно в прикорневых зонах (рис. 2).
Поражение периферической нервной системы наблюдается у половины больных. Развивается асимметричный моно- или полиневрит (см. Невриты). Характерны резкие боли, парестезии, реже парезы. Поражаются преимущественно нижние конечности. Иногда развивается картина полимиелорадикулоневрита с парезом кистей и стоп (рис. 3). Черепные нервы вовлекаются в процесс редко.
У 15—30% больных можно выявить узелковые образования по ходу сосудистых стволов, а также изменения кожи язвенно-некротического характера или по типу древовидного Ливедо. Поражение периферических сосудов при П. у. может приводить к некрозу мягких тканей и развитию гангрены (рис. 4).
Известно несколько клинических вариантов П. у.: классический, астматический, кожно-тромбангиитический, моноорганный. Особым вариантом П.у., встречающимся у детей, считают Кавасаки болезнь. Классический вариант П.у. характеризуется выраженной полисиндромностью проявлений, наличием всех наиболее типичных для заболевания симптомов: лихорадки, похудания, миалгий, поражения почек с артериальной гипертензией, полиневрита и т.д. Нередко в крови больных обнаруживают поверхностный антиген вируса гепатита В. Астматический вариант П. у. преобладает у женщин. На первое место в клинической картине выступает бронхоспазм, сопровождающийся гиперэозинофилией. Кожно-тромбангиитическому варианту П. у., наблюдающемуся у детей, свойственно изолированное или преимущественное поражение сосудов кожи и подкожной клетчатки. Отмечаются также лихорадка, миалгии, похудание. Признаки поражения сосудов внутренних органов отсутствуют или мало выражены. Для моноорганного варианта П. у. типична выходящая на первый план стойкая артериальная гипертензия, обусловленная поражением почечных сосудов. Вместе с тем могут обнаруживаться типичные кожные изменения, лихорадка, боли в суставах и мышцах.
Диагноз устанавливают на основании анамнеза (лекарственная аллергия, персистирование вируса гепатита В), типичной полисиндромной клинической картины заболевания и результатов лабораторных исследований. Отмечаются нейтрофильный лейкоцитоз, повышение СОЭ, С-реактивного белка, α2-глобулинов и т.д. Эти показатели отражают главным образом степень активности процесса, диагностическая ценность их обычно невелика.
Лечение направлено прежде всего на иммунные механизмы воспаления. Основными принципами лечения являются раннее его начало, совместное применение кортикостероидов (см. Кортикостероидные гормоны) и иммунодепрессантов (см. Иммунокорригирующие средства), индивидуальный подбор препаратов и их доз. Наряду с патогенетической терапией необходимо применение средств, улучшающих микроциркуляцию и положительно влияющих на реологические свойства крови. Используется также симптоматическая терапия (гипотензивные, бронхоспастические, анальгетические и другие средства).
Прогноз, несмотря на значительный прогресс в лечении, остается достаточно серьезным. Он зависит главным образом от тяжести поражения почек и артериальной гипертензии, желудочно-кишечных осложнений.
См. также Васкулиты (Васкулиты кожи), Васкулиты кожи.
Библиогр.: Насонова В.А. и Астапенко М.Г. Клиническая ревматология, М., 1989; Семенкова Е.Н. Системные васкулиты. с. 8, 21, М., 1988; Ярыгин Н.Е., Насонова В.А. и Потехина Р.Н. Системные аллергические васкулиты, М., 1980.
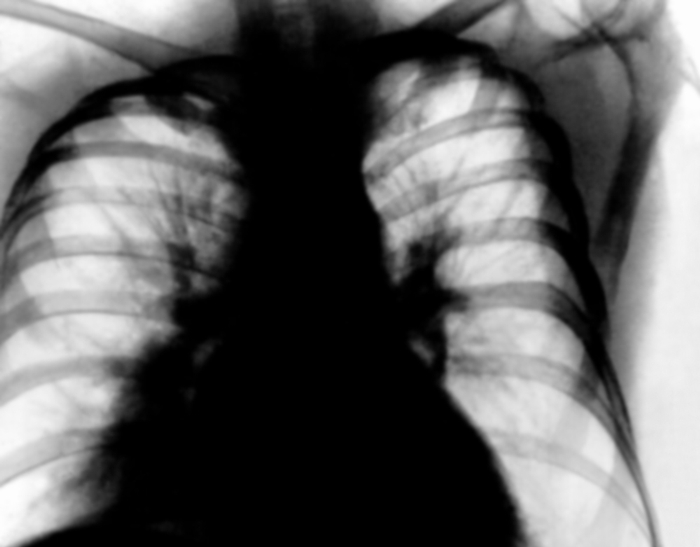 Рентгенограмма грудной клетки больного узелковым периартериитом: выражены интерстициальные изменения по типу пневмонита">
Рентгенограмма грудной клетки больного узелковым периартериитом: выражены интерстициальные изменения по типу пневмонита">Рис. 2. Рентгенограмма грудной клетки больного узелковым периартериитом: выражены интерстициальные изменения по типу пневмонита.
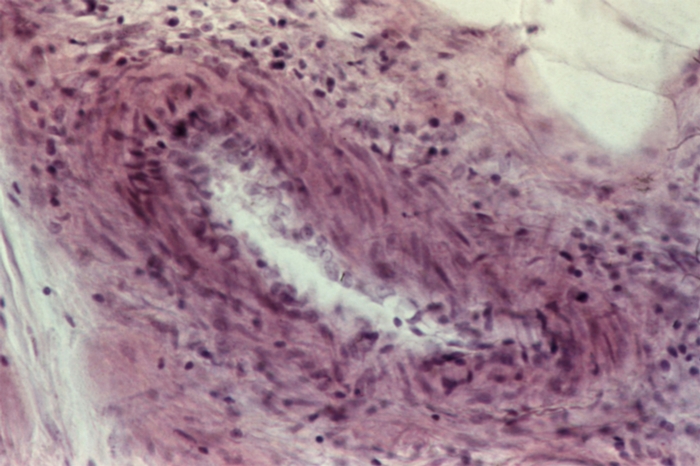 панваскулит с резким сужением просвета сосуда; окраска гематоксилином и эозином; ×100">
панваскулит с резким сужением просвета сосуда; окраска гематоксилином и эозином; ×100">Рис. 1. Микропрепарат подкожной клетчатки больного с узелковым периартериитом: панваскулит с резким сужением просвета сосуда; окраска гематоксилином и эозином; ×100.
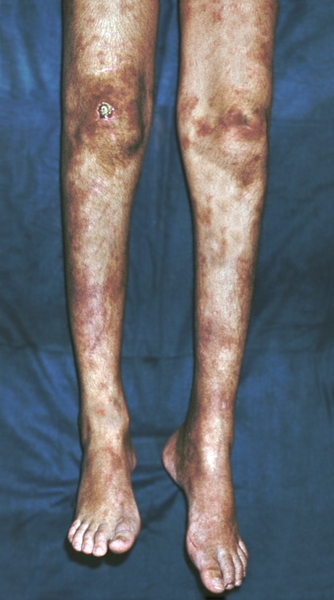 парез левой стопы) и поражение кожи с некротическими очагами у больного узелковым периартериитом">
парез левой стопы) и поражение кожи с некротическими очагами у больного узелковым периартериитом">Рис. 3. Асимметричный полиневрит (парез левой стопы) и поражение кожи с некротическими очагами у больного узелковым периартериитом.
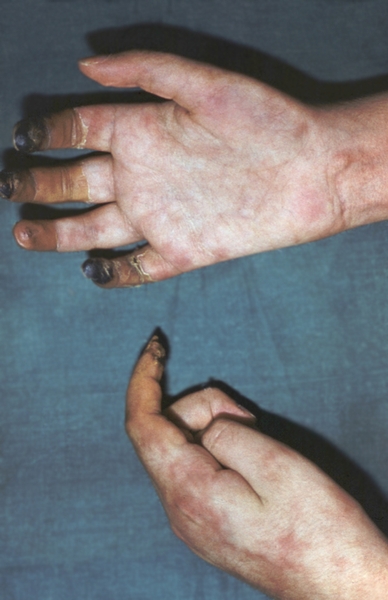 Некроз тканей пальцев при узелковом периартериите">
Некроз тканей пальцев при узелковом периартериите">Рис. 4. Некроз тканей пальцев при узелковом периартериите.
II
Периартерии́т узелко́вый (periarteriitis nodosa; син.: Куссмауля — Мейера болезнь, панартериит нодозный, периартериит нодозный, полиартериит нодозный, полиартериит узелковый)
болезнь из группы коллагенозов, характеризующаяся острым или подострым диффузным воспалением стенок артерий мышечного типа и артериол внутренних органов, кожи и мышц, очаговым ишемическим некрозом тканей и функциональной недостаточностью пораженных органов; заболевают преимущественно мужчины молодого и среднего возраста.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.