деформация стопы, характеризующаяся уплощением ее сводов. Уплощение продольного свода стопы приводит к развитию продольного П., а распластанность переднего ее отдела — к поперечному. Часто П. сочетается с другими деформациями.
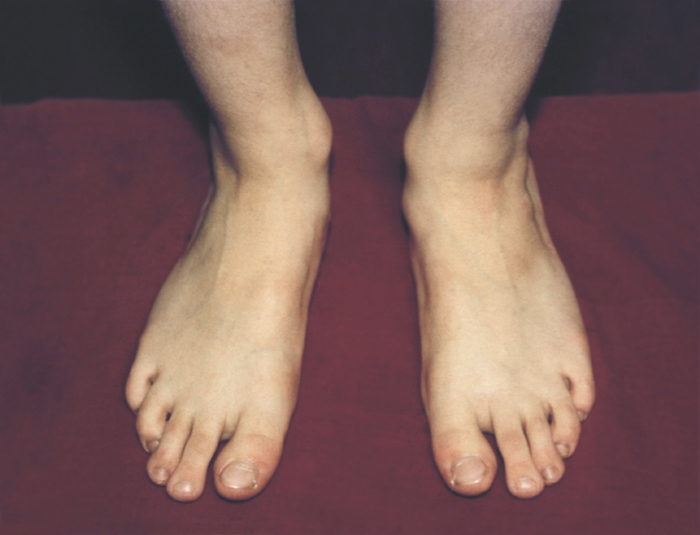
Различают врожденное и приобретенное П. Врожденное П. (рис. 1) встречается редко, в основном это продольное П. с пронацией стопы — так называемая плосковальгусная стопа.
Причиной врожденного П. являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж.
Приобретенное П. наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей и других неблагоприятных влияний (статическое П.). Рахитическое П. развивается в результате ослабления мышечно-связочного аппарата и остеомаляции под влиянием нагрузки. Лечение консервативное — витамины, лечебная гимнастика, массаж, ортопедические стельки, ортопедическая обувь. Паралитическое П. является следствием вялого пареза или паралича мышц, поддерживающих свод стопы — одной или обеих (передней и задней) большеберцовых мышц. Наиболее часто этот тип П. встречается после перенесенного полиомиелита, реже в результате повреждения большеберцового нерва. Лечение включает назначение ортопедической обуви, физио- и бальнеопроцедуры, массаж. У детей при нефиксированной деформации возможна операция пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы. Для стабилизации пятки выполняют подтаранный артродез, в тяжелых случаях — клиновидную резекцию стопы, трехсуставной артродез. Посттравматическое П. развивается в результате неправильного сращения переломов лодыжек, костей предплюсны и плюсны, повреждения связочного аппарата стопы. Лечение зависит от выраженности деформации. При небольшой степени уплощения сводов стопы назначают ортопедические стельки, ортопедическую обувь, ЛФК и физиотерапию. При безуспешности консервативных мероприятий показана операция, характер которой также зависит от степени и типа деформации.
Наиболее часто встречается статическое П., как продольное и поперечное, так и их комбинации. Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития. К ранним симптомам продольного П. относится повышенная утомляемость ног, периодические боли в области продольного свода стопы, в голенях, которые возникают при ходьбе и в конце дня. Под действием нагрузки (в положении стоя) продольный свод стопы опускается. С увеличением степени П. боли усиливаются, становятся постоянными, походка теряет эластичность. При выраженном П. продольный свод стопы не определяется, она постепенно принимает вальгусное положение (рис. 2), движения в ее суставах ограничиваются.
Поперечное плоскостопие характеризуется распластанностью переднего отдела стоп за счет расхождения плюсневых костей, в результате появляются боли и омозолелость на подошвенной поверхности под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, отклонение I пальца стопы наружу (hallux valgus) и молоткообразная деформация других ее пальцев.
Диагноз ставят на основании осмотра, данных рентгенографии с рентгенометрией, плантографии, подометрии или подографии (Подография).
При продольном плоскостопии I степени или слабовыраженном П. больных беспокоят усталость в нижних конечностях и боли в стопах при нагрузках. Опускание продольного свода происходит главным образом при нагрузке. Стопа внешне не деформирована, походка может терять упругость. Затруднений в подборе обуви нет. На плантограмме закрашенная часть распространяется на 1/3 подсводного пространства. На профильной рентгенограмме стоп, произведенной стоя, угол наклона пяточной кости составляет 11—15°, а таранный угол увеличивается до 100°.
При II степени продольного П. (умеренно выраженное П.) боли интенсивнее и носят более постоянный характер, их отмечают не только в стопах, но и в голенях. Понижение продольного свода определяют уже и без нагрузки, но стоя оно более выражено. Походка теряет упругость и плавность. Подбор обуви несколько затруднен. На плантограмме закрашенная часть распространяется на 2/3 подсводного пространства. На профильной рентгенограмме стоп угол наклона пяточной кости уменьшается до 6—10°, таранный угол увеличивается до 110°.
При III степени П. (резко выраженное продольное П.) имеются жалобы на постоянные боли в стопах, голенях, а также в пояснице, значительно усиливающиеся после нагрузки. Клинически продольный свод стопы не определяется. Пятка округлой формы, контуры ахиллова (пяточного) сухожилия сглажены. Ходьба затруднена. Постепенно нарастает тугоподвижность в суставах стоп и голеностопных суставах. Возможно появление отека стоп и области голеностопных суставов. Подбор обуви затруднен, а иногда и невозможен. На плантограмме закрашенная часть распространяется на все подсводное пространство. На профильной рентгенограмме угол наклона пяточной кости от 5 до 0°. Таранный угол доходит до 125°.
Деформация стоп при любой степени продольного П. может быть не фиксированной, если возможна пассивная коррекция, и фиксированной, если она невозможна. Кроме того, продольное П. может сочетаться с вальгусным отклонением заднего отдела или всей стопы, с приведением или отведением переднего ее отдела, а очень редко даже с варусным отклонением заднего отдела или всей стопы. Опускание продольного свода может происходить не только за счет средней части так называемого подсводного пространства, но и за счет главным образом переднего, заднего или обоих отделов стопы. Продольное П. может сочетаться с любой степенью поперечного плоскостопия.
При I степени поперечного П. (слабо выраженное П.) отмечают повышенную утомляемость нижних конечностей после длительной ходьбы или стояния. Возможны периодические боли в переднем отделе стопы. Распластывается передний отдел стоп за счет отклонения I плюсневой кости медиально или V плюсневой кости латерально или веерообразного расхождения всех плюсневых костей. Кожа под головками II, III, IV плюсневых костей грубеет. Отмечают некоторое увеличение медиального края головки I плюсневой кости, огрубение и частое воспаление кожи в этой области. На тыльной поверхности переднего отдела стопы контурируются сухожилия разгибателей пальцев. На плантограмме и рентгенограмме стоп, произведенной в фасной проекции, определяется отклонение I пальца кнаружи до 29°.
При II степени поперечного П. (умеренно выраженное П.) при нагрузке появляется боль под головками средних плюсневых костей, чувство жжения, а также боли в области головки I плюсневой кости по медиальному ее краю, в положении стоя, особенно в обуви. Поперечная распластанность становится значительной либо за счет веерообразного расхождения всех плюсневых костей, либо отклонения медиально I плюсневой кости или латерально V плюсневой кости. Встречаются также варианты поперечного П., при котором нормально расположены плюсневые кости, а головки средних плюсневых костей опущены в подошвенную сторону. В этом случае под головками II, III, IV плюсневых костей определяют омозолелость кожи. Головка I плюсневой кости увеличена за счет костно-хрящевых разрастаний по медиальному ее краю, отмечается омозолелость кожи, возможно воспаление подкожных синовиальных сумок (см. Бурсит). Сухожилия разгибателей пальцев на тыле стопы натянуты. Часто развивается молоткообразная деформация II, III, IV пальцев с омозолелостью кожи на межфаланговых суставах, деформация пассивно устраняется. На плантограмме и рентгенограмме определяют отклонение I пальца кнаружи до 39°
При III степени поперечного П. (резко выраженное П.) при нагрузке отмечают сильные и постоянные боли под головками плюсневых костей, боли в области деформированных головок первых и возможно пятых плюсневых костей в положении стоя. Резко выражена распластанность переднего отдела стоп. Под головками средних плюсневых костей формируются значительные натоптыши. Головка I плюсневой кости деформируется и выступает медиально, I палец значительно отклонен кнаружи, иногда он находится в положении вывиха (в плюснефаланговом суставе). Часто рецидивируют бурситы в области головок первых плюсневых костей. Сухожилия разгибателей пальцев как и при II степени П., сильно натянуты, II, Ill, IV пальцы молоткообразно деформированы, но деформация уже пассивно не устраняется. Формируются вывихи пальцев. Обычно также наблюдаются болезненные мозоли и бурситы на межфаланговых суставах. На рентгенограмме и плантограмме первые пальцы отклонены кнаружи более чем на 40°.
Поперечное плоскостопие любой степени, также как и продольное П., может быть нефиксированным, если при сжатии плюсневых костей в поперечном направлении они легко сближаются, и фиксированным или жестким, если это невозможно.
Следует помнить, что встречается поперечное и продольное плоскостопие со значительным нарушением формы стопы, которое не сопровождается жалобами на боли и нарушение функции стоп.
Лечение плоскостопия, в основном, консервативное. Оно направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп — лечебная гимнастика, массаж, ножные ванны, физиотерапия, ортопедические стельки, ортопедическая обувь (см. Обувь), корригирующие ортезы (резиновые манжеты с валиком со стороны подошвы, защитники для головки I плюсневой кости. П-образные прокладки из поролона при молоткообразных пальцах). Если консервативное лечение не эффективно и деформация прогрессирует, то показана операция. При продольном плоскостопии к оперативному вмешательству прибегают редко, в основном при резко выраженной плосковальгусной стопе. Выполняют операцию Пертеса (рис. 3), клиновидную резекцию стопы, трехсуставной артродез, серповидную резекцию по Куслику и др. При поперечном плоскостопии выполняют различные реконструктивные операции на переднем отделе стоп, устраняющие не только следствие (hallux valgus), но и основную причину (медиальное отклонение I плюсневой кости) этой многокомпонентной деформации.
С целью правильного формирования сводов стоп в детском возрасте необходимо выполнять специальные упражнения, направленные на укрепление мышц и суставно-связочного аппарата стоп, рекомендуют ходьбу босиком по неровной почве, по песку для естественной тренировки мышц голени, активно поддерживающих свод стопы (так называемый рефлекс щажения).
При начальных степенях плоскостопия необходимо подбирать рациональную обувь, уменьшать нагрузку на стопы при стоянии и ходьбе, применять массаж и лечебную гимнастику. Кроме того, назначают супинаторы и индивидуально изготовляемую ортопедическую обувь.
Лечебную физкультуру назначают при всех формах П., как одно из средств комплексной терапии, направленной на исправление деформации стоп и закрепление результатов коррекции. Под исправлением деформации стопы понимают уменьшение степени уплощения сводов и пронации пятки. Подбирая для решения этих задач специальные средства ЛФК следует учитывать особенности работы мышц нижних конечностей. Упражнения в начале лечебного курса выполняют из исходных положений сидя и лежа, в которых масса тела не действует на свод стоп. Специальные упражнения чередуют с общеразвивающими для всех мышечных групп. Необходимо добиться восстановления баланса мышц, удерживающих продольный свод стопы в правильном положении, улучшения координации движений.
В основном периоде лечебного курса ведущей задачей является достижение активной коррекции сводов стопы и закрепление ее. Для этого используют упражнения с постепенно увеличивающейся нагрузкой, с сопротивлением, нагрузкой на стопы и с предметами — захват пальцами камешков, шариков, карандашей, мяча, перекладывание их, катание подошвами ног палки, роликов, счет и т.п. Кроме того, используют упражнения в специальных видах ходьбы — на носках, на пятках, на наружной поверхности стоп, с параллельной установкой стоп и др. Для усиления корригирующего эффекта упражнений могут применяться ребристые доски, скошенные поверхности и т.п. (рис. 4).
Все специальные упражнения следует проводить в сочетании с упражнениями, направленными на формирование правильной осанки (Осанка), общеразвивающими упражнениями в соответствии с возрастными особенностями. Благоприятные результаты лечения проявляются в уменьшении или полном исчезновении неприятных ощущений и болей при длительном стоянии и ходьбе, в нормализации походки и установки стоп. Повышению эффективности лечения способствует сочетание применения физических упражнений с массажем и самомассажем нижних конечностей (рис. 5). Коррекция поперечного свода стоп средствами ЛФК невозможна, так как на него мышцы стопы и голени прямого действия не оказывают.
При паралитическом плоскостопии ЛФК направлена на укрепление паретичных мышц, а при оперативном его лечении, например при сухожильно-мышечной пластике, на тренировку новой функции пересаженной мышцы.
Профилактику плоскостопия необходимо начинать с первых лет жизни ребенка. Она должна быть направлена на предупреждение развития П. или на предупреждение его прогрессирования: профилактические динамические осмотры детей, общеукрепляющий режим, рациональная обувь, лечебная физкультура.
См также Стопа.
Библиогр.: Корж А.А. и др. Справочник по травматологии и ортопедии, с. 173. Киев, 1980; Лечебная физическая культура, под ред. В.А. Епифанова, М., 1986: Многотомное руководство по ортопедии и травматологии, под ред. Н.П. Новаченко, т. 2, с. 702, М., 1968; Многотомное руководство по хирургии, под ред. Б.В. Петровского, т. 12, с 531, М., 1960; Современные методы лечения контрактур и деформаций суставов, под ред. М.В. Волкова и М.Д. Михельмана, с. 69, М., 1975; Справочник по детской лечебной физкультуре, под ред. М.И. Фонарева, с. 320, Л., 1983; Юмашев Г.С. Травматология и ортопедия, с. 535, 537, М., 1983.
 вид спереди)">
вид спереди)">Рис. 1а). Врожденное плоскостопие (вид спереди).
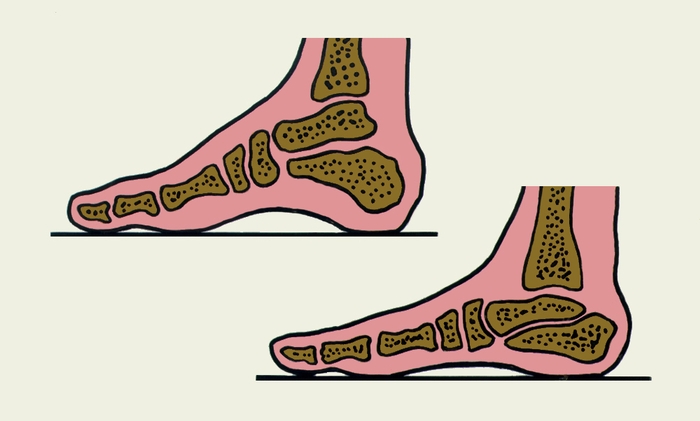
Рис. 2. Взаиморасположение костей стопы в норме (вверху) и при продольном плоскостопии (внизу).
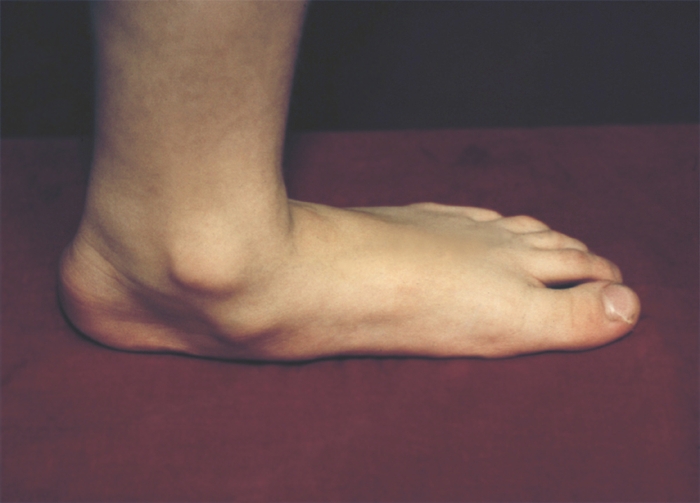
Рис. 1в). Врожденное плоскостопие (с внутренней стороны).
 ходьба по имитированной гальке из вспененного полиэтилена">
ходьба по имитированной гальке из вспененного полиэтилена">Рис. 4г). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по имитированной гальке из вспененного полиэтилена.
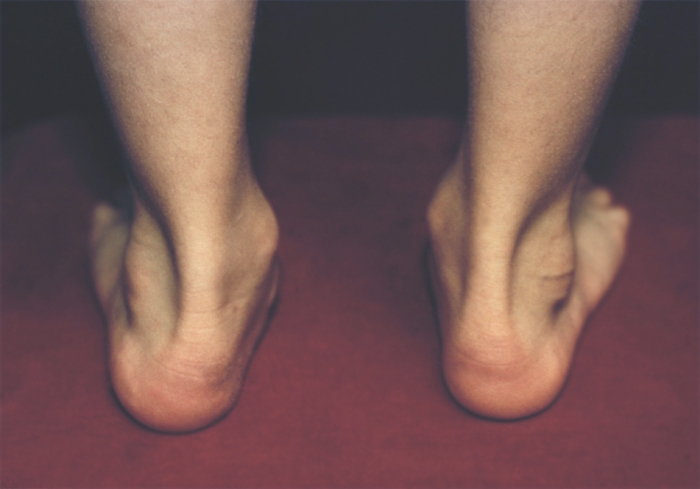
Рис. 1б). Врожденное плоскостопие (вид сзади).

Рис. 5а). Самомассаж стоп при плоскостопии с использованием массажного резинового коврика.

Рис. 4а). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: захватывание мяча.

Рис. 5б). Самомассаж стоп при плоскостопии с использованием массажного валика.

Рис. 4б). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: катание роликов выгнутых счет подошвенной поверхностью стоп.
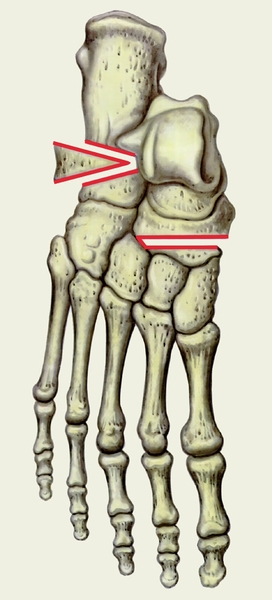
Рис. 3б). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: иссеченный костный клин введен в место остеотомии.

Рис. 4д). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по скошенной ребристой поверхности.
Рис. 4в). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба босиком по толстому мату.
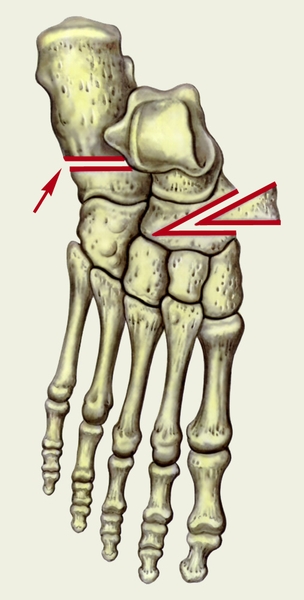 остеотомия костей плюсны (указано стрелкой) и иссечен костный клин">
остеотомия костей плюсны (указано стрелкой) и иссечен костный клин">Рис. 3а). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: проведена остеотомия костей плюсны (указано стрелкой) и иссечен костный клин.
II
Плоскосто́пие (pes planus; син. стопа плоская)
деформация стопы, характеризующаяся стойким уменьшением высоты ее сводов вплоть до их полного исчезновения.
Плоскосто́пие паралити́ческое (р. planus paralyticus) — П., обусловленное параличом мышц, поддерживающих своды стопы.
Плоскосто́пие попере́чное (р. transversoplanus) — П., при котором уменьшена высота поперечного свода стопы.
Плоскосто́пие продо́льное — П., при котором уменьшена высота продольного свода стопы.
Плоскосто́пие профессиона́льное (pes planus professionalis) — П., обусловленное длительным непрерывным стоянием при выполнении профессиональной работы.
Плоскосто́пие рахити́ческое (р. planus rachiticus) — П. у детей при рахите, характеризующееся уплощением стопы при стоянии и быстрым восстановлением сводов после снятия нагрузки.
Плоскосто́пие рефлекто́рно-спасти́ческое (р. planus contractus dolorosus) — стагическое П., сопровождающееся болезненным рефлекторным спазмом мышц стопы при ее перегрузке.
Плоскосто́пие стати́ческое (р. planus staticus) — П., обусловленное хронической перегрузкой стоп, например у лиц с избыточным весом.
Плоскосто́пие травмати́ческое (р. planus traumaticus) — П., обусловленное переломом наружной лодыжки, других костей стопы или повреждением ее мышц.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.