скопления крови, возникающие остро при кровоизлиянии под твердую или паутинную оболочки головного и (или) спинного мозга.
В зависимости от локализации различают церебральные и спинальные (гематорахис) П. к. Кровоизлияния могут быть субарахноидальными, эпидуральными и субдуральными (см. Мозговые оболочки). Основной причиной субарахноидальных кровоизлияний является разрыв аневризм сосудов головного мозга (чаще артериальных аневризм). Прорыв крови в субарахноидальное пространство может произойти также при геморрагическом Инсульте, в результате разрыва сосудов при черепно-мозговой травме, васкулитах, болезнях крови и др. Эпидуральные и субдуральные кровоизлияния в подавляющем большинстве случаев развиваются вследствие черепно-мозговой травмы (Черепно-мозговая травма).
Субарахнондальные кровоизлияния. Основные стадии развития субарахноидального кровоизлияния — распространение излившейся крови по системе ликвороносных каналов и субарахноидальных ячеек, свертывание крови в цереброспинальной жидкости с образованием сгустков и лизис сгустков. При излиянии в субарахноидальное пространство большого количества крови внутричерепное давление может достигнуть величины артериального, что способствует остановке кровотечения и вместе с тем приводит к острой ишемии мозга. Кроме того, возможно образование гематомы, которая приводит к смещению мозга, вклинению и сдавлению мозгового ствола (см. Дислокация головного мозга). Острое воздействие на гипоталамическую область является причиной вегетативной дисфункции и повышения АД. В момент кровотечения удар струи крови приводит к резкому раздражению рецепторов мозговых оболочек и околососудистых нервных сплетений, что является причиной раннего спазма мозговых артерий, продолжающегося несколько часов. Последующее свертывание крови в субарахноидальном пространстве приводит к образованию сгустков, скорость лизиса которых зависит от фибринолитической активности арахноидэндотелиальных клеток. В результате лизиса фибриновых сгустков и форменных элементов крови в субарахноидальное пространство попадают вазоактивные, спазмогенные вещества (оксигемоглобин, тромбин, серотонин, катехоламины, простагландины, тромбоксан А2, ангиотензин), которые способствуют возникновению позднего спазма магистральных сосудов мозга, начинающегося обычно на 4—6-е сутки после кровоизлияния и продолжающегося 2—3 недели. В дальнейшем при позднем длительном спазме присоединяются продуктивно-деструктивные изменения стенок сосудов, характеризующиеся отеком, дистрофией, некрозом, пролиферацией гладких мышечных клеток, инфильтрацией лимфоцитами и макрофагами. Дистрофический процесс наблюдается также в эндотелии, адвентиции сосудов и околососудистых нервных сплетениях. В результате спазма и продуктивно-деструктивных изменений просвет сосудов существенно уменьшается, что приводит к ишемии, а иногда и инфаркту мозга. Фибриновые сгустки крови могут блокировать пути циркуляции цереброспинальной жидкости и ее оттока в венозные синусы мозга, в результате чего развивается внутричерепная гипертензия и гидроцефалия.
Клиническая картина церебральных субарахноидальных кровоизлияний характеризуется сочетанием общемозговых, оболочечных (менингеальных) и очаговых неврологических симптомов. Первый симптом — головная боль, которая возникает внезапно, как удар; ее появление часто сопровождается ощущением распространения горячей волны в голове. Вначале головная боль часто бывает локальной, затем становится более диффузной. Вскоре обычно возникает боль при движении глаз, в шее, спине, ногах, тошнота и рвота. Головная боль длится несколько дней, а иногда и недель. Почти половина больных теряет сознание, причем у 10% из них бессознательное состояние продолжается несколько суток. Чаще всего нарушения сознания наступают при субарахноидальном кровоизлиянии, вызванном разрывом артериальной аневризмы, расположенной в передних отделах артериального круга большого мозга. Менингеальные симптомы появляются обычно через несколько часов. В остром периоде нередко отмечаются вегетативные нарушения (повышение температуры тела, уровня АД), изменения на ЭКГ, могут наблюдаться очаговые или генерализованные судороги, а также гемипарез и нарушения речи. Повышение внутричерепного давления может привести к застойным явлениям на глазном дне. При кровоизлиянии из аневризм внутренних сонных артерий и передней соединительной артерии иногда возможны нарушения зрительных функций, при кровоизлиянии из артериальных аневризм супраклиноидных отделов внутренней сонной артерии — парез глазодвигательного нерва на стороне аневризмы.
Спинальные субарахноидальные кровоизлияния возникают обычно при разрыве артерио-венозных аневризм спинного мозга (Спинной мозг). Характерны боли в области позвоночника и острое развитие спинальных симптомов: тетрапареза или нижнего парапареза, проводниковых нарушений чувствительности, нарушение функций тазовых органов (см. Спинальное кровообращение).
В течение 1 месяца после первого субарахноидального кровоизлияния у 30% больных с аневризмами мозговых сосудов возникает повторное (чаще всего на 3—10-й день) кровоизлияние. При субарахноидальных кровоизлияниях другой этиологии повторные кровоизлияния встречаются лишь у 3—4% больных. Повторное кровоизлияние сопровождается усилением головной боли, нарастанием нарушений сознания, усилением выраженности менингеальных, очаговых и стволовых симптомов.
Ухудшение состояния больного через несколько суток после субарахноидального кровоизлияния может быть обусловлено и развитием позднего ангиоспазма магистральных сосудов мозга с нарастанием очаговых симптомов, обусловленных ишемией в определенных сосудистых бассейнах, а также острым развитием гидроцефалии, основным проявлением которой является нарастание нарушений сознания вплоть до комы (Кома).
Эпидуральные и субдуральные кровоизлияния. При субдуральных кровоизлияниях после черепно-мозговой и позвоночно-спинномозговой травмы клинические симптомы появляются не сразу, а с некоторым запаздыванием. При этом как очаговые симптомы, так и нарушения сознания нарастают постепенно. Это связано с медленным накоплением крови, поступающей в гематому из поврежденной вены, и постепенным увеличением гематомы. Накопление крови в -эпидуральном и субдуральном пространстве может привести к гипертензии внутричерепной (Гипертензия внутричерепная). Возможно развитие симптомов, характерных для дислокации головного мозга. Эпидуральные и субдуральные кровоизлияния (гематомы) чаще локализуются в лобно-височно-теменной области, обусловливая развитие симптомов поражения коры головного мозга (речевые нарушения, Джексоновская эпилепсия), гемипарез и др.
Диагноз П. к. основывается на характерных клинических проявлениях Основное значение имеет внезапное появление интенсивной головной боли, которая никогда раньше не возникала или наблюдалась один или несколько раз в жизни. Она продолжается несколько дней, что отличает ее от мигрени, когда длительность головной боли обычно не превышает одних суток. Кроме того, для мигрени характерны частые повторные головные боли в течение многих лет. Важной клинической особенностью субарахноидального кровоизлияния является появление менингеальных симптомов, а в половине наблюдений — нарушений сознания вплоть до коматозного состояния.
Решающее значение в диагностике субарахноидального кровоизлияния имеет обнаружение крови в цереброспинальной жидкости при люмбальной пункции. В острой фазе кровоизлияния при микроскопическом исследовании цереброспинальной жидкости в ней обнаруживаются форменные элементы крови в таком же соотношении, как и в периферической крови. В дальнейшем определяется нейтрофильный, а затем лимфоцитарный плеоцитоз. Через 3—4 дня после кровоизлияния цереброспинальная жидкость становится ксантохромной. Необходимо учитывать, что кровь в цереброспинальной жидкости может появиться в результате повреждения кровеносного сосуда при люмбальной пункции (так называемая путевая кровь). В сомнительных случаях целесообразно центрифугировать кровянистую цереброспинальную жидкость. При «путевом» кровотечении после центрифугирования надосадочная жидкость остается прозрачной, а при субарахноидальном кровоизлиянии — она ксантохромная. Убедительные данные для подтверждения П. к. могут ныть получены с помощью компьютерной томографии (Томография), при которой обнаруживается кровь, скопившаяся субдурально (рис. 1) или в базальных цистернах мозга и субарахноидальных щелях (рис. 2). С этой же целью может быть использована ядерно-магнитно-резонансная томография. Оба метода позволяют обнаружить гематому, расположенную в субарахноидальном или субдуральном пространстве, а также смещение мозга, обусловленное гематомой. Смещение мозга при подоболочечных гематомах может быть выявлено и с помощью эхоэнцефалографии (Эхоэнцефалография).
При подозрении на П. к., обусловленное аневризмой сосудов головного мозга, проводят церебральную ангиографию (Ангиография), которая позволяет выявить церебральный ангиоспазм (рис. 3) Крупные аневризмы могут быть выявлены также с помощью компьютерной томографии. Ангиография, проведенная после субарахноидального кровоизлияния, не выявляет его причины у 10—30% больных, что может объясняться наличием ангиоспазма, а также частичного или полного тромбирования шейки аневризмы. Полому при повторно произведенной ангиографии количество больных с первоначально не выявленной аневризмой уменьшается. Методом диагностики и контроля ангиоспазма является транскраниальная допплерография, позволяющая оценивать линейную скорость кровотока во всех магистральных сосудах головного мозга, все этапы нарастания ангиоспазма и его обратного развития.
Лечение. При подозрении на П. к. необходима госпитализация в неврологическое или нейрохирургическое отделение, при нарушении жизненно важных функций — в отделение интенсивной терапии. Лечение направлено на нормализацию жизненно важных функций (дыхания, кровообращения), профилактику повторных кровотечений, профилактику и борьбу с церебральным ангиоспазмом, ишемией мозга, гидроцефалией (см. Инсульт, Мозговое кровообращение). На догоспитальном этапе рекомендуется симптоматическое лечение: при интенсивной головной боли назначают анальгетики, при рвоте — метоклопрамид, дипразин, аэрон, при психомоторном возбуждении — нейролептики, транквилизаторы. Больному необходим полный покой; следует избегать натуживания при дефекации (целесообразно давать легкие слабительные) и при кашле (назначают противокашлевые средства). При наличии аневризмы сосудов головного или спинного мозга производят в ранние сроки после кровоизлияния оперативное вмешательство. При тяжелом состоянии больного и выраженных нарушениях сознания раннее оперативное вмешательство после кровоизлияния обосновано только при наличии гематомы. В последующие дни обычно развивается церебральный ангиоспазм, который существенно ухудшает состояние больного и повышает риск оперативного вмешательства. В этих условиях операцию целесообразно проводить после обратного развития ангиоспазма — на 4—5-й неделе после кровоизлияния.
Для профилактики повторных кровотечений широко используется антифибринолитическая терапия, которая способствует торможению лизиса сгустков крови. Выраженной антифибринолитической активностью обладает аминокапроновая кислота, которая снижает риск повторных кровотечений почти на 50%. С той же целью используют контрикал, этамзилат.
Антифибринолитическая терапия, способствуя профилактике повторных кровотечений, вместе с тем существенно (почти вдвое) повышает риск развития ангиоспазма, ишемии и гидроцефалии. Для профилактики ангиоспазма существенное значение имеют удаление сгустков крови во время операции и установка цистернального или вентрикулярного дренажа.
Из лекарственных средств, способствующих профилактике ангиоспазма, применяют блокаторы кальция (фенигидин), кортикостероиды, нестероидные противовоспалительные средства, витамин Е. При позднем спазме, развившемся в послеоперационном периоде, решающее значение имеют борьба с ишемией мозга и нормализация мозгового кровотока. Для этой цели используют препараты, влияющие на реологические свойства крови и микроциркуляцию, — сермион, реополиглюкин, гепарин, пентиксифиллин. При использовании этих препаратов необходим тщательный контроль состояния свертывающей системы крови. Эффективными мерами борьбы с ишемией мозга являются также воздействия на общую гемодинамику, способствующие увеличению объема циркулирующей крови — гиперволемии (внутривенные вливания полиглюкина, раствора Рингера — Локка, глюкозоновокаиновой смеси, желатиноля, сывороточного альбумина), а также повышению артериального давления (дофамин). Эффективным средством, способствующим повышению перфузионного давления, является эуфиллин.
Для предотвращения гидроцефалии в послеоперационном периоде целесообразно эндолюмбальное введение препаратов, способствующих лизису фибриновых сгустков крови на путях оттока цереброспинальной жидкости (гепарин, стрептокиназа). Если гидроцефалия все же развивается и приводит к длительному нарушению сознания, то оправданной является шунтирующая операция — вентрикулоатриостомия. Хирургическое лечение применяют также при эпидуральных и субдуральных кровоизлияниях.
Прогноз в значительной степени зависит от характера основного заболевания, своевременности применения лечебных мероприятий. Прогностически важную роль имеет правильная оценка степени нарушения сознания в остром периоде. При запредельной коме (мышечная атония, фиксированный мидриаз, отсутствие окулоцефалического рефлекса) прогноз абсолютно неблагоприятный. Из больных, находящихся в состоянии глубокой комы (отсутствие реакции открывания глаз на звук или боль, мышечная атония, отсутствие окулоцефалического рефлекса), умирают 2/3, а из находящихся в состоянии комы (отсутствие реакции открывания глаз на звук и боль) — 1/3, больных. У больных, не находящихся в состоянии комы, вероятность благоприятного исхода существенно повышается, если не возникает повторного кровоизлияния.
Профилактика П.к. состоит в ранней диагностике аневризм сосудов головного и спинного мозга (Аневризмы сосудов головного и спинного мозга) и их хирургическом лечении, правильной оценке неврологического статуса больных, получивших черепно-мозговую или позвоночно-спинномозговую травму.
Библиогр.: Барон М.А. и Майорова Н.А. Функциональная стереоморфология мозговых оболочек. М. 1982: Добровольский г.Ф. Роль системы барьеров оболочек головного мозга при субарахноидальном кровоизлиянии. Журн. невропат, и психиат., т 79, в. 7, с. 833, 1979. биолиогр.; Коновалов А.Н. Хирургическое лечение артериальных аневризм головного мозга. М., 1973; Плам Ф. и Познер Дж.Б. Диагностика ступора и комы, пер. с англ., М. 1986; Шахнович А.Р. и др. К изучению механизмов коматозных состояний. Анест. и реаниматол., № 1, с. 41, 1981, библиогр.
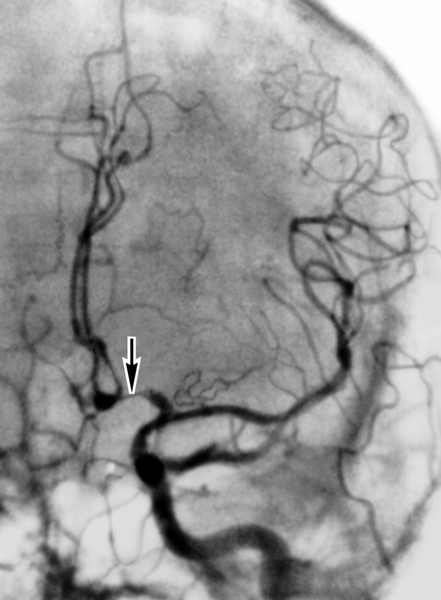 спазм передней мозговой артерии (указана стрелкой) и умеренный спазм средней мозговой артерии">
спазм передней мозговой артерии (указана стрелкой) и умеренный спазм средней мозговой артерии">Рис. 3а). Каротидная ангиограмма (левосторонняя) больного с аневризмой передней соединительной артерии: выраженный спазм передней мозговой артерии (указана стрелкой) и умеренный спазм средней мозговой артерии.
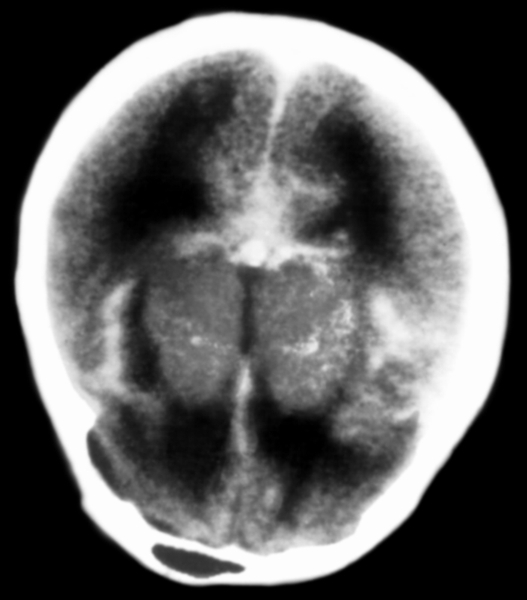
Рис. 2. Компьютерная томограмма больного с субарахноидальным кровоизлиянием из аневризмы: кровь в цистернах основания мозга и субарахноидальных щелях.
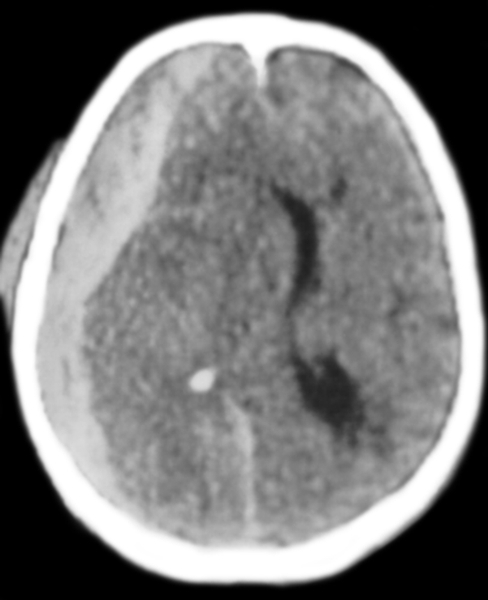
Рис. 1. Компьютерная томограмма головы при субдуральной гематоме после черепно-мозговой травмы.
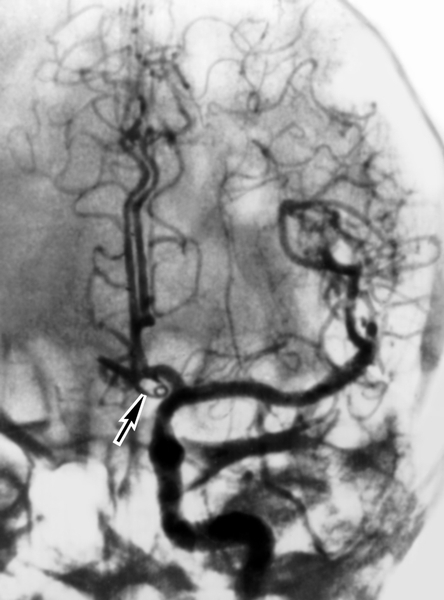
Рис. 3б). Каротидная ангиограмма (левосторонняя) больного с аневризмой передней соединительной артерии: через 10 дней после клипирования аневризмы — спазм отсутствует (клипса указана стрелкой).
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.