характеризуются увеличением обоих яичников) утолщением их капсулы; кистозной атрезией фолликулов, ановуляторным бесплодием, гипертрихозом, избыточной массой тела. Могут развиваться первично как самостоятельная болезнь (болезнь поликистозных яичников) и вторично при некоторых патологических состояниях, сопровождающихся нарушением функции яичников (синдром поликистозных яичников).
Болезнь поликистозных яичников (первичные поликистозные яичники, типичные поликистозные яичники, синдром Штейна-Левенталя) является следствием нарушения с периода полового созревания функциональной активности гипоталамических структур, регулирующих цирхоральный ритм выделения гонадотропного рилизинг-гормона — люлиберина. Полагают, что имеется этиопатогенетическая связь с тонзиллитами, инфекционными болезнями, нарушающими функциональную активность гипоталамуса. Вследствие учащения ритма и увеличения выброса люлиберина повышается выделение гонадотропинов передней долей гипофиза, в результате чего нарушаются гормональная и генеративная функции яичников. Это проявляется ановуляцией, увеличением образования андрогенов — тестостерона и андростендиона (предшественников эстрогенов), уменьшением синтеза эстрогенов. Гистологически в яичниках обнаруживаются склероз и утолщение (до 600 мкм) капсулы, гиперплазия стромы, кистозная атрезия фолликулов, гиперплазия (иногда с лютеинизацией) клеток внутренней оболочки кистозно-атрезирующихся фолликулов.
Клинически отмечаются увеличенные в 2—6 раз яичники; первичное ановуляторное бесплодие; своевременное менархе с последующей олигоменореей (у 20—25% больных наблюдаются ациклические маточные кровотечения); гипертрихоз на голенях, бедрах, предплечьях, в низу живота, появляющийся одновременно с менархе, но не достигающий значительной выраженности; женский морфотип; ожирение универсального характера, развивающееся с периода полового созревания и обычно не превышающее II—III степени.
Увеличение массы жировой ткани играет определенную роль в метаболизме половых стероидов, т.к. в адипоцитах происходит внегонадный синтез эстрогенов из андрогенов. Увеличение внегонадного синтеза эстрогенов приводит к повышению их содержания в крови и может явиться причиной гиперпластических процессов в эндометрии и маточных кровотечений. Поэтому женщин с болезнью П. я. относят к группе риска в отношении развития аденокарциномы эндометрия.
Для подтверждения диагноза применяют в основном ультразвуковое сканирование органов малого таза (более информативно использование вагинальных датчиков) и лапароскопию. При ультразвуковом сканировании выявляют увеличение яичников, утолщение их капсулы и кистозно-атрезирующиеся фолликулы диаметром 8—10 мм (рис. 1). Типичная лапароскопическая картина при болезни П. я.: увеличенные до 4—8 см в длину и до 3—5 см в ширину яичники (измерение проводят специальным манипулятором) с гладкой белесоватой блестящей капсулой и ветвящимися мелкими сосудами на поверхности, о толщине капсулы можно косвенно судить по отсутствию просвечивающих сквозь нее кист (рис. 2). Во время лапароскопии можно осуществить биопсию ткани яичника (рис. 3). Гинекография (рентгенологическое исследование внутренних половых органов после введения газа в брюшную полость и рентгеноконтрастного вещества в полость матки) для определения величины яичников и интенсивности их тени с внедрением лапароскопии используется все реже.
Исследование гормонального статуса в диагностике болезни П. я. играет второстепенную роль. В крови выявляют повышенный уровень лютропина при нормальном или несколько сниженном уровне фоллитропина, повышенное количество тестостерона и андростендиона, снижение концентрации эстрадиола; содержание прогестерона в крови во второй фазе менструального цикла не выше, чем в первой его фазе. Диагностическое значение имеет определение тестостерона в плазме крови и 17-кетостероидов в суточной моче до и после приема дексаметазона. Уменьшение уровня тестостерона в плазме крови или 17-кетостероидов в суточной моче после приема дексаметазона менее чем на 50% указывает на яичниковое происхождение андрогенов. Диагностическая ценность определения тестостерона значительно выше, чем исследования 17-кетостероидов.
Дифференциальный диагноз проводят с пубертатной или постпубертатной формой адреногенитального синдрома, вирилизирующими опухолями яичников (Яичники) и надпочечников (Надпочечники), Иценко — Кушинга болезнью на основании результатов ультразвукового исследования яичников и надпочечников, томографии надпочечников, определения содержания тестостерона в плазме крови или 17-кетостероидов в суточной моче до и после приема дексаметазона; при подозрении на болезнь Иценко — Кушинга исследуют уровень АКТГ, пролактина и кортизола в плазме крови.
Лечение направлено на восстановление фертильности (плодовитости) и профилактику гиперпластических процессов в эндометрии. Консервативное лечение включает стимуляцию овуляции кломифенцитратом (клостильбегит) по общепринятой методике под контролем базальной температуры и желательно под эхоскопическим контролем роста фолликулов. Проявлением антиэстрогенного действия кломифенцитрата могут быть приливы, приступы сердцебиения, о чем больные должны быть предупреждены. Препарат принимают в течение 3—6 менструальных циклов. Перед назначением кломифенцитрата необходимо убедиться в проходимости маточных труб, с этой целью проводят гидротубацию, пертубацию, хромогидротубацию при лапароскопии или метрасальпингографию. На фоне терапии кломифенцитратом овуляция наступает у 75—80% больных, беременность — у 45—50% больных, частота многоплодной беременности — 1—3%, частота самопроизвольных выкидышей на ранних сроках беременности достигает 20%.
Применение гонадотропных препаратов (пергонал, хорионический гонадотропин) при болезни П. я. не оправдано, поскольку для этой патологии характерен повышенный уровень гонадотропинов. Имеются данные об успешном использовании гонадотропного рилизинг-гормона в цирхоральном режиме.
С целью профилактики и лечения гиперпластических процессов в эндометрии женщинам, не заинтересованным в беременности, назначают эстроген-гестагенные препараты типа оральных контрацептивов в течение 6—8 месяцев в циклическом режиме с 5-го по 25-й день менструального цикла. Помимо прямого действия на эндометрий эти препараты подавляют выделение гипофизом гонадотропинов и снижают образование андрогенов в яичниках, что способствует уменьшению гипертрихоза.
Оперативное лечение является исторически первым методом лечения болезни П. я. Чаще проводят клиновидную резекцию яичников с удалением 2/3 их ткани; демедулляция и декапсуляция яичников распространения не получили. Применяют электро- и термокаутеризацию яичников во время лапароскопии; эффективность этих методов такая же, как и клиновидной резекции яичников, большими преимуществами являются быстрота операций, сокращение времени пребывания больной в стационаре до 2—3 дней, отсутствие спаечного процесса после операции. Показаниями к оперативному лечению служат неэффективность консервативной терапии бесплодия в течение двух лет у женщин в возрасте до 30 лет, бесплодие у женщин в возрасте старше 30 лет, рецидивирующая атипическая или аденоматозная гиперплазия эндометрия. В последнем случае после клиновидной резекции яичников показана терапия эстроген-гестагенными препаратами в циклическом режиме в течение 6 мес. с последующим контрольным выскабливанием эндометрия.
Прогноз благоприятный, при своевременно начатой терапии возможно восстановление репродуктивной функции.
Синдром поликистозных яичников (атипичные поликистозные яичники, вторичные поликистозные яичники). Различают синдром П. я. при пубертатной и постпубертатной формах адреногенитального синдрома и синдром П. я. центрального генеза.
Синдром поликистозных яичников при пубертатной и постпубертатной формах адреногенитального синдрома развивается вследствие увеличения синтеза андрогенов в надпочечниках. При этом наблюдаются нарушения фолликулогенеза в яичниках, ановуляция, кистозная атрезия фолликулов. В клетках внутренней оболочки подобных фолликулов синтезируются преимущественно андрогены. В связи с уменьшением образования эстрогенов выделение гонадотропинов передней долей гипофиза приобретает ациклический характер, что закрепляет процессы ановуляции в яичниках. Нарушения в гипоталамо-гипофизарно-яичниковой системе (в т.ч. гистологические изменения в яичниках) менее выражены, чем при болезни П. я., периодически наблюдаются овуляторные циклы или недостаточность желтого тела.
Клинически отмечаются позднее менархе (в возрасте старше 14 лет) с последующей олигоменореей; увеличенные в 11/2—2 раза яичники; первичное бесплодие (реже самопроизвольные аборты на ранних сроках беременности); гипертрихоз, развивающийся до менархе и достигающий значительной выраженности на верхней губе, щеках («баки»), подбородке, предплечьях, голенях, бедрах, промежности, околососковых кружках молочных желез; вирильные черты в морфотипе (уменьшение межвертельного и увеличение межакромиального размеров).
Для дифференциальной диагностики с болезнью П. я. важное значение имеют данные анамнеза, клиническая картина, результаты ультразвукового исследования яичников, лапароскопии и гормональных исследований. При ультразвуковом исследовании яичники увеличены в 11/2—2 раза (как правило, не достигают размеров, характерных для болезни поликистозных яичников). При лапароскопии отмечают нерезко выраженное, иногда асимметричное увеличение яичников, утолщение и сглаженность их капсулы, через которую просвечивают множественные мелкие кисты диаметром 10—20 мм. Характерно значительное повышение уровня тестостерона и дегидроэпиандростерона (андроген, синтезирующийся преимущественно в надпочечниках) в плазме крови и 17-кетостероидов в суточной моче. Содержание тестостерона, дегидроэпиандростерона в плазме крови и 17-кетостероидов в суточной моче после приема дексаметазона снижается на 70—75%, что указывает на преимущественно надпочечниковое происхождение андрогенов и их метаболитов.
Для нормализации функции надпочечников применяют глюкокортикоидные препараты, наиболее часто дексаметазон по 0,25, 0,5 или 0,75 мг под контролем характера менструального цикла, динамики базальной температуры, содержания тестостерона, дегидроэпиандростерона в плазме крови и моче, 17-кетостероидов в моче. При отсутствии овуляции дополнительно назначают кломифенцитрат по общепринятой методике (овуляция индуцируется дозами 50—75 мг с 5-го по 9-й день менструального цикла). Клиновидная резекция яичников не эффективна, поскольку не устраняет нарушения функции надпочечников. У женщин, не заинтересованных в беременности, с целью уменьшения гипертрихоза и регуляции менструального цикла могут быть использованы эстроген-гестагенные препараты типа оральных контрацептивов; во избежание угнетения гонадотропной функции гипофиза их назначают с 16-го по 25-й день менструального цикла трехмесячными курсами с месячным интервалом. Для лечения гипертрихоза успешно применяют ципротеронацетат или его сочетание с этинилэстрадиолом (препарат «Диана»), их назначают с 5-го по 25-й день менструального цикла в течение 6 месяцев. Прогноз благоприятный, своевременно начатая терапия глюкокортикоидными препаратами восстанавливает гормональную и генеративную функции яичников.
Синдром поликистозных яичников центрального генеза (вторичные поликистозные яичники при нейрообменно-эндокринном синдроме, связанном или не связанном с беременностью) развивается при нарушении образования и выделения нейротрансмиттеров (дофамина, эндорфинов) в надгипоталамической области, гипофизотропной зоне гипоталамуса вследствие инфекции, интоксикации, эмоционального стресса, патологически протекающей беременности. При этом нарушается ритм выделения люлиберина и выброса лютропина передней долей гипофиза, что приводит к таким же нарушениям гормональной и генеративной функций яичников, как при болезни П. я. Гистологические изменения в яичниках сходны с таковыми при болезни П. я., степень их выраженности (в т.ч. степень увеличения яичников) находится в прямо пропорциональной зависимости от длительности течения патологических процессов.
Синдром П. я. центрального генеза имеет четкое начало, характеризующееся быстро прогрессирующим ожирением после родов, абортов, начала половой жизни, психической травмы, ангины или тяжелой аденовирусной инфекции. Ожирение достигает III—IV степени, жировые отложения преимущественно локализуются в области плечевого пояса и нижней половины живота (как при болезни Иценко — Кушинга). На фоне нарастания массы тела после периода регулярного или неустойчивого менструального цикла развивается олигоменорея, у 20—25% женщин наблюдаются ациклические маточные кровотечения. У больных отмечаются также увеличенные яичники, вторичное ановуляторное бесплодие, множественные проявления диэнцефальных (гипоталамических) нарушений: вегетативно-сосудистая дистония по гипертоническому типу, повышение аппетита, жажда, нарушения терморегуляции, эмоциональные расстройства (раздражительность, плаксивость, агрессивность). Гипертрихоз нерезко выражен. На коже молочных желез, нижних отделов живота, ягодиц, бедер появляются полосы растяжения от бледно-розовой до багровой окраски.
Синдром П. я. центрального генеза дифференцируют с теми же заболеваниями, что и болезнь П. я. Решающее диагностическое значение имеют анамнез и клинические проявления. Исследование гормонального статуса мало информативно. Отмечаются незначительное повышение уровня пролактина в плазме крови, тенденция к увеличению содержания в крови АКТГ и кортизола, незначительное повышение концентрации тестостерона в плазме крови и 17-кетостероидов в моче. Содержание прогестерона в плазме крови во второй фазе менструального цикла не выше, чем в первой его фазе. Дексаметазоновая проба существенной помощи в диагностике не оказывает.
Лечение представляет значительные трудности. Ошибкой является попытка стимуляции овуляции консервативными или оперативными методами без предварительной лекарственной и диетической коррекции обменных нарушений (прежде всего ожирения). Началом терапии должна быть редукционная диета: ограничение суточного потребления жиров до 70—80 г, углеводов до 120—200 г, жидкости до 11/2 л, исключение кондитерских изделий. Необходимы умеренные физические нагрузки: зарядка, пешие походы, бег трусцой, плавание. Эффективность диетотерапии повышается при включении лекарственных средств, регулирующих нейромедиаторный обмен в ц.н.с. и нормализующих секрецию люлиберина, кортиколиберина и пролактина (дифенин, хлоракон, парлодел). Рекомендуется верошпирон — калийсберегающий диуретик, обладающий антиандрогенным действием и нормализующий АД. После снижения массы тела на 12—15% у подавляющего большинства больных восстанавливается менструальный цикл, у трети женщин цикл приобретает овуляторный характер. При отсутствии самостоятельной овуляции на фоне снижения массы тела рекомендуется стимуляция овуляции кломифенцитратом по общепринятой схеме.
С целью регуляции менструального цикла после снижения массы тела на 12—15%, а также при гиперпластических процессах в эндометрии на фоне редукционной диеты показано применение эстроген-гестагенных препаратов типа оральных контрацептивов. Лечение продолжают до 6 месяцев под контролем состояния эндометрия (цитологическое исследование аспирата или соскоба эндометрия). Необходимо учитывать, что при назначении этих препаратов возможны усиление гиперпролактинемии, нередко наблюдающейся у больных, и повышение содержания в крови липопротеинов низкой плотности.
Клиновидная резекция яичников рекомендуется при гиперпластических процессах в эндометрии (атипической или аденоматозной гиперплазии). При отсутствии лечения, направленного на снижение массы тела и регуляцию нейромедиаторного обмена, операция мало эффективна.
Прогноз благоприятный. Учитывая риск развития гиперпластических процессов в эндометрии, необходимо диспансерное наблюдение больных. Обязательной является периодическая редукционная диета.
Библиогр.: Бодяжина В.И., Сметник В.П. и Тумилович Л.Г. Неоперативная гинекология, с. 179, М., 1990; Железнов Б.И. Спорные и неясные вопросы терминологии, морфологии, диагностики и лечения склерокистозных яичников. Акуш. и гинек., № 2, с. 10, 1982, библиогр.; Мамаева Г.М. Гистоструктура яичников у больных с гиперпластическими процессами эндометрия, там же, № 7, с. 42, 1986, библиогр.; Серов В.Н., Кожин А.А., и Сабуров X.С. Нейроэндокринные нарушения менструального цикла, с. 70, Ташкент, 1984.
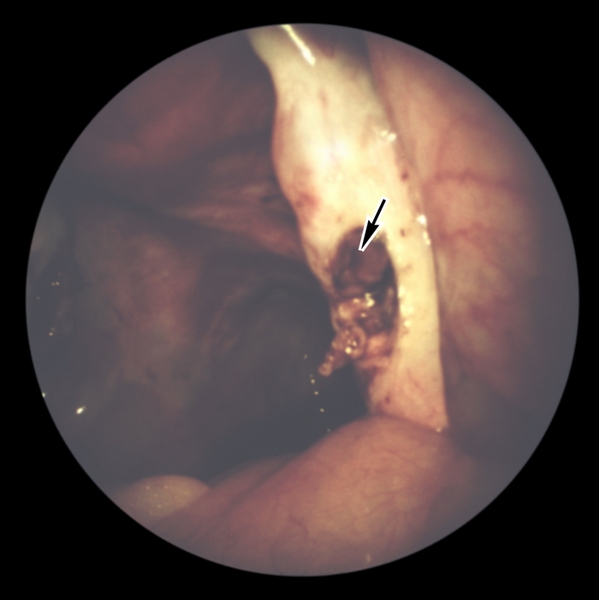 дефект ткани поликистозного яичника, образовавшийся в результате биопсии (указан стрелкой)">
дефект ткани поликистозного яичника, образовавшийся в результате биопсии (указан стрелкой)">Рис. 3. Лапароскопическая картина поликистозного яичника после проведения биопсии: виден дефект ткани поликистозного яичника, образовавшийся в результате биопсии (указан стрелкой).
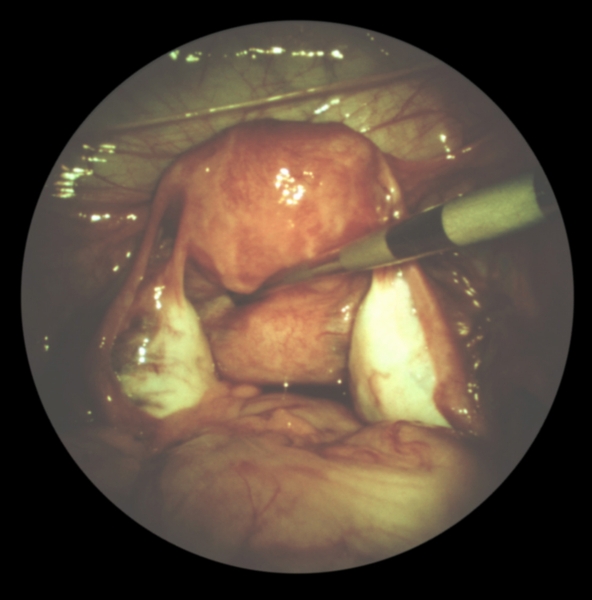
Рис. 2. Лапароскопическая картина при болезни поликистозных яичников: яичники увеличены, покрыты гладкой белесоватой блестящей капсулой с мелкими ветвящимися сосудами на поверхности.
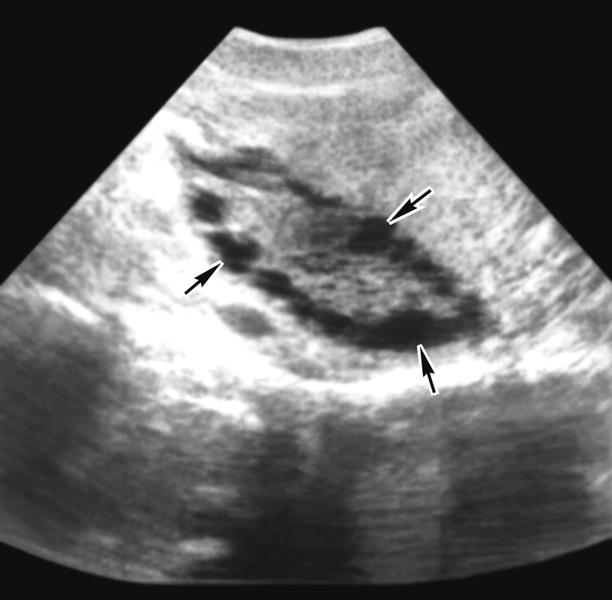 сканограмма поликистозного яичника, полученная при использовании вагинального датчика: яичник значительно увеличен (62×40×35 мм), под утолщенной капсулой видны кистозно-атрезирующиеся фолликулы диаметром около 10 мм (указаны стрелками); сканограмма Б.И. Зыкина">
сканограмма поликистозного яичника, полученная при использовании вагинального датчика: яичник значительно увеличен (62×40×35 мм), под утолщенной капсулой видны кистозно-атрезирующиеся фолликулы диаметром около 10 мм (указаны стрелками); сканограмма Б.И. Зыкина">Рис. 1. Ультразвуковая сканограмма поликистозного яичника, полученная при использовании вагинального датчика: яичник значительно увеличен (62×40×35 мм), под утолщенной капсулой видны кистозно-атрезирующиеся фолликулы диаметром около 10 мм (указаны стрелками); сканограмма Б.И. Зыкина.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.