часть верх конечности, ограниченная локтевым и лучепястным суставами.
Анатомия. Кожа тыльной поверхности более толстая, чем на ладонной поверхности подвижна, легко берется в складку, имеет волосяной покров. Собственная фасция П. со в сторон покрывает мышцы, кости, сосудистые нервные образования, образуя 3 фасциальных пространства: переднее, наружное и заднее, которые между собой разделены фасциальными перегородками, прикрепляющимися к кости. Костную основу П. составляют лучевая и локтевая кости, сочленяющиеся в проксимальном, дистальном лучелоктевых суставах. Эпифиз лучевой и локтевой костей укреплены связями, а диафизы соединены межкостной перепонкой. Такое анатомическое строение П. дает возможность производить движения луче кости вокруг локтевой кнаружи (супинация) кнутри (пронация). В переднем фасциалы ложе расположена передняя группа мышц, которая образует четыре слоя: первый слой круглый пронатор (мышца, вращающая кисть внутрь), лучевой сгибатель запястья, длинная ладонная мышца; второй слой — поверхностный сгибатель пальцев, сгибающий проксимальные и средние фаланги II—V пальцев и кисть; третий слой — глубокий сгибатель пальцев, длинный сгибатель большого пальца кисти, сгибающие ногтевые фаланги пальцев и кисть (рис. 1); четвертый слой — квадратный пронатор, обеспечивающий вращение кисти внутрь (рис. 2). В наружном фасциальном ложе находится наружная группа мышц: плечелучевая мышца, длинный и короткий лучевые разгибатели запястья. В заднем фасциальном ложе в два слоя располагается задняя группа мышц: первый слой — локтевая мышца, локтевой разгибатель запястья, разгибающий кисть и отводящий ее в локтевую сторону, разгибатель мизинца, разгибатель пальцев, разгибающий II—V пальцы и кисть; второй слой — супинатор (мышца, вращающая кисть наружу), разгибатель указательного пальца, короткий и длинный разгибатель большого пальца кисти, длинная мышца, отводящая большой палец кисти (рис. 3). Кровоснабжение П. обеспечивают лучевая и локтевая артерии. Венозный отток осуществляется за счет поверхностных и глубоких вен, отток лимфы — по поверхностным; глубоким лимфатическим сосудам в локтевые и подмышечные лимфатические узлы. Переднюю группу мышц иннервируют срединный и частично локтевые нервы, заднюю — лучевой нерв.
Методы исследования. Основными методами клинического исследования П. являются осмотр, пальпация, изучение ротационных движений, а также движений в лучезапястном и локтевом суставах. Обязательно проводят сравнительный осмотр обоих предплечий.
При травмах и заболеваниях П. может наблюдаться нарушение анатомической оси П., проходящей через головку лучевой кости и середину ее дистального эпифиза. При деформациях П. определяют его уровень и тип, например под углом, открытым кнаружи, кнутри, кпереди или кзади. При осмотре кожи П. обращают внимание на цвет, целость и различные изменения. При пальпации гребня локтевой кости, который доступен для пальпации на всем протяжении, выявляют область локальной болезненности, непрерывность гребня. Таким образом пальпируют внутренний край и тыльную поверхность лучевой кости, которые хорошо доступны для пальпации в нижней трети П. Обязательно проверяют пульс на лучевой артерии, т.к. она повреждается при многих травмах П. Для оценки выраженности отека П. измеряют длину его окружности с помощью сантиметровой ленты. Затем исследуют активные и пассивные ротационные движения П. (пронацию и супинацию). Обследование заканчивают рентгенографией П. в двух проекциях. На снимках обязательно должно быть изображение локтевого и лучезапястного суставов.
Патология. Пороки развития П. встречаются редко. К ним относятся гемимелия (полное отсутствие предплечья), врожденное отсутствие либо недоразвитие лучевой или локтевой кисти (сопровождается врожденной косорукостью), врожденный лучелоктевой синостоз (См. Локтевой сустав) и Маделунга болезнь. При полном отсутствии П. показано функциональное протезирование. Отсутствие или недоразвитие одной из костей П., приводящее к косорукости, корригируют в возрасте до 3 лет с помощью этапных гипсовых повязок или ортезов, которые позволяют удерживать кисть в правильном положении. У детей старше 3 лет проводят костно-пластические операции (в т.ч. с использованием микрохирургической техники), направленные на устранение дефекта кости. Необходимо постоянное диспансерное наблюдение у ортопеда. Прогноз в отношении восстановления функции П. и кисти, как правило, неблагоприятный.
При врожденном лучелоктевом синостозе с функционально невыгодным положением П. и кисти в раннем детском возрасте проводят коррекцию этапными гипсовыми повязками. Оперативное лечение (разделение синостоза и восстановление ротационных движений П.) выполняют в более старшем возрасте, если резко нарушена функция. Прогноз в отношении функции при этом пороке чаще благоприятный.
Повреждения. Различают закрытые и открытые повреждения П. При значительных ушибах, подкожных разрывах мышц и закрытых переломах костей П. могут развиться субфасциальные гематомы (субфасциальный гипертензионный синдром), приводящие к сдавлению сосудов, нервных стволов мышц, что проявляется ишемией дистальных отделов конечности с нарушением функции и кожной чувствительности в области кисти. В этих случаях показана срочная операция — фасциотомия с дренированием субфасциальных пространств. В качестве первой помощи необходима местная гипотермия, например с помощью пузыря со льдом. При несвоевременно начатом лечении может развиться контрактура Фолькманна (см. Контрактура).
Подкожные разрывы сухожилий и мышц П. встречаются редко. При полных и частичных их повреждениях наблюдаются локальная болезненность, гематома, нарушение функции кисти и пальцев. При частичных разрывах показана иммобилизация гипсовой повязкой на срок до 3 нед. при полных разрывах — оперативное вмешательство.
Переломы диафизов костей П. наблюдаются часто. Они могут быть закрытыми и открытыми и возникать вследствие прямой и непрямой травмы. Встречаются переломы как одной лучевой или локтевой кости, так и переломы обеих костей П. на разных уровнях. При изолированных переломах лучевой или локтевой кости со смещением отломков нередко возникают переломовывихи. Диафизарные переломы костей П. бывают преимущественно поперечными, косыми или оскольчатыми. У детей чаще отмечаются поднадкостничные переломы по типу зеленой ветки без смещения или с незначительным смещением отломков, а у детей старшего возраста — поднадкостничные переломы с угловым смещением отломков.
Различают два типа изолированных переломов лучевой кости: проксимальный, если линия излома расположена выше уровня прикрепления круглого пронатора (рис. 4, а), и дистальный когда линия перелома расположена ниже уровня прикрепления этой мышцы (рис. 4, б) Диагностика изолированных переломов лучевой кисти затруднена. Ведущий симптом: головка лучевой кости при вращательных движениях П. остается неподвижной, что устанавливают при пальпации. Первая помощь заключается в обезболивании и выполнении транспортной иммобилизации П. стандартными или импровизированными шинами. При переломах диафиза лучевой кости без смещения отломков накладывают гипсовую повязку на 8—10 нед. в положении среднем между пронацием и супинацией от основания пальцев до средней трети плеча. При переломах со смещением отломков производят ручную репозицию. При проксимальном типе перелома предплечью придают положение полной супинации, а при дистальном — среднее положение между пронацией и супинацией. Правильность репозиции контролируют при рентгенологическом исследовании. Через 10—15 дней рентгенографию повторяют, т.к. может произойти вторичное смещение отломков. Длительность гипсовой иммобилизации 10—12 нед. Если закрытая репозиция не удалась, то выполняют открытую репозицию костей П. и погружной остеосинтез чаще всего с использованием пластины. После прекращения иммобилизации назначают ЛФК, массаж, физиотерапию.
При изолированных переломах лучевой кости обязательно проводят рентгенологическое исследование лучезапястного сустава, т.к. одновременно может произойти подвывих или вывих головки локтевой кости. Сочетание перелома лучевой кости со смещением головки локтевой кости в тыльную или ладонную сторону называют переломовывихом Галеацци (рис. 5). Головка локтевой кости легко вправляется и также легко смещается при движениях П. Для ее удержания в правильном положении иногда прибегают к чрескостному трансартикулярному остеосинтезу.
При изолированных переломах локтевой кости (рис. 6) смещение отломков легко определяется при пальпации гребня локтевой кости в виде уступа или западения. Лечение консервативное, в некоторых случаях проводят открытую репозицию и погружной остеосинтез интрамедуллярным штифтом. При изолированных переломах локтевой кости обязательна рентгенография локтевого сустава, т.к. эти переломы часто сопровождаются подвывихом вывихом головки лучевой кости (переломовывих Монтеджи; рис. 7). Головка лучевой кости смещается кпереди, иногда латерально, обычно сопровождается разрывом кольцевидной связки лучевой кости. Основными симптомами этого повреждения являются смещение головки лучевой кости, выявляемое при пальпации, и ограничение движений в локтевом суставе. Лечение чаще консервативное. Производят репозицию перелома локтевой кости и вправление головки лучевой кости. В последующем на 8—10 нед. накладывают гипсовую повязку. При неустойчивом положении головки лучевой кости после ее вправления прибегают к трансартикулярной чрескостной фиксации спицей, которую удаляют через 3—4 недели.
Переломы обеих костей П. (рис. 8) наблюдаются чаще, чем изолированные. Клинически проявляются совокупностью симптомов изолированного повреждения этих костей. Лечение состоит в ручной репозиции, при которой устраняют все виды смещения отломков. Длительность иммобилизации обычно составляет 16 нед. В дальнейшем проводят комплексное восстановительное лечение. Если ручная репозиция при переломе обоих костей П. не удается, то для устранения смещения отломков используют наружный чрескостный остеосинтез (см. Дистракционно-компрессионные аппараты; рис. 9) или погружной остеосинтез. Обычно отломки локтевой кости соединяют штифтом, а лучевой — пластиной (рис. 10).
Из всех переломов П. чаще других встречается перелом дистального метаэпифиза; лучевой кости или перелом лучевой кости в типичном месте. В большинстве случаев наблюдается разгибательный тип этого перелома, или Коллиса перелом, при котором отломки образуют угол, открытый в тыльную сторону. На ладонной поверхности заметна выпуклость (так называемая штыкообразная деформация), соответствующая сместившемуся центральному отломку (рис. 11). При этом нередко происходит перелом шиловидного отростка локтевой кости. Реже встречается сгибательный перелом нижнего метаэпифиза лучевой кости или перелом Смита, обратный типичному перелому Коллиса (рис. 12). При сгибательном типе перемелом Смита смещение отломков носит обратный характер (рис. 13). Движения в лучезапястном суставе резко ограничены. Дифференцировать типичный перелом предплечья следует с ушибом лучезапястного сустава, а также перилунарным вывихом кисти и переломом лады ной и полулунной кости (см. Кисть). Решающее значение в диагностике имеет рентгенография (рис. 14, 15).
Первая помощь при переломах лучевой кости в типичном месте заключается в транспортной иммобилизации. Затем при переломе без смещения отломков осуществляют местную анестезию 1% или 2% раствором новокаина и на 4 нед. накладывают тыльную гипсовую лонгету. Трудоспособность восстанавливается через 4—6 нед. При переломах со смещением отломков после анестезии проводят ручную репозицию и осуществляют иммобилизацию тыльной и ладонной гипсовыми лонгетами. После исправления положения отломков обязательна рентгенография. В зависимости от типа перелома и возраста пострадавшего срок иммобилизации составляет от 4 до 6 нед. После репозиции при раздробленных, многооскольчатых разгибательных переломах с большой компрессией губчатого вещества дистального эпифиза лучевой кости для предупреждения вторичного смещения отломков кисть на 3 нед. фиксируют гипсовой повязкой в положении ладонной флексии и локтевой девиации. В последующем ей придают среднефизиологическое положение.
Пострадавший должен быть осмотрен врачом через 12—24 ч после репозиции. Если имеются нарастающий отек, цианоз кисти или другие признака нарушения кровообращения, то бинт разрезают и разводят края гипсовой повязки. В дальнейшем повязку вновь фиксируют бинтом. Рекомендуют возвышенное положение поврежденной конечности, местную гипотермию., Обязательно проводят контрольное рентгенологическое исследование через 7—10 дней после репозиции, чтобы своевременно выявить вторичное смещение отломков. С целью предупреждения тугоподвижности суставов с первого дня наложения гипсовой повязки показаны активные движения пальцами кисти. При нестабильных переломах, имеющих тенденцию к вторичному смещению, отломки фиксируют чрескожно проведенными закрытым методом металлическими спицами (см. Остеосинтез). В этом случае может быть также использован остеосинтез с помощью дистракционно-компрессионных аппаратов. После прекращения иммобилизации назначают лечебную гимнастику, движения в теплой воде, массаж, трудотерапию.
При эпифизеолизе дистального эпифиза лучевой кости (рис. 16) обычно проводят ручную репозицию под общей анестезией и на 2—3 нед. накладывают тыльную гипсовую лонгету. Повреждение ростковой зоны хряща может вызвать его преждевременное закрытие, отставание в росте лучевой кости с развитием посттравматической косорукости (Косорукость). При ранении мягких тканей П. осуществляют первичную хирургическую обработку раны с восстановлением поврежденных тканей
При открытых переломах П., сопровождающихся кровотечением, первая врачебная помощь состоит в наложении жгута, асептической повязки, обезболивании и транспортной иммобилизации. Затем производят первичную хирургическую обработку раны. При малой зоне повреждения мягких тканей и радикальной первичной хирургической обработке выполняют первичный погружной остеосинтез. При многооскольчатых, раздробленных переломах, обширном повреждении мягких тканей отломки фиксируют спицевыми или стержневыми аппаратами для наружного чрескожного остеосинтеза либо накладывают окончатую (мостовидную) гипсовую повязку (см. Гипсовая техника).
Заболевания. В результате хронического перенапряжения мышц П., например в процессе профессиональной деятельности, нередко развивается дистрофический процесс. Заболевание проявляется болями ноющего характера, усиливающимися при сжатии пальцев в кулак, движениях в лучезапястном суставе. Мышечный тонус повышен, пальпация болезненна. Лечение состоит в назначении согревающих компрессов, физиотерапевтических процедур, обеспечении покоя пораженной конечности. При тяжелой однообразной работе могут возникать асептические тендовагиниты сухожилий П., чаще разгибателей пальцев. Они проявляются болями при движениях пальцев кисти, иногда определяется крепитация (крепитирующий тендовагинит). Лечение заключается в иммобилизации ладонной гипсовой лонгетой на срок 10—12 дней и последующей физиотерапии. В результате повреждений при некоторых заболеваниях мышц и сухожилий П. часто развиваются контрактуры суставов кисти и пальцев, локтевого сустава, например ишемическая контрактура Фолькманна, проявляющаяся стойким ограничением разгибания пальцев и выраженными нейродистрофическими расстройствами. Ее консервативное лечение обычно мало эффективно, в этих случаях показана Сухожильная пластинка по Эпштейну — Розову — Фищенко. Часто в результате повреждений и заболеваний локтевого или лучезапястного сустава, посттравматического лучелоктевого синостоза ограничены ротационные движения.
Гнойные тендовагиниты обычно являются осложнением панариция или флегмон кисти и могут сопровождаться гнойным расплавлением тканей с прорывом гноя в пространство Пирогова (между квадратным пронатором, межкостной мембраной и обеими костями П.). Наблюдаются высокая температура тела, отек, гиперемия кожи и резкая болезненность П. при пальпации, ограничение или отсутствие движений пальцев кисти. Лечение оперативное — экстренное вскрытие флегмоны с дренированием гнойных затеков на фоне терапии антибиотиками.
Остеомиелит костей П. может быть как посттравматическим, так и (редко) гематогенным (см. Остеомиелит). Туберкулезный процесс обычно локализуется в проксимальных или дистальных эпиметафизах костей предплечья (см. Туберкулез внелегочный (Туберкулёз внелёгочный), туберкулез костей и суставов). Редко кости П. поражаются при сифилисе — возникает сифилитический периостит (см. Сифилис). Кроме того, в костях П. могут наблюдаться кисты (см. Костная киста), патологические переломы при Педжета болезни (Педжета болезнь), гиперпаратиреозе, остеогенезе несовершенном (Остеогенез несовершенный) и др. Из опухолей П. наиболее часто встречаются остеобластокластома, хондрома, хондросаркома, саркома Юинга.
Операции. На П. выполняют следующие операции: на коже — кожную пластику, фасциях — декомпрессивную фасциотомию; на мышцах — миотомию; на сухожилиях — тенолиз, тенотомию, сухожильную и сухожильно-мышечную пластику; на костях — краевые и сегментарные резекции, остеотомии, остеосинтез. Производят также эндопротезирование и ампутацию (Ампутация).
См. также Локтевой сустав, Лучезапястный сустав.
Библиогр.: Золотко Ю.Л. Атлас топографической анатомии человека, ч. 3, с. 68, М., 1976; Каплан А.В. Повреждения костей и суставов, с. 252, М., 1979; Кованов В.В. и др. Топографическая анатомия, М., 1979; Ровенко Т.А., Гурьев В.Н. и Шестерня Н.А. Атлас операций при травмах опорно-двигательного аппарата, с. 82, М., 1987.
 Мышцы, артериальный ствол и нервы заднего фасциального пространства предплечья: 1 — двуглавая мышца плеча; 2 — плечелучевая мышца; 3 — длинный и короткий лучевые разгибатели запястья; 4 — глубокая ветвь лучевого нерва и супинатор; 5 — разгибатель пальцев; 6 — длинная мышца, отводящая большой палец; 7 — короткий разгибатель большого пальца; 8 — длинный разгибатель большого пальца; 9 — локтевой разгибатель запястья; 10 — задняя межкостная артерия; 11 — возвратная межкостная артерия; 12 — локтевая суставная сеть; 13 — плечевая мышца">
Мышцы, артериальный ствол и нервы заднего фасциального пространства предплечья: 1 — двуглавая мышца плеча; 2 — плечелучевая мышца; 3 — длинный и короткий лучевые разгибатели запястья; 4 — глубокая ветвь лучевого нерва и супинатор; 5 — разгибатель пальцев; 6 — длинная мышца, отводящая большой палец; 7 — короткий разгибатель большого пальца; 8 — длинный разгибатель большого пальца; 9 — локтевой разгибатель запястья; 10 — задняя межкостная артерия; 11 — возвратная межкостная артерия; 12 — локтевая суставная сеть; 13 — плечевая мышца">Рис. 3. Мышцы, артериальный ствол и нервы заднего фасциального пространства предплечья: 1 — двуглавая мышца плеча; 2 — плечелучевая мышца; 3 — длинный и короткий лучевые разгибатели запястья; 4 — глубокая ветвь лучевого нерва и супинатор; 5 — разгибатель пальцев; 6 — длинная мышца, отводящая большой палец; 7 — короткий разгибатель большого пальца; 8 — длинный разгибатель большого пальца; 9 — локтевой разгибатель запястья; 10 — задняя межкостная артерия; 11 — возвратная межкостная артерия; 12 — локтевая суставная сеть; 13 — плечевая мышца.
 Рентгенограмма части предплечья и кисти при эпифизеолизе дистального эпифиза лучевой кости: боковая проекция">
Рентгенограмма части предплечья и кисти при эпифизеолизе дистального эпифиза лучевой кости: боковая проекция">Рис. 16б). Рентгенограмма части предплечья и кисти при эпифизеолизе дистального эпифиза лучевой кости: боковая проекция.
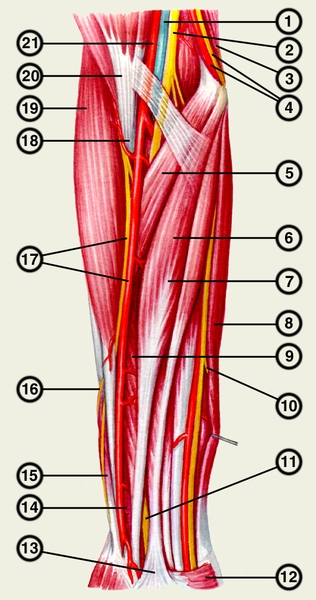 вена; 2 — срединный нерв; 3 — медиальная головка трехглавой мышцы; 4 — локтевой нерв и верхняя коллатеральная локтевая артерия; 5 — круглый пронатор; 6, 7 — лучевой сгибатель запястья; 8 — локтевой сгибатель запястья; 9 — длинный сгибатель большого пальца кисти; 10 — тыльная ветвь локтевого нерва; 11 — срединный нерв; 12 — короткая ладонная мышца; 13 — ладонный апоневроз; 14 — квадратный пронатор; 15 — длинная мышца, отводящая большой палец кисти, и короткий разгибатель большого пальца кисти; 16 — поверхностная ветвь лучевого нерва; 17 — лучевая артерия и поверхностная ветвь лучевого нерва; 18 — сухожилие двуглавой мышцы плеча; 19 — плечелучевая мышца; 20 — двуглавая мышца плеча; 21 — плечевая артерия">
вена; 2 — срединный нерв; 3 — медиальная головка трехглавой мышцы; 4 — локтевой нерв и верхняя коллатеральная локтевая артерия; 5 — круглый пронатор; 6, 7 — лучевой сгибатель запястья; 8 — локтевой сгибатель запястья; 9 — длинный сгибатель большого пальца кисти; 10 — тыльная ветвь локтевого нерва; 11 — срединный нерв; 12 — короткая ладонная мышца; 13 — ладонный апоневроз; 14 — квадратный пронатор; 15 — длинная мышца, отводящая большой палец кисти, и короткий разгибатель большого пальца кисти; 16 — поверхностная ветвь лучевого нерва; 17 — лучевая артерия и поверхностная ветвь лучевого нерва; 18 — сухожилие двуглавой мышцы плеча; 19 — плечелучевая мышца; 20 — двуглавая мышца плеча; 21 — плечевая артерия">Рис. 2. Магистральные сосуды, нервные стволы и мышцы переднего фасциального пространства предплечья: 1 — плечевая вена; 2 — срединный нерв; 3 — медиальная головка трехглавой мышцы; 4 — локтевой нерв и верхняя коллатеральная локтевая артерия; 5 — круглый пронатор; 6, 7 — лучевой сгибатель запястья; 8 — локтевой сгибатель запястья; 9 — длинный сгибатель большого пальца кисти; 10 — тыльная ветвь локтевого нерва; 11 — срединный нерв; 12 — короткая ладонная мышца; 13 — ладонный апоневроз; 14 — квадратный пронатор; 15 — длинная мышца, отводящая большой палец кисти, и короткий разгибатель большого пальца кисти; 16 — поверхностная ветвь лучевого нерва; 17 — лучевая артерия и поверхностная ветвь лучевого нерва; 18 — сухожилие двуглавой мышцы плеча; 19 — плечелучевая мышца; 20 — двуглавая мышца плеча; 21 — плечевая артерия.

Рис. 5б). Рентгенограмма части предплечья и кисти при переломовывихе Галеацци (боковая проекция): виден перелом лучевой кости со смещением головки локтевой кости.
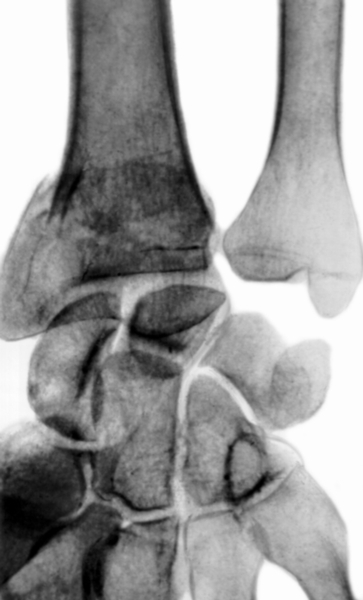
Рис. 14а). Рентгенограмма части предплечья и кисти при разгибательном переломе лучевой кости в типичном месте: прямая проекция.

Рис. 8б). Рентгенограмма части предплечья и кисти при переломе обеих костей предплечья (боковая проекция).
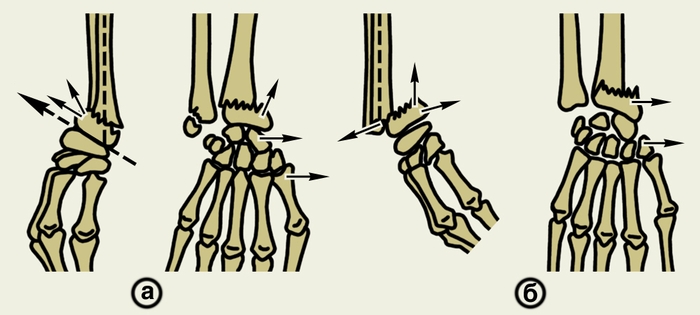
Рис. 12. Схема переломов лучевой кости в типичном месте: а — разгибательный перелом Коллиса (боковая и прямая проекции); б — сгибательный перелом Смита (боковая и прямая проекции); направление смещения отломков указано стрелками.
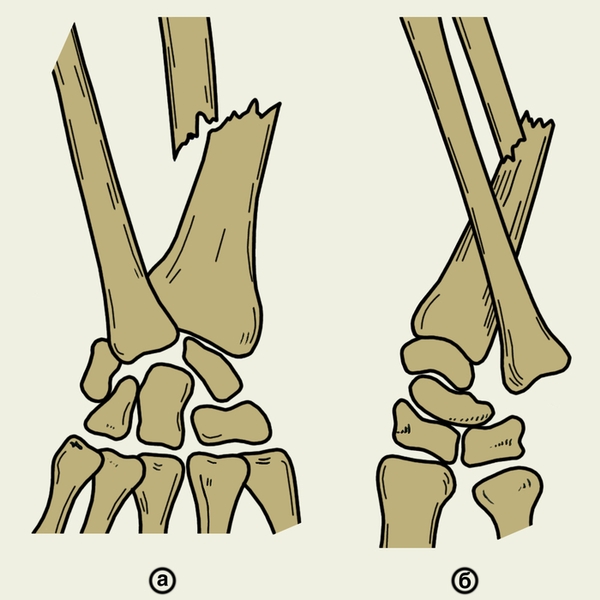
Рис. 5. Схемы части предплечья и кисти при переломовывихе Галеацци (а — прямая проекция, б — боковая проекция): виден перелом лучевой кости со смещением головки локтевой кости.
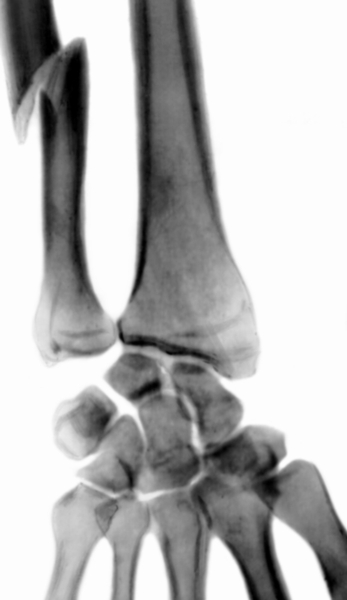
Рис. 6. Рентгенограмма части предплечья и кисти (прямая проекция) при изолированном переломе локтевой кости.
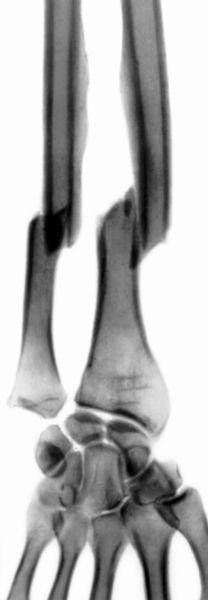
Рис. 8а). Рентгенограмма части предплечья и кисти при переломе обеих костей предплечья (прямая проекция).
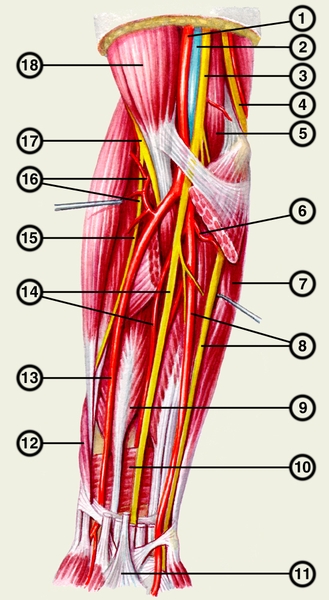
Рис. 1. Магистральные артерии, нервные стволы и мышцы переднего фасциального пространства предплечья (первый, второй и частично третий мышечные слои удалены): 1 — плечевая артерия; 2 — плечевая вена; 3 — срединный нерв; 4 — локтевой нерв и верхняя локтевая коллатеральная артерия; 5 — плечевая мышца; 6 — локтевая возвратная артерия; 7 — локтевой сгибатель запястья; 8 — локтевые артерия и нерв; 9 — длинный сгибатель большого пальца кисти; 10 — квадратный пронатор; 11 — ладонный апоневроз; 12 — длинная мышца, отводящая большой палец кисти и короткий разгибатель большого пальца кисти; 13 — лучевая артерия; 14 — срединный нерв и передняя межкостная артерия; 15 — поверхностная ветвь лучевого нерва; 16 — поверхностная ветвь лучевого нерва и лучевая возвратная артерия; 17 — лучевой нерв; 18 — двуглавая мышца плеча.
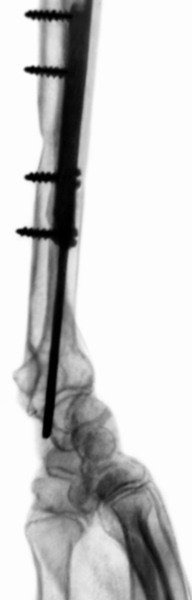
Рис. 10б). Рентгенограмма предплечья при переломе локтевой и лучевой кости после погружного остеосинтеза (боковая проекция).
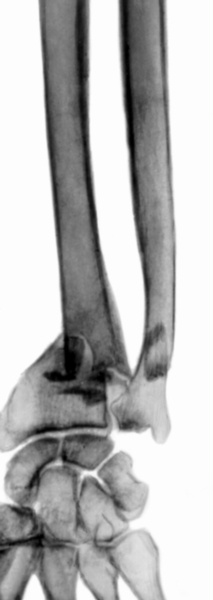
Рис. 15а). Рентгенограмма части предплечья и кисти при сгибательном переломе лучевой кости в типичном месте: прямая проекция.
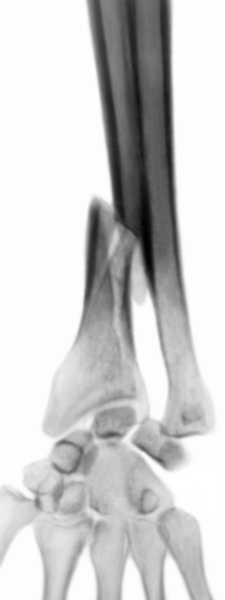
Рис. 5а). Рентгенограмма части предплечья и кисти при переломовывихе Галеацци (прямая проекция): виден перелом лучевой кости со смещением головки локтевой кости.
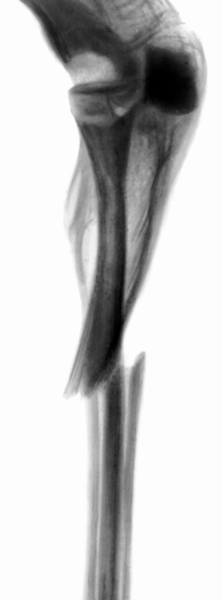
Рис. 7б). Рентгенограмма предплечья при переломовывихе Монтеджи (боковая проекция): виден изолированный перелом локтевой кости с вывихом или подвывихом головки лучевой кости.
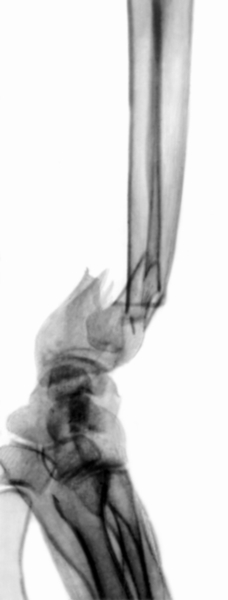
Рис. 15б). Рентгенограмма части предплечья и кисти при сгибательном переломе лучевой кости в типичном месте: боковая проекция.
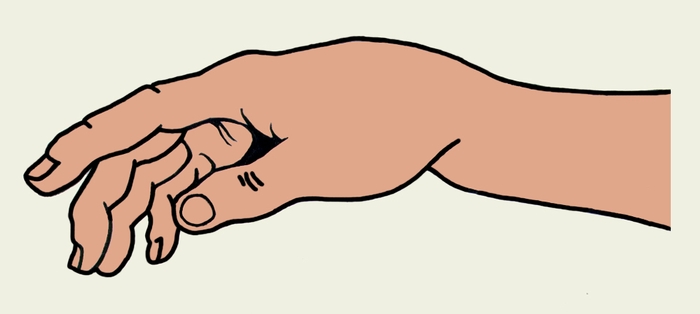
Рис. 11. Штыкообразная деформация дистального отдела предплечья при разгибательном переломе лучевой кости в типичном месте.
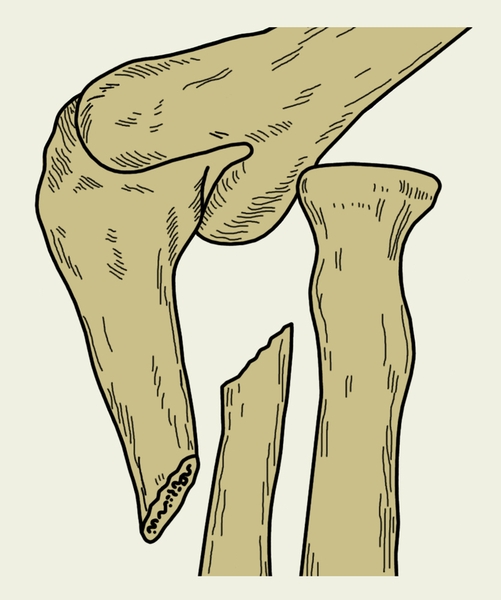
Рис. 7. Схема предплечья при переломовывихе Монтеджи: виден изолированный перелом локтевой кости с вывихом или подвывихом головки лучевой кости.
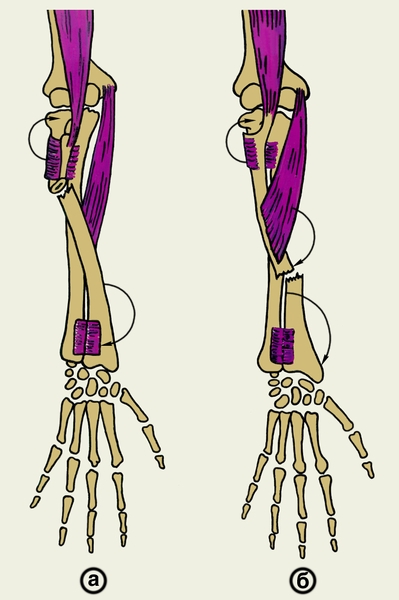
Рис. 4. Схема смещения отломков при переломе лучевой кости выше (а) и ниже (б) места прикрепления круглого пронатора: направление смещения указано стрелками.
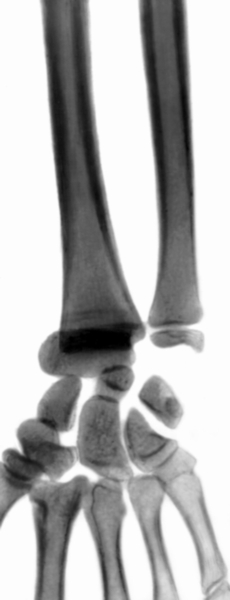
Рис. 16а). Рентгенограмма части предплечья и кисти при эпифизеолизе дистального эпифиза лучевой кости: прямая проекция.

Рис. 13. Деформация предплечья в дистальном отделе при сгибательном переломе лучевой кости в типичном месте.

Рис. 9. Схема остеосинтеза костей предплечья аппаратом Илизарова.
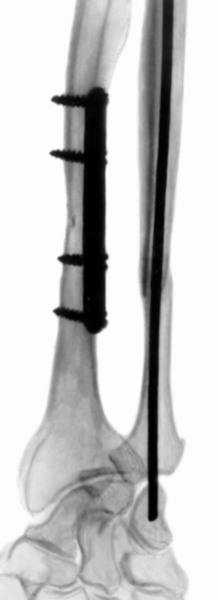
Рис. 10а). Рентгенограмма предплечья при переломе локтевой и лучевой кости после погружного остеосинтеза (прямая проекция).
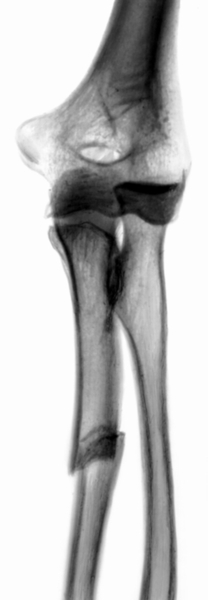
Рис. 7а). Рентгенограмма предплечья при переломовывихе Монтеджи (прямая проекция): виден изолированный перелом локтевой кости с вывихом или подвывихом головки лучевой кости.
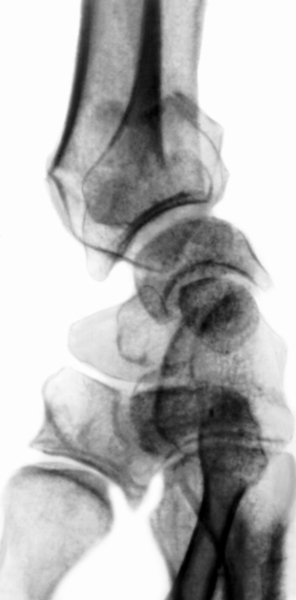
Рис. 14б). Рентгенограмма части предплечья и кисти при разгибательном переломе лучевой кости в типичном месте: боковая проекция.
II
Предпле́чье
сегмент верхней конечности, расположенный между локтевым и лучезапястным суставами. Скелет П. образован двумя костями — локтевой и лучевой. Эти кости соединены между собой межкостной перепонкой, а по концам они образуют подвижные сочленения — Локтевой сустав и Лучезапястный сустав. На П. расположено много мышц. Часть из них начинается от наружного надмыщелка плечевой кости и прикрепляется на П. или на кисти (задняя группа — мышцы-разгибатели), а другая начинается от внутреннего надмыщелка и также прикрепляется на П. и на кисти (передняя группа — мышцы-сгибатели). На П. имеются и другие мышцы, которые участвуют в движениях пальцев, повороте П. кнаружи и кнутри, приведении и отведении кисти и др. (см. рисунок к статье Мышцы). Кровоснабжается П. лучевой и локтевой артериями, а отток крови идет через поверхностные и глубокие вены, которые их сопровождают. Мышцы П. иннервируются срединным, локтевым и лучевым нервами. Мышцы-разгибатели на предплечье иннервируются лучевым нервом, а сгибатели — преимущественно срединным нервом.
Первая помощь при закрытых повреждениях (Ушибах) предплечья оказывается по общим правилам — покой, на несколько дней холод. Но если ушиб сопровождается нарушением функции проходящего через П. нерва, то возникают различные нарушения функции. Так, при повреждении локтевого нерва невозможно плотное приведение I и V пальцев, разгибание ногтевых фаланг пальцев, особенно IV и V, в результате чего развивается так называемая когтистость. На стороне кисти, где расположен мизинец, на ладонной поверхности этого пальца и половине IV пальца, тыльной поверхности V и IV пальцев и половине III пальца исчезает чувствительность. При повреждении срединного нерва отсутствует противопоставление I пальца (невозможно им достать до V пальца), нарушается чувствительность на стороне кисти, где расположен большой палец, I—III пальцев и половины IV пальца, а также на тыле средней и ногтевой фаланг II и III пальцев. При повреждении лучевого нерва возникает паралич разгибателей кисти с ее отвисанием. Нарушение функции нервов при ушибах отмечается сравнительно редко, чаще это происходит при ранениях П. или при переломах его костей. Первая помощь при закрытых повреждениях нервов (без переломов) включает создание покоя для поврежденного участка, местно — холод, возвышенное положение (предупреждение отека, который может ухудшить состояние нерва) и транспортировку в больницу.
Среди ранений мягких тканей П. большое значение для прогноза в отношении трудоспособности имеет повреждение сухожилий. Проявляются эти повреждения нарушением функции пальцев (сгибания, разгибания). Первая помощь включает наложение стерильной повязки, обездвижение с помощью шины и транспортировку пострадавшего в больницу для хирургической обработки раны и восстановления целости сухожилий. В некоторых случаях одновременно повреждаются и нервы (например, при ранении стеклом или ножом области чуть выше запястья). Объем первой помощи при этом не изменяется. Если же одновременно с повреждением сухожилий и нервов поврежден крупный сосуд и имеется артериальное кровотечение, то предварительно накладывают давящую повязку на рану (рис. 1), а затем обездвиживают руку. Во время транспортировки предплечью придают возвышенное положение. Необходимость в наложении жгута кровоостанавливающего (Жгут кровоостанавливающий) на предплечье возникает реже, чем при ранениях других сегментов. К нему прибегают лишь тогда, когда повязка очень сильно промокает кровью (рис. 2).
Переломы костей П. могут быть открытыми и закрытыми, изолированными или обеих костей, со смещением или без смещения отломков. При закрытом переломе одной кости без смещения его подчас сложно отличить от сильного ушиба. Для уточнения диагноза необходима рентгенография. Первая помощь в этом случае оказывается так же, как и при переломе. Руку обездвиживают шиной (рис. 3), укладывают на косынку и пострадавшего направляют в больницу.
При переломе обеих костей П. отмечаются деформация, отечность, нарушение движений, болезненность при ощупывании места повреждения, усиление боли при легкой нагрузке по оси предплечья, ненормальная подвижность. Чем больше смещены отломки, тем деформация более выражена. Первая помощь включает шинирование и транспортировку пострадавшего в больницу.
Переломы нижнего конца лучевой кости происходят чаще других, поэтому их обычно называют переломами лучевой кости в типичном месте (рис. 4, 5). После травмы отмечают появление деформации и выпуклости на ладонной поверхности чуть выше лучезапястного сустава. Кроме того, появляются припухлость, местная болезненность при ощупывании, боль усиливается при нагрузке. Значительно нарушается функция пальцев кисти, активные движения почти невозможны. Первая помощь включает обездвижение места перелома с помощью проволочной или фанерной шины, после чего пострадавшего направляют в больницу.
Шинирование при повреждениях П. проводят следующим образом. Приготовленную лестничную или сетчатую шину накладывают по задней поверхности от оснований пальцев до верхней трети плеча. При этом предплечью придают среднее положение между его поворотом кнутри или кнаружи, а кисть слегка разгибают. Угол сгибания при переломах П. в средней трети и ниже — 90°. Затем шину прибинтовывают. При переломах костей П. вблизи лучезапястного сустава для шинирования можно использовать лестничную, сетчатую или фанерную шины. Кисти придают полусогнутое положение, в ладонь кладут ком ваты, обернутый марлей. Подкладку из ваты и марли вкладывают на всем протяжении шины. Шину накладывают на ладонную или на тыльную поверхность до локтевого сустава и укрепляют ее спиральными турами бинта.
Повязки, накладываемые на предплечье, принципиально такие же, как повязки на Голень.
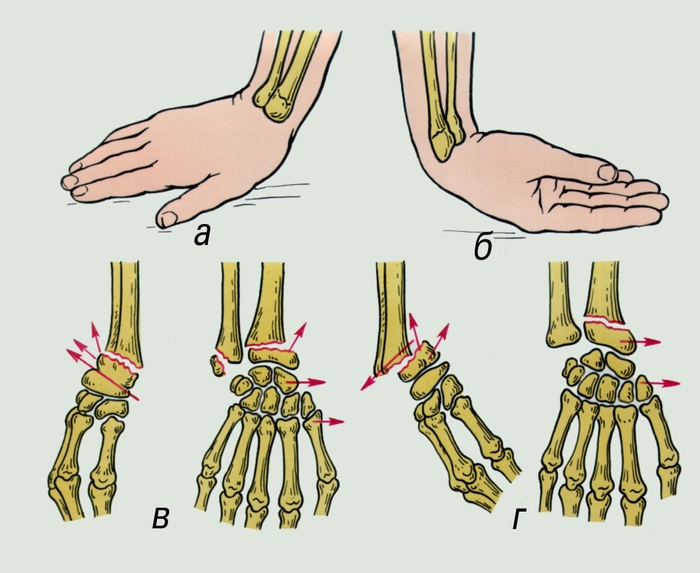
Рис. 5. Механизм травмы и виды смещения при переломе лучевой кости в типичном месте: а и в — при падении на кисть в положении разгибания; б и г — при падении на кисть в положении сгибания.
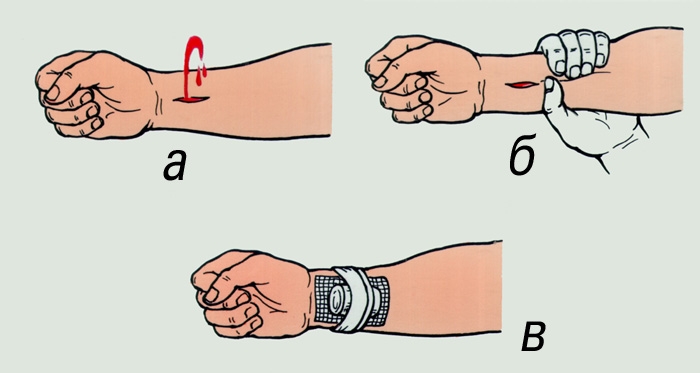 Остановка кровотечения из лучевой артерии: а — артериальное кровотечение; б — временная остановка кровотечения прижатием артерии; в — давящая повязка">
Остановка кровотечения из лучевой артерии: а — артериальное кровотечение; б — временная остановка кровотечения прижатием артерии; в — давящая повязка">Рис. 1. Остановка кровотечения из лучевой артерии: а — артериальное кровотечение; б — временная остановка кровотечения прижатием артерии; в — давящая повязка.
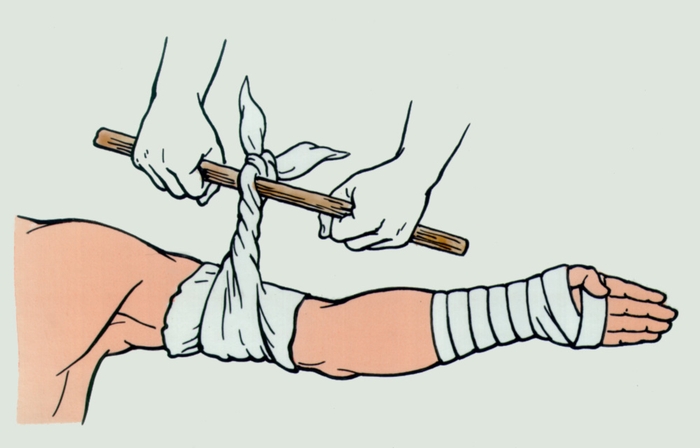
Рис. 2. Остановка кровотечения жгутом-закруткой.
 Иммобилизация верхней конечности с помощью импровизированной шины при переломе предплечья">
Иммобилизация верхней конечности с помощью импровизированной шины при переломе предплечья">Рис. 3. Иммобилизация верхней конечности с помощью импровизированной шины при переломе предплечья.
 Линия между вершинами шиловидных отростков в норме (а), при переломе лучевой кости в типичном месте (б), в — деформация конечности при переломе лучевой кости">
Линия между вершинами шиловидных отростков в норме (а), при переломе лучевой кости в типичном месте (б), в — деформация конечности при переломе лучевой кости">Рис. 4. Линия между вершинами шиловидных отростков в норме (а), при переломе лучевой кости в типичном месте (б), в — деформация конечности при переломе лучевой кости.
III
Предпле́чье (antebrachium, PNA, JNA; antibrachium, BNA)
часть верхней конечности, ограниченная локтевым и лучезапястным суставами.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.