хроническое воспалительное заболевание поверхностных слоев кожи нервно-аллергической природы; характеризуется полиморфизмом высыпаний, склонностью к мокнутию и упорным течением.
Этиология и патогенез. При Э. нарушена реактивность организма; у больных отмечается выраженная реакция кожи на обычные воздействия, не вызывающие у других лиц никаких изменений. В основе экзематозного процесса лежит повышенная чувствительность (сенсибилизация) кожи к различным экзогенным и эндогенным раздражителям. Патогенез Э. имеет большое сходство с патогенезом аллергического дерматита, который нередко предшествует Э. В отличие от аллергического дерматита сенсибилизация при основных формах Э. является поливалентной. Аллергическая теория Э. подтверждается результатами аллергологических и иммунологических исследований (наличие сенсибилизации к различным аллергенам, изменение функциональной активности иммунокомпетентных клеток, повышение содержания в крови циркулирующих иммунных комплексов и некоторых иммуноглобулинов). Развитие профессиональной Э. обусловлено сенсибилизацией к производственному аллергену, микробной — к пиококкам. При наиболее частой разновидности —истинной Э. — основную роль играют, по-видимому, аутоиммунные нарушения (процессы аутосенсибилизации, аутоаллергии). Большое значение в развитии экзематозного процесса имеют нейрогенные факторы (психические травмы, нервное перенапряжение, вегетативно-сосудистая дистония), эндокринопатии (сахарный диабет, гипертиреоз), а также такие заболевания, как гастрит, колит, холецистопанкреатит. Часто решающую роль играет генетическая предрасположенность к экзематозным реакциям. Постоянными факторами риска при Э. являются экзогенные раздражители, особенно химической природы.
Клиническая картина. Для Э. характерно обилие клинических форм и вариантов. В большинстве случаев экзематозный процесс протекает в виде последовательных стадий. Так, начальная (эритематозная) стадия Э. характеризуется разлитым, не имеющим четких границ, зудящим покраснением кожи. Во второй (папулезной) стадии на фоне эритемы отмечаются мелкие отечные узелки или очаг поражения трансформируется в отечную бляшку. В связи с продолжающимся нарастанием отека узелки превращаются в мелкие пузырьки, что типично для следующей — везикулезной стадии Э. Под давлением скапливающегося в коже воспалительного экссудата пузырьки лопаются, на их месте появляются мелкие (точечные) эрозии, из которых постоянно вытекает серозная жидкость («серозные колодцы»). Это состояние наиболее типично для Э. и является вершиной развития экзематозного процесса; оно получило название мокнущей стадии (старое название экземы — «мокнущий лишай»). С этой стадией также связано происхождение термина «экзема» (аналогия с закипающей жидкостью, когда образуются лопающиеся пузырьки). Ссыхающийся на поверхности очага серозный экссудат образует наслоение корок, что характерно для крустозной (корочковой) стадии Э. После отпадения корок на фоне застойной эритемы в течение длительного времени сохраняется умеренное шелушение в виде небольших беловатых чешуек (сквамозная стадия), затем кожа принимает нормальный вид. Описанный цикл развития экзематозного процесса длится от нескольких дней до нескольких месяцев. Для Э. характерен полиморфизм высыпных элементов, т.е. одновременно в очаге поражения представлены разные стадии процесса. Стадия определяется количеством высыпных элементов определенного типа.
При давности начального поражения до 2 мес. Э. называется острой, для нее типично состояние мокнутия (рис. 1). В случае затяжного течения (от 2 до 6 мес.), когда отечность и мокнутие менее выражены, говорят о подострой Э. Основные формы Э. отличаются склонностью к упорному многолетнему рецидивирующему течению в виде последовательных периодов обострений и стиханий процесса, что характеризует хроническую Э. При всех формах Э. наблюдается зуд кожи.
Основными клиническими формами Э. являются истинная, профессиональная, микробная и себорейная.
Истинная экзема (рис. 2) встречается наиболее часто. Для нее характерны упорное волнообразное течение, последовательная смена экзематозного процесса, неясность этиологических факторов, поливалентная сенсибилизация, полиморфизм высыпных элементов, симметричность их расположения, локализация очагов на любом участке тела (преимущественно на тыле кистей, стоп) и распространенность поражения, резистентность к проводимой терапии, склонность к частому рецидивированию. Нередко отмечается генетическая предрасположенность,
Для истинной Э., которая локализуется на коже ладоней и подошвах, отличающейся значительной толщиной эпидермиса, характерны обычно незначительная окраска воспалительных очагов, крупные и плотные на ощупь пузырьки, иногда сливающиеся в многокамерные пузыри — дисгидротическая Э. (рис. 3).
Профессиональная (контактная) экзема отличается моновалентной сенсибилизацией и легко выявляемым этиологическим фактором. Возникает и обостряется только при воздействии производственного аллергена, вызвавшего ее. Обычно носит ограниченный характер, локализуется на участках тела, доступных для контакта с профессиональным аллергеном (например, кисти, предплечья, лицо, шея). Профессиональная Э. отличается благоприятным течением, быстро регрессирует и не рецидивирует после устранения контакта с вызвавшим се аллергеном. Диагноз подтверждается кожными пробами с производственным аллергеном. Обострение истинной Э. под влиянием профессиональных вредностей не дает основания считать ее профессиональным заболеванием, т.к. она может развиться в результате воздействия многих других факторов, а часто и без видимой причины.
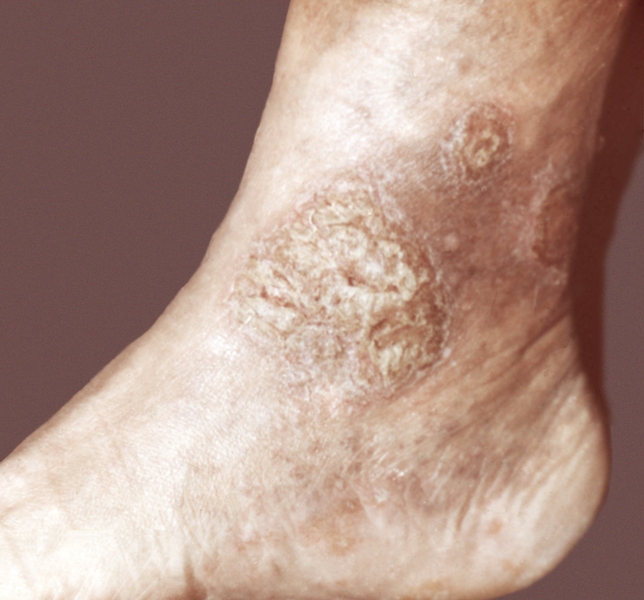
Микробная экзема обычно обусловлена сенсибилизацией кожи к пиококковой флоре. Для нее характерны асимметричность локализации, острое течение, приуроченность к очагам пиодермии, свищам и язвам, обильная пустулизация и гнойные корки, часто округлые очертания и резкие границы очагов поражения (рис. 4).
Себорейная экзема наблюдается на фоне себореи; процесс начинается с волосистой части головы (рис. 5, а), затем переходит на лицо, спину (рис. 5, б), область груди. Для этой формы Э. характерны отсутствие выраженного мокнутия, нерезкие границы очагов, наслоение жирных чешуек, постоянный зуд кожи. Себорейная экзема может осложняться пиодермией в виде фолликулита, фурункулеза, импетиго. Этому способствуют многочисленные расчесы во время приступообразного сильного зуда.
Диагноз устанавливают на основании характерной клинической картины. При локализации Э. на ладонях и подошвах проводят дифференциальный диагноз с Рубромикозом, эпидермофитией стоп (Эпидермофития стоп), исследуя чешуйки с очагов поражения на патогенные грибки. В диагностике профессиональной Э. основную роль играют аллергические кожные пробы.
Лечение в большинстве случаев является сложной проблемой, т.к. у каждого больного свой комплекс этиологических и патогенетических факторов, без коррекции которых нельзя рассчитывать на полный терапевтический эффект. Лечение генерализованного и мокнущего поражения целесообразно проводить в дерматологическом стационаре. Оно зависит от клинической формы и стадии заболевания. Во всех случаях, особенно в стадиях везикуляции и мокнутия, необходимо строго соблюдать лечебный режим, предусматривающий максимальное оберегание кожи от воздействия внешних раздражителей; запрещаются мытье (при необходимости кожу очищают ватными тампонами, смоченными растительным маслом), стирка, уборка помещений с применением моющих средств, а также использование белья из синтетических и шерстяных тканей. Для предупреждения гнойничковых осложнений необходимо коротко стричь ногти и смазывать околоногтевые складки водным раствором бриллиантового зеленого. Рекомендуются частая смена нательного и постельного белья, периодическое кварцевание помещений. По мере стихания процесса режим смягчают, однако больному постоянно следует избегать грубого мытья кожи; разрешается теплая ванна (первое время без мыла), кожу осушают промокательными движениями, полотенце должно быть мягким. Даже после излечения не рекомендуется в целях закаливания пользоваться холодным или контрастным душем с последующим растиранием грубым полотенцем.
Необходимо строго соблюдать гипоаллергенную диету в период активных клинических проявлений и в течение полугода после излечения. Запрещаются острые, копченые и соленые продукты, алкогольные напитки, консервированная пища, цитрусовые, мед, кофе, шоколад, пряности, ароматная зелень; ограничивают сладости. Полезны разгрузочные дни и кратковременное голодание.
Рекомендуются коррекция сопутствующих заболеваний, в первую очередь тех, которые обусловливают особую остроту и упорное течение Э. у данного больного. При профессиональной экземе после соответствующего экспертного заключения необходимо новое трудоустройство больного.
Общее лечение Э. в стадии обострения предусматривает назначение антигистаминных препаратов, седативных средств (настой валерианы, бромиды и др.), антихолинергетиков (например, беллатаминал), транквилизаторов, препаратов кальция, аскорбиновой кислоты, при сильном отеке — диуретиков (гипотиазид или фуросемид утром, верошпирон 3—4 раза в день). При генерализованном поражении, упорном течении наряду с перечисленными средствами при отсутствии противопоказаний назначают глюкокортикоиды в средних дозах с последующей постепенной их отменой после достижения полного терапевтического эффекта. При хронической Э. полезны повторные курсы иглорефлексотерапии.
Местное лечение зависит от стадии экзематозного процесса. В стадии мокнутия применяют холодные примочки из вяжущих и дезинфицирующих растворов (2% раствор борной кислоты, фурацилин 1:5000, этакридина лактат 1:2000, жидкость Бурова — 1 чайная ложка на стакан воды, 0,25% раствор нитрата серебра, охлажденные настои ромашки, череды, шалфея). Для примочек используют слои марли (не менее 16) или ветоши (не менее 8), меняя по мере согревания (обычно через несколько минут). Примочки можно заменить влажно-высыхающей повязкой, которую меняют по мере подсыхания. Кожу вокруг очагов мокнутия смазывают цинковой пастой. После прекращения мокнутия очаги 1—2 раза в день смазывают пастами (2% борно-нафталановой, 2% дерматоло-ихтиоловой, 2% борно-дегтярной и др.) и закрывают легкой марлевой повязкой. После исчезновения отечности и активной гиперемии применяют мази с редуцирующими средствами в возрастающей концентрации (2—5% дерматоловая, 2—10°, нафталановая, 2—5% дегтярная). При выраженной инфильтрации в очагах поражения мазь наносят под окклюзионную повязку (используют компрессную бумагу или полиэтиленовую пленку). Лечение мазями полезно дополнять теплыми или горячими ванночками с добавлением настоев череды или ромашки. На любом этапе экзематозного процесса можно использовать кортикостероидные аэрозоли (полькортолон, оксикорт) или мази (преднизолоновая, деперзолон, флуцинар, фторокорт, лоринден С и др.).
Особенность лечения микробной экземы заключается в использовании местных дезинфицирующих средств, а в случае необходимости и в назначении антибиотиков внутрь (предпочтительно эритромицин). При себорейной экземе применяют дополнительно витамины А, Е, В6, F; в лекарственные средства для наружного употребления включают препараты серы (мазь сульфодекорт). Вне периода обострения оказано бальнео- и грязелечение на курортах (Пятигорск, Мацеста, Кемери, Нафталан, Саки и др.).
Прогноз в большинстве случаев благоприятный.
Профилактика. Первичная профилактика заключается в профессиональном отборе лиц с наследственной предрасположенностью к экзематозным реакциям (противопоказана работа на химических производствах, предприятиях и лабораториях). Вторичная профилактика предусматривает соответствующее трудоустройство больных и их диспансерное наблюдение у дерматолога.
Детская экзема отмечается у детей обычно на фоне проявлений экссудативного диатеза. Для ее развития имеют значение наследственная предрасположенность к аллергическим реакциям, очаги хронической инфекции (например, тонзиллит), нарушения функции желудочно-кишечного тракта, дисфункция печени, поджелудочной железы. У детей, страдающих Э., выявляются аллергические реакции на ряд пищевых продуктов (мед, апельсины, мандарины, клубника, сладости).
Заболевание чаще развивается на первом году жизни (нередко при переводе ребенка на искусственное вскармливание). Поражается кожа лица, волосистой части головы, ягодиц, разгибательной поверхности голеней, тыльной поверхности кистей, предплечий. На фоне эритемы появляется обильная папулезно-везикулезная сыпь, причем после вскрытия везикул остается множество мокнущих микроэрозий. Последние в дальнейшем покрываются корками, чешуйками (рис. 6). В клинический картине детской Э. можно выделить те же формы, что и при Э. у взрослых (рис. 7), однако у одного и того же больного ребенка часто встречаются признаки различных форм экземы.
Детская Э. может осложниться вторичной пиококковой (импетигинозная Э.) или вирусной (герпетическая Э.) инфекцией. При импетиги-нозной Э. в очагах поражения появляются фликтены — пустулы типа плоских пузырей с гнойным содержимым, ссыхающиеся в корки. При герпетической Э. в очагах поражения на фоне повышения температуры тела появляются сгруппированные пузырьки с нападением в центральной части; на их месте образуются участки некроза, оставляющие мелкие рубчики (как при ветряной оспе). Процесс сопровождается повышением температуры тела (до 39°), изменениями со стороны крови (лейкоцитоз, увеличенная СОЭ). В тяжелых случаях (особенно у детей младшего возраста) процесс может осложниться менингитом, сепсисом.
При лечении детской Э. большое значение придается коррекции питания (ограничение углеводисто-жировой нагрузки, исключение блюд экстрактивных, включая мясные бульоны, острых соленых, а также цитрусовых, грибов). Рекомендуется молочно-растительная диета. Внутрь назначают антигистаминные, седативные препараты, витамины (особенно А, С, В2, В6, В5), препараты кальция, ферменты, нормализующие деятельность органов пищеварения, наружно — примочки с настоями чая, ромашки, череды, смягчающие кремы, нафталановые, дегтярные пасты с АСД (III фракция) и др. Кортикостероидные кремы рекомендуются при остро протекающих процессах в разведении с питательными кремами, детским кремом и др. (от 1:10 до 1:2 в зависимости от возраста ребенка). Антибиотики широкого спектра действия и противовирусные препараты используются при осложнениях детской и вторичной инфекцией. При обострениях Э. необходимо воздержаться от прививок.
Библиогр.: Дифференциальная диагностика кожных болезней, под ред. Б.А. Беренбейна и А.А. Студницына, М., 1989; Машкиллейсон Л.Н. Частная дерматология, М., 1965.
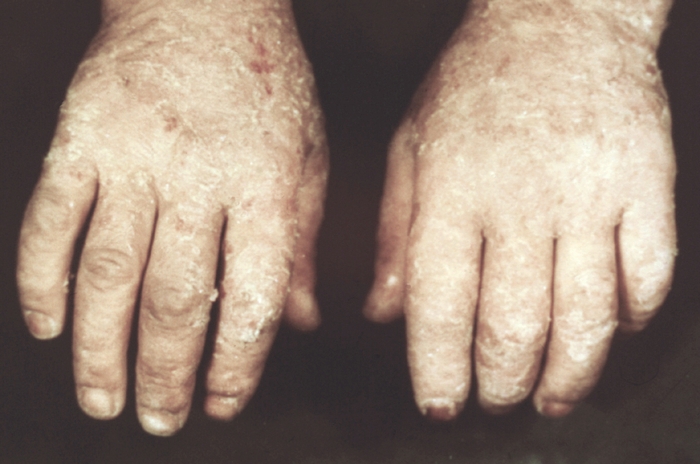 шелушение на фоне эритемы и отека на тыльной поверхности кистей при истинной экземе">
шелушение на фоне эритемы и отека на тыльной поверхности кистей при истинной экземе">Рис. 2. Множественные мелкие эрозии и шелушение на фоне эритемы и отека на тыльной поверхности кистей при истинной экземе.
 эритема, мелкие папуловезикулезные высыпания вокруг свища на голени">
эритема, мелкие папуловезикулезные высыпания вокруг свища на голени">Рис. 4б). Микробная экзема: застойная эритема, мелкие папуловезикулезные высыпания вокруг свища на голени.
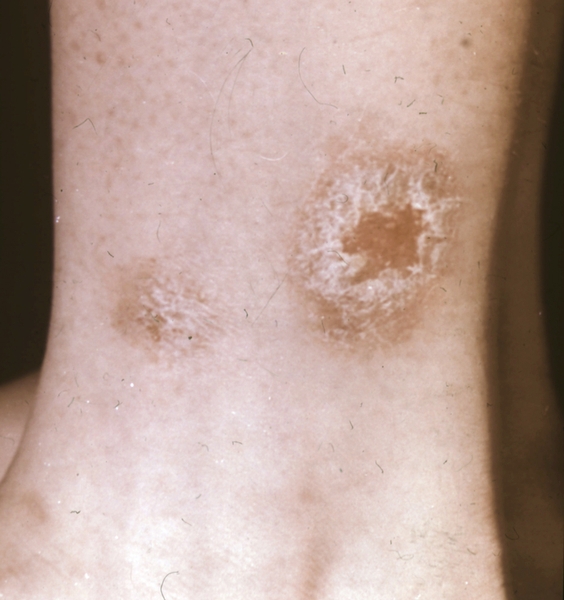
Рис. 4а). Микробная экзема: округлые очаги эритематозно-везикулезно-пустулезного характера, покрытые корками и чешуйками.
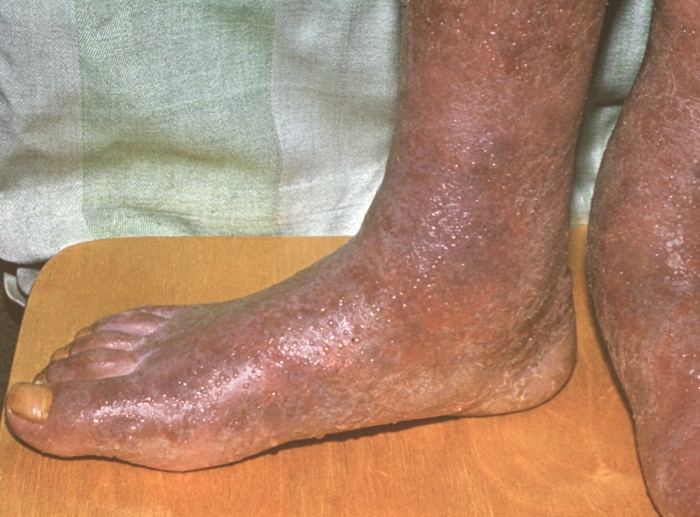 Эритема, отек, везикулизация, мокнутие на коже нижних конечностей при острой экземе">
Эритема, отек, везикулизация, мокнутие на коже нижних конечностей при острой экземе">Рис. 1. Эритема, отек, везикулизация, мокнутие на коже нижних конечностей при острой экземе.
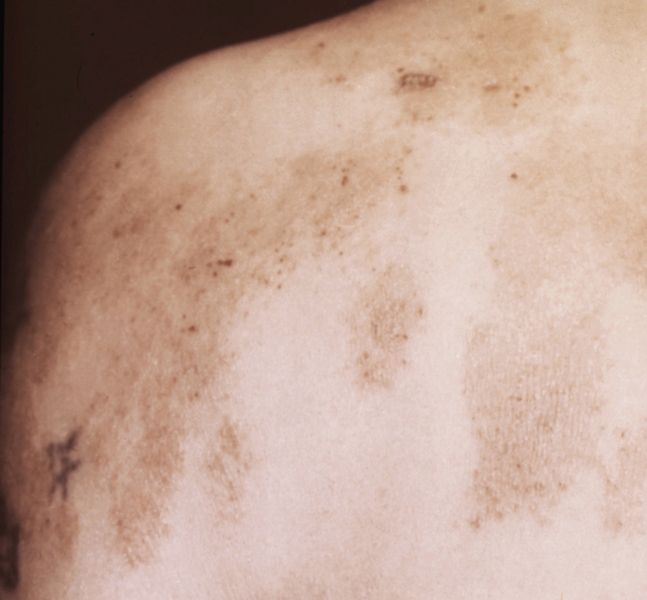
Рис. 5б). Себорейная экзема: участки эритем, папулезные высыпания, чешуйко-корковые наслоения на коже спины.
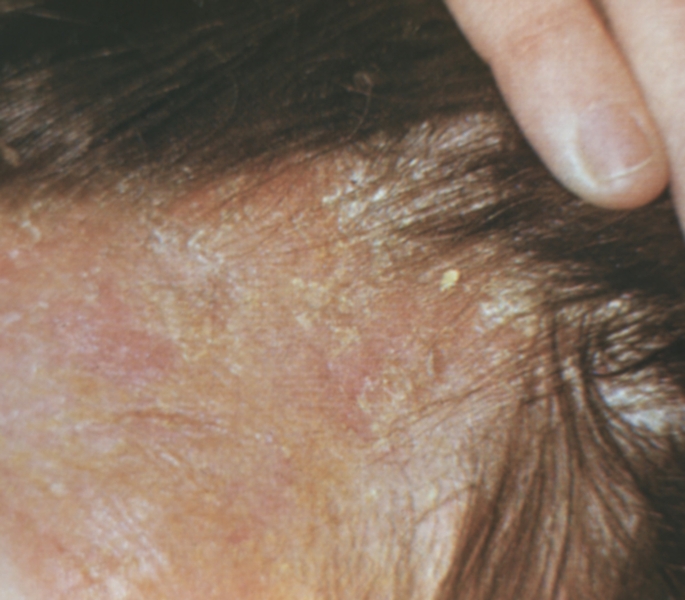
Рис. 5а). Себорейная экзема: эритема, большое количество слоистых желтых чешуек на волосистой части головы.
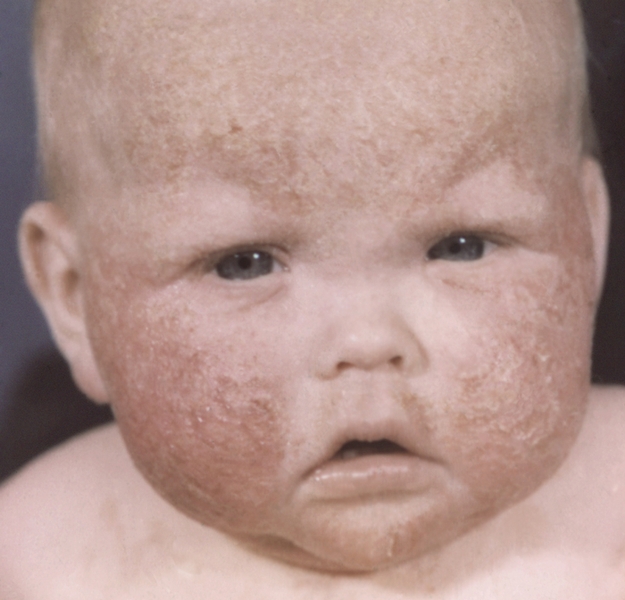
Рис. 6. Эритема, папулезно-везикулезные высыпания на лице ребенка, страдающего экземой.
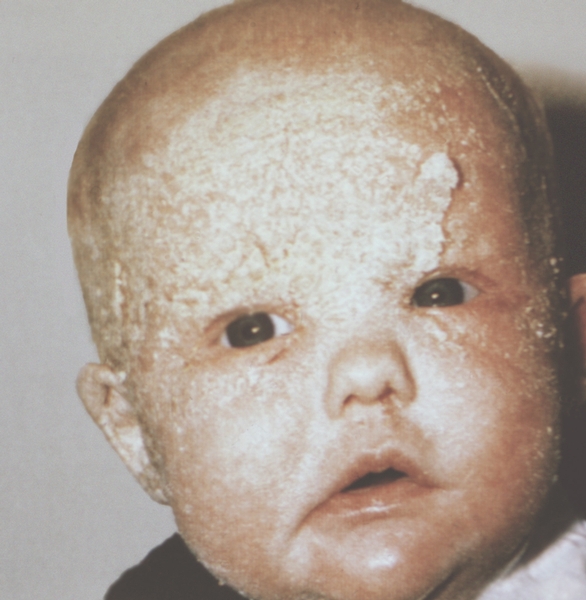
Рис. 7. Обильные желтоватые чешуйкокорки на эритематозном фоне, преимущественно в области лба, у ребенка, страдающего экземой.
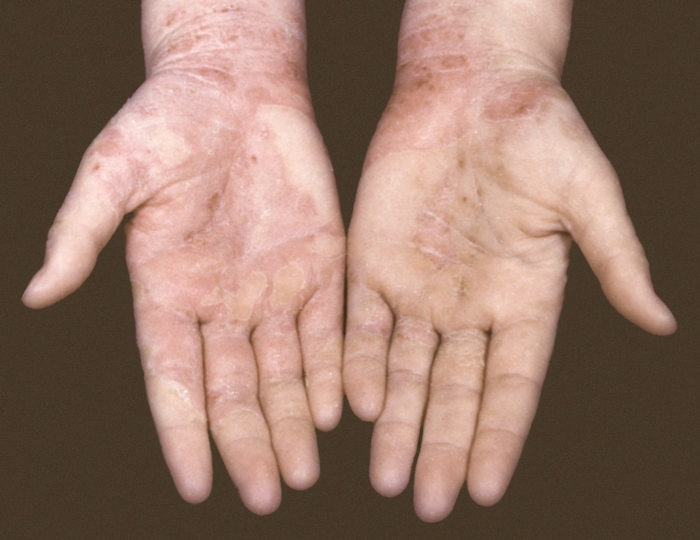
Рис. 3. Пузырьки в разных стадиях развития, мелкие эрозии, трещины, корочки, чешуйки на эритематозном фоне на ладонной поверхности костей при дисгидротической экземе.
II
Экзе́ма (eczema; греч. ekzema высыпание на коже, от ekzeō вскипать, вспыхивать)
рецидивирующий нейроаллергический дерматоз, характеризующийся развитием серозного воспаления сосочкового слоя дермы и очагового спонгиоза эпидермиса, проявляющийся полиморфной зудящей сыпью (везикулы, папулы, эритема и др.).
Экзе́ма варико́зная (е. varicosum) — Э. в области голеней, возникающая L. при варикозном расширении вен.
Экзе́ма гиперкератоти́ческая (е. hyperkeratoticum) — см. Экзема тилотическая.
Экзе́ма де́тская (е. infantile, е. infantium) — Э., развивающаяся у детей на фоне экссудативного диатеза.
Экзе́ма дисгидроти́ческая (е. dyshidroticum) — Э., локализующаяся на ладонях и подошвах и сопровождающаяся образованием многокамерных пузырей.
Экзе́ма импетигино́зная (е. impetiginosum) — Э., осложненная импетиго.
Экзе́ма интертригино́зная (е. intertliginosum) — Э., локализованная преимущественно в складках кожи.
Экзе́ма и́стинная (е. verum) — Э. в виде симметричных рассеянных небольших очагов, не имеющих четких границ, чередующихся с участками здоровой кожи и располагающихся обычно на конечностях.
Экзе́ма кератоти́ческая (е. keratoticum) — см. Экзема тилотическая.
Экзе́ма конта́ктная (е. contactum) — Э., развивающаяся в месте контакта с веществами, к которым чувствительность кожи повышена.
Экзе́ма ладо́нно-подо́швенная (е. palmoplantare) — см. Экзема тилотическая.
Экзе́ма менструа́льная (е. menstruale) — Э., обостряющаяся в предменструальный и менструальный периоды.
Экзе́ма микро́бная (е. microbicum) — Э., развивающаяся вокруг очага гнойного воспаления и характеризующаяся резкой границей в виде полоски отслаивающегося эпидермиса между пораженной и непораженной кожей.
Экзе́ма мо́кнущая (е. madidans) — Э., при которой наблюдается выраженное мокнутие.
Экзе́ма монетови́дная (е. nummulare; син. Э. нуммулярная) — микробная Э., при которой участки пораженной кожи имеют округлую форму.
Экзе́ма нуммуля́рная (е. nummulare; лат. nummus монета) — см. Экзема монетовидная.
Экзе́ма паратравмати́ческая (е. paratraumaticum) — микробная Э., локализующаяся вокруг поврежденного участка кожи.
Экзе́ма профессиона́льная (е. professionale) — Э., чаще на кистях рук, возникающая в результате воздействия профессиональных вредностей.
Экзе́ма пруригино́зная (е. pruriginosum) — Э., при которой среди элементов сыпи преобладают папуловезикулы.
Экзе́ма рогова́я (е. keratoticum) — см. Экзема тилотическая.
Экзе́ма себоре́йная (е. seborrhoicum) — Э. при себорее, развивающаяся на коже лица, волосистой части головы, груди и спины в виде эритематопапулезных высыпаний с выраженным крупнопластинчатым шелушением и отсутствием мокнутия.
Экзе́ма со́лнечная (е. solare) — Э., возникающая на открытых участках кожи при повышенной чувствительности к солнечному излучению; разновидность фотодерматоза.
Экзе́ма тилоти́ческая (е. tyloticum; греч. tylōsis омозолелость; син.: Э. гиперкератотическая, Э. кератотическая, Э. ладонно-подошвенная, Э. роговая) — Э. на ладонях и подошвах, сопровождающаяся гиперкератозом; развивается чаще у женщин в климактерическом периоде.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.