UROLOGIE
Les progrès de l’urologie, comme ceux des autres branches de la médecine, sont parallèles à ceux des sciences fondamentales et à leur application à l’étude des maladies des voies urinaires. L’accélération de ces progrès depuis les années 1950 a transformé la pratique de l’urologie.
Longtemps confinée à l’étude des maladies des voies urinaires basses, urètre et vessie, et des organes génitaux de l’homme, l’urologie est devenue une spécialité très vaste qui fait appel à toutes les ressources diagnostiques et thérapeutiques.
Les progrès se sont manifestés dans deux domaines: celui des moyens d’exploration et celui des procédés de traitement.
Progrès des moyens d’exploration et de diagnostic
La caractéristique de l’urologie a été l’exploration par endoscopie du conduit urétral et de la cavité vésicale. Si Bozzini en a été l’initiateur en 1807, ce n’est qu’après la découverte par Edison des lampes électriques à incandescence que la cystoscopie et l’urétroscopie ont pu se développer. Ce sont les progrès de l’endoscopie urinaire qui ont permis l’étude directe des autres cavités naturelles.
L’endoscopie urinaire a bénéficié, dans ces dernières années, des progrès de l’optique (cf. OPTIQUE – Optique instrumentale, fig. 11), notamment des nouvelles combinaisons de lentilles, qui augmentent à la fois la surface du champ observé et sa profondeur, et suppriment les aberrations. À la lampe électrique à incandescence, qui avait été perfectionnée depuis le XIXe siècle, s’est substitué l’éclairage dit à lumière froide. D’une source extérieure d’éclairage par une lampe à vapeur d’iode, la lumière est transmise par un câble souple de fibres de verre, réunies en faisceau jusqu’au cystoscope rigide. L’éclairement réglable de la cavité examinée peut être assez intense pour permettre la photographie, la cinématographie et même la télévision en couleurs des lésions. Il est même possible d’examiner la muqueuse vésicale à la lumière de Wood et, après injection ou absorption de produits qui se fixent sur les tissus néoplasiques, d’étudier la luminescence de certaines lésions. Mieux encore, le système optique rigide d’observation endoscopique a pu être monté sur des câbles souples en fibres de verre; on dispose alors d’instruments d’observation souples qui sont introduits dans l’uretère, rendant ainsi possible l’exploration directe du bassinet.
Les examens radiographiques permettent d’étudier simultanément la forme et la fonction des reins et des voies urinaires proprement dites. Depuis l’invention de l’urographie par voie veineuse vers 1930, les produits de contraste sont devenus plus opaques, mieux tolérés, leur sécrétion a été précisée ainsi que les conditions de leur élimination. La diminution de leur toxicité autorise l’injection à des doses très fortes et sans inconvénient chez les malades atteints d’insuffisance rénale, insuffisance dont on peut ainsi préciser l’origine. Grâce à l’amplificateur de brillance, on étudie par télévision les fonctions des voies urinaires et on radiocinématographie les contractions du bassinet, de l’uretère et de la vessie sans augmenter dangereusement la quantité de radiations reçues.
À la ponction directe de l’aorte et à l’injection globale de toutes ses branches abdominales s’est substituée, par introduction dans l’artère fémorale d’un cathéter spécial, l’opacification sélective des artères rénales que l’on injecte directement: c’est l’artériographie sélective. L’étude de la perméabilité de l’artère rénale a permis l’essor des reconstructions artérielles en cas de sténose; l’étude de l’architecture artérielle du rein montre la structure caractéristique des tumeurs bénignes et malignes et les troubles de l’irrigation segmentaire. L’injection des veines rénales, de réalisation plus complexe, et surtout l’injection de la veine cave inférieure apportent aussi des renseignements parfois décisifs.
La lymphangiographie, enfin, consiste à injecter un produit de contraste iodé dans les vaisseaux et les ganglions lymphatiques des chaînes abdominales profondes situées le long des grands vaisseaux prévertébraux; elle peut montrer la cause de la chylurie, complication de la filariose, l’obstruction des grands vaisseaux lymphatiques dans cette maladie parasitaire. Quant aux tumeurs malignes de l’appareil génito-urinaire, surtout des testicules, la lymphangiographie précise la présence et l’étendue des métastases ganglionnaires et dirige ainsi la radiothérapie et la chirurgie d’exérèse.
La technique de diagnostic par les ultrasons, dont on étudie la propagation et la réflexion au travers des organes abdominaux et en particulier des reins, se rapproche de la radiographie. Ainsi, sans aucune atteinte des téguments, on délimite le contour des tumeurs rénales, on les dissocie des organes voisins, on apprécie le contenu liquide ou la structure solide, rapidement et en toute innocuité.
Aux moyens d’exploration et de diagnostic, il faut rajouter, comme pour un grand nombre de disciplines médicales, la tomodensitométrie, examen d’une précision absolument remarquable. Tout le rétro-péritoine peut ainsi être parfaitement étudié: tumeurs rénales, urétérales, chaînes lymphatiques, gros vaisseaux, tumeurs pelviennes avec leur extension ganglionnaire, et, lorsque c’est nécessaire, lithiase urinaire.
Les progrès de l’électronique ont permis l’application facile à l’homme malade des procédés d’enregistrement graphique, utilisés jusqu’alors dans les laboratoires de physiologie. On étudie la mécanique des fluides dans les voies urinaires, l’urodynamique, les courbes de pression des organes creux que sont le bassinet, l’uretère, la vessie, l’urètre. Les courants d’action évoqués par les contractions musculaires de ces organes sont aussi enregistrés.
Déjà au milieu du XIXe siècle, on avait reconnu la présence de cellules tumorales dans les liquides organiques, mais la cytologie a été l’œuvre récente de Papanicolaou; on sait le rôle qu’elle joue dans le diagnostic et le dépistage des cancers utérins. Les tumeurs des voies urinaires, qu’elles soient primitives dans le bassinet, l’uretère ou la vessie, ou qu’elles les envahissent en venant d’un parenchyme voisin (rein, prostate) sont détectées par la présence dans les urines des cellules néoplasiques desquamées. Après addition à l’urine d’un liquide fixateur, qui empêche l’altération cellulaire rapide, ce mélange est filtré sur un réseau à pores microscopiques qui retient les éléments figurés et en facilite la coloration et l’étude. Cette méthode comporte des erreurs par excès ou par défaut, mais son innocuité et la facilité de sa répétition permettent très souvent d’établir le diagnostic.
À cette cytologie de l’urine, on a adjoint la cytologie par ponction, à l’aiguille ultrafine, des tumeurs solides, d’où la forte aspiration ramène des éléments cellulaires de la prostate et du rein soumis aux mêmes examens.
L’urologie devait aussi bénéficier de l’application au diagnostic des isotopes radioactifs, moyen d’investigation qui ne perturbe pas les processus physiologiques. Après injection intraveineuse d’un traceur radioactif à élimination rapide sélective, sa présence dans le rein est détectée par un appareillage externe. Par exploration isotopique selon les produits injectés, on étudie le parenchyme rénal, les cavités excrétrices, la vascularisation et même une fonction rénale isolée, comme la filtration glomérulaire.
L’examen le plus utilisé est le néphrogramme isotopique par un compteur sonde, qui renseigne simultanément sur la valeur fonctionnelle de chaque rein et sur la vitesse de son évacuation.
La gammascintigraphie rend possibles la délimitation de la morphologie rénale, la détermination quantitative de la valeur comparée des deux reins, la vascularisation rénale et la détection des zones d’ischémie. On peut injecter simultanément trois radioéléments, et la spectroscopie des rayons 塚 permet d’obtenir une image de chaque traceur radioactif sans qu’il y ait interférence avec les autres. En injectant la chlormérodrine 197, ou 203 Hg, on a une excellente définition de la silhouette rénale et de tout défaut d’imprégnation corticale. L’hippurate 131 I donne le tracé de néphrogramme isotopique, c’est-à-dire un indice de la valeur fonctionnelle des reins et de la vitesse de leur évacuation; le pertechnétate 99 m Tc met en évidence le flux sanguin rénal.
Progrès de la thérapeutique
Les infections non spécifiques de l’appareil génito-urinaire, si fréquentes, méritent la plus grande attention, car elles peuvent à la longue retentir sur la fonction rénale. Les progrès de l’antibiothérapie fongique et de la chimiothérapie ont permis de combattre et de guérir souvent les infections urinaires. Mais un progrès décisif dans le traitement des infections rénales, surtout chez l’enfant, a été la découverte d’un facteur qui les favorise: c’est la fréquence et la gravité du reflux vésico-urétéral. Normalement, la jonction entre la vessie et l’uretère dispose d’un mécanisme musculaire qui assure le passage de l’urine de l’uretère dans la vessie, et s’oppose, lors de la contraction de la vessie, qui augmente la pression intravésicale, au reflux de l’urine dans l’uretère, urine qui contient occasionnellement des agents infectieux ainsi transportés jusqu’aux reins. La méconnaissance de ce reflux laisse évoluer des infections rénales à rechutes qui, à la longue, entraînent la destruction du rein. Le traitement du reflux vésico-urétéral, opératoire s’il le faut, est un des progrès les plus remarquables de l’urologie moderne.
Les infections spécifiques de l’appareil urinaire sont avant tout la tuberculose et la schistosomiase. Les malades atteints de tuberculose urinaire ont bénéficié, comme tous les tuberculeux, de l’antibiothérapie et de la chimiothérapie; l’ablation chirurgicale du rein est devenue exceptionnelle et n’est indiquée que dans les destructions totales de l’organe. Les séquelles cicatricielles de la tuberculose urinaire guérie retentissent parfois sur les voies urinaires proprement dites, uretères, vessie, et constituent ainsi une menace pour la fonction rénale. C’est le rôle de la chirurgie conservatrice, plastique et réparatrice, de rétablir la perméabilité d’un uretère atteint de rétrécissement cicatriciel, d’agrandir par entéroplastie la capacité de la vessie rétractée par la sclérose.
La schistosomiase, ou bilharziose, est endémique dans la plus grande partie de l’Afrique, et surtout en Égypte où elle atteint 75 p. 100 de la population rurale: paradoxalement, la mise en valeur des terres incultes par la création de barrages et de canaux d’irrigation multiplie les gîtes où vit le mollusque d’eau douce qui sert d’hôte intermédiaire. La découverte de l’activité curatrice des dérivés du nitrothiazole, prescrits par voie orale pendant une semaine, laisse espérer la diminution du nombre des malades sinon l’éradication de la maladie, si l’on procède à des mesures sanitaires malheureusement encore rarement prises.
Le traitement de la lithiase urinaire s’oriente dans deux directions différentes: l’étude et la correction des processus enzymatiques présidant à la formation des calculs, la dissolution des calculs déjà formés. C’est dans la lithiase urique que le progrès essentiel a été enregistré: d’une part, traitement de l’hyperuricémie par les freinateurs de la production de l’acide urique, qui en abaissent le taux sanguin, l’élimination urinaire, et, partant, la formation consécutive des calculs; d’autre part, alcalinisation des urines par l’absorption orale d’alcalins, qui élève le pH des urines et modifie le coefficient de solubilité de l’acide urique et des urates. Actuellement, il est devenu exceptionnel d’opérer la lithiase urique.
La lithiase cystinique a bénéficié dans une moindre mesure de traitements comparables: action sur la synthèse de la cystine, alcalinisation des urines. Les résultats ne sont pas décisifs.
Quant aux lithiases calciques, elles échappent encore à ces traitements. Le blocage enzymatique de la formation de l’acide oxalique est à l’étude. La dissolution dans le bassinet des calculs par lavages de solutions dissolvantes ou chélatrices, malgré certains succès, ne s’adresse qu’à des cas très spéciaux. Elle est d’application très longue et comporte des dangers sérieux.
L’appréciation des lésions traumatiques des reins et leur traitement ont été très améliorés par l’artériographie rénale sélective qui permet de préciser l’atteinte des vaisseaux et du parenchyme rénal, et de mieux diriger l’intervention chirurgicale.
Le traitement des tumeurs malignes de l’appareil génito-urinaire a bénéficié des progrès généraux de la cancérologie. Si l’on connaît les troubles du métabolisme qui provoquent la formation dans l’organisme et l’élimination dans les urines de substances cancérogènes, responsables des tumeurs des voies excrétrices, on ne sait pas encore agir sur les processus enzymatiques qui en sont la cause. Le traitement des tumeurs malignes, affirmées par l’artériographie, découvertes par la cytologie urinaire, relève toujours de la chirurgie associée ou non à la radiothérapie. La chimiothérapie par voie générale (ou par application locale dans le traitement des tumeurs de vessie) n’a pas obtenu de résultats appréciables, sauf dans les tumeurs du rein de l’enfant. En revanche, la radiothérapie à haute énergie, soit par cobalt radioactif, soit mieux encore par les accélérateurs linéaires de particules, peut guérir le cancer de la prostate lorsqu’il est encore limité à la glande. Le cancer du testicule est d’un pronostic bien meilleur qu’auparavant. On distingue de plus en plus, du point de vue thérapeutique, les tumeurs séminomateuses pures, dont le pronostic est bon (60 à 95 p. 100 de survie selon les stades), et les autres tumeurs (choriocarcinomes et dysembryomes) dont la chimiothérapie a transformé le pronostic – encore récemment redoutable (50 à 90 p. 100 de survie selon les stades).
L’étude de l’insuffisance rénale et de l’altération des fonctions du rein a fait aussi de grands progrès. Des insuffisances rénales curables, parce qu’elles sont secondaires à des affections guérissables comme l’obstruction des voies urinaires, ont pu jadis être méconnues, entraînant progressivement la destruction des reins. Aujourd’hui, le rétablissement du cours des urines, la levée d’obstacle permettent la récupération d’une fonction rénale normale si l’intervention n’est pas trop tardive.
Si l’on peut depuis longtemps suppléer les reins dans l’insuffisance rénale aiguë par la dialyse péritonéale ou le rein artificiel, ce n’est que depuis 1960 que, grâce aux progrès techniques, l’on traite l’insuffisance rénale chronique; la création d’appareils de dialyse plus puissants, un contrôle électronique précis, l’invention de tubes en Téflon – matière plastique qui assure l’intubation permanente d’une artère et d’une veine et permet la répétition à quelques jours d’intervalle de l’hémodialyse sans avoir à découvrir chaque fois les vaisseaux sanguins – ont amélioré et facilité le traitement. On utilise ainsi surtout les shunts artério-veineux directs créés chirurgicalement sans apport de matériel étranger.
L’hémodialyse périodique permet les survies de plus de cinq ans à des malades dépourvus de fonction rénale. Elle est même réalisable à domicile par le malade lui-même ou son entourage. Le malade inscrit sur la liste d’un centre de transplantation rénale peut attendre sans danger d’être convoqué d’urgence pour recevoir un rein dont l’histocompatibilité permet d’espérer l’absence de rejet.
C’est la transplantation rénale , de réalisation technique maintenant bien réglée, qui a permis le développement des transplantations d’autres organes: cœur, foie, poumons, dont les problèmes biologiques d’acceptation ou de rejet sont les mêmes.
Dans le cas de l’hypertension artérielle , les travaux expérimentaux de Goldblatt ont montré que les modifications de la circulation artérielle d’un rein sont capables de provoquer l’hypertension qui disparaît, en revanche, après la néphrectomie. De nombreuses observations cliniques l’ont confirmé chez l’homme. Les progrès de la technique de l’artériographie rénale ont révélé la fréquence des rétrécissements unilatéraux du tronc de l’artère rénale chez certains hypertendus. Les vrais mécanismes de l’hypertension rénovasculaire n’ont pas été établis avec certitude, mais le traitement chirurgical de ces rétrécissements vasculaires par suppression de la sténose a guéri des hypertendus. Actuellement, les progrès de la thérapeutique médicale de l’hypertension artérielle ont réduit les indications opératoires dans des cas de rétrécissement indiscutable qu’on aurait opérés encore il y a quelques années.
Les troubles neurologiques de la fonction vésicale , qui entraînent l’impossibilité d’évacuer complètement ou partiellement la vessie, ne constituent pas seulement une infirmité pénible, ils représentent une menace pour la fonction rénale à cause de l’infection urinaire qui accompagne la rétention des urines. On peut fixer dans le muscle vésical une série d’électrodes issues d’un stimulateur implanté sous la paroi abdominale et qu’on excite par une bobine d’induction portée par une ceinture à la surface du corps. On a ainsi rétabli des mictions efficaces dans des cas jusqu’alors incurables.
Enfin, l’urologie a bénéficié des recherches de la psychanalyse. On a reconnu que, dans certaines affections de l’appareil urinaire, le syndrome de la vessie irritable chez la femme, certains cas de rétention d’urine, l’énurésie, ou incontinence d’urine nocturne chez les enfants, les symptômes étaient en relation avec des troubles psycho-affectifs sans que l’on puisse affirmer le mécanisme de ce que Freud appelait «le saut mystérieux du psychique au physique». La reconnaissance de cette relation permet d’éviter à ces malades des traitements médicamenteux ou instrumentaux qui risquent de perpétuer parfois des troubles que les traitements psychothérapiques ont souvent guéris.
Tels sont les progrès de l’urologie depuis quelques années. Que peut-on attendre comme progrès nouveaux? L’urologie bénéficiera encore de l’avance des sciences fondamentales et de la technologie: création d’un nouveau matériau plastique bien toléré par les tissus et qui permettra le remplacement des voies urinaires, découverte du mécanisme endocrinien de l’hypertrophie de la prostate dont on empêchera ainsi le développement, détection plus précoce des tumeurs malignes que l’on traitera peut-être par chimiothérapie ou immunothérapie, en réservant l’intervention chirurgicale, comme dans la tuberculose urinaire, au traitement des complications de sclérose cicatricielle, invention d’un rein artificiel miniaturisé à grande puissance d’épuration, maîtrise des phénomènes de rejet dans les transplantations de reins pour ne citer que quelques problèmes encore non résolus, sans oublier toutefois que tout ce qui se perfectionne par progrès périt aussi par progrès.
urologie [ yrɔlɔʒi ] n. f.
• 1851; de 1. uro- et -logie
♦ Didact. Branche médicochirurgicale qui traite des affections des voies urinaires et par ext. des maladies génito-urinaires chez l'homme. ⇒ néphrologie.
● urologie nom féminin Discipline médicochirurgicale qui se consacre à l'étude et au traitement des maladies de l'appareil urinaire des deux sexes et de l'appareil génital masculin. ● urologie (expressions) nom féminin Neuro-urologie, spécialité médicale se consacrant aux affections neurologiques de l'appareil urinaire, en particulier celles de la vessie et de ses sphincters.
urologie
n. f. Didac. Branche de la médecine qui traite des affections de l'appareil urinaire (et génital, chez l'homme).
⇒UROLOGIE, subst. fém.
MÉD. Partie de la médecine qui traite des affections des voies urinaires sur le plan médical et chirurgical et, par extension, des maladies de l'appareil génito-urinaire chez l'homme. Ce n'est pas seulement dans la pathologie médicale des reins que la France a brillé d'un vif éclat depuis le début du XXe siècle, c'est aussi en urologie. Guyon a fixé les règles de l'examen physique des reins et a précisé la séméiologie de ces deux grands symptômes urinaires qui se montrent dans la plupart des affections chirurgicales des reins, l'hématurie et la pyurie (Ce que la Fr. a apporté à la méd., 1946 [1943], p. 215).
REM. Urologiste, subst. masc., vieilli. Synon. de urologue (infra dér. 2). En appos. Mais leur étude anatomique [des surrénales] n'a guère été reprise avant les travaux contemporains du chirurgien urologiste français Joachim Albarran et de son élève Cathelin (BARIÉTY, COURY, Hist. méd., 1963, p. 750).
Prononc. et Orth.:[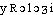 ]. Att. ds Ac. 1935. Étymol. et Hist. 1851 (Journ. de méd. et de chir. pratiques, XXII, p. 437 ds QUEM. DDL t. 8). Formé de uro-1 et de -logie.
]. Att. ds Ac. 1935. Étymol. et Hist. 1851 (Journ. de méd. et de chir. pratiques, XXII, p. 437 ds QUEM. DDL t. 8). Formé de uro-1 et de -logie.
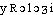 ]. Att. ds Ac. 1935. Étymol. et Hist. 1851 (Journ. de méd. et de chir. pratiques, XXII, p. 437 ds QUEM. DDL t. 8). Formé de uro-1 et de -logie.
]. Att. ds Ac. 1935. Étymol. et Hist. 1851 (Journ. de méd. et de chir. pratiques, XXII, p. 437 ds QUEM. DDL t. 8). Formé de uro-1 et de -logie.DÉR. 1. Urologique, adj. a) Qui se rapporte à l'urologie. Mis au point dès cette date par Max Nitze, le cystoscope électrique permit à Joachim Albarran et à l'école urologique de la fin du siècle d'étudier et de traiter localement les lésions de la vessie (BARIÉTY, COURY, Hist. méd., 1963p. 631). b) En partic. Qui concerne le traitement, l'examen, les méthodes exploratoires de l'appareil urinaire. L'analyse urologique avait démontré l'excès d'acide urique (LE GENDRE ds Nouv. Traité Méd. fasc. 7 1924, p. 398). Table urologique à gros volant commandant la position déclive, dessus laqué blanc, avec cuvette et une paire de talonnières (Catal. instrum. chir. (Collin), 1935, p. 449). — [ ]. — 1re attest. 1913 (LEGUEU, Archives urologiques de la clinique de Necker, t. 1); de urologie, suff. -ique. 2. Urologue, subst. Médecin ou chirurgien spécialisé en urologie. Il n'est presque aucun chapitre de l'urologie où vous ne trouviez attachés les noms de ces grands urologues qui furent l'honneur de l'école de l'hôpital Necker (Ce que la Fr. a apporté à la méd., 1946 [1943], p. 215). — [
]. — 1re attest. 1913 (LEGUEU, Archives urologiques de la clinique de Necker, t. 1); de urologie, suff. -ique. 2. Urologue, subst. Médecin ou chirurgien spécialisé en urologie. Il n'est presque aucun chapitre de l'urologie où vous ne trouviez attachés les noms de ces grands urologues qui furent l'honneur de l'école de l'hôpital Necker (Ce que la Fr. a apporté à la méd., 1946 [1943], p. 215). — [ ]. — 1re attest. 1860 (Journ. de méd. et de chir. pratiques, XXXI, p. 43 ds QUEM. DDL t. 8); du rad. de urologie, suff. -logue.
]. — 1re attest. 1860 (Journ. de méd. et de chir. pratiques, XXXI, p. 43 ds QUEM. DDL t. 8); du rad. de urologie, suff. -logue.
 ]. — 1re attest. 1913 (LEGUEU, Archives urologiques de la clinique de Necker, t. 1); de urologie, suff. -ique. 2. Urologue, subst. Médecin ou chirurgien spécialisé en urologie. Il n'est presque aucun chapitre de l'urologie où vous ne trouviez attachés les noms de ces grands urologues qui furent l'honneur de l'école de l'hôpital Necker (Ce que la Fr. a apporté à la méd., 1946 [1943], p. 215). — [
]. — 1re attest. 1913 (LEGUEU, Archives urologiques de la clinique de Necker, t. 1); de urologie, suff. -ique. 2. Urologue, subst. Médecin ou chirurgien spécialisé en urologie. Il n'est presque aucun chapitre de l'urologie où vous ne trouviez attachés les noms de ces grands urologues qui furent l'honneur de l'école de l'hôpital Necker (Ce que la Fr. a apporté à la méd., 1946 [1943], p. 215). — [ ]. — 1re attest. 1860 (Journ. de méd. et de chir. pratiques, XXXI, p. 43 ds QUEM. DDL t. 8); du rad. de urologie, suff. -logue.
]. — 1re attest. 1860 (Journ. de méd. et de chir. pratiques, XXXI, p. 43 ds QUEM. DDL t. 8); du rad. de urologie, suff. -logue.
urologie [yʀɔlɔʒi] n. f.
ÉTYM. 1851; de 1. uro-, et -logie.
❖
♦ Didact. Branche médico-chirurgicale qui traite des affections des voies urinaires, et, par ext., des maladies génito-urinaires chez l'homme. ⇒ Néphrologie.
➪ tableau Noms de sciences et d'activités à caractère scientifique.
❖
DÉR. Urologique, urologue.
Encyclopédie Universelle. 2012.