заболевание детей раннего возраста, обусловленное недостатком в организме витамина D: характеризуется расстройством обмена веществ, в первую очередь фосфорно-кальциевого, нарушениями костеобразования, функций нервной системы и внутренних органов.
Этиология и патогенез. Ведущее значение в развитии Р. имеют недостаток УФ-облучения приводящий к нарушению образования витамина D в коже, низкое содержание витамина D в пище (особенно в грудном молоке (Грудное молоко)). Существенную роль играет также дефицит витаминов В1, В5, В6, С, А, Е, участвующих в построении костной ткани. Поэтому Р. расценивают как полигиповитаминоз (см. Витаминная недостаточность, Витамины). Его развитию способствует также недостаток, в организме таких микроэлементов, как магний, цинк, железо, медь, кобальт (см. Минеральный обмен). Предрасполагающими факторами являются повышенная потребность в витамине D детей раннего возраста (особенно первого года жизни), связанная с их усиленным ростом и интенсивным формированием скелета; патология беременности и различные экстрагенитальные заболевания матери; нерациональное вскармливание (избыток в питании ребенка углеводов или белков); искусственное вскармливание (соотношение фосфора и кальция в коровьем молоке не соответствует потребности детского организма); желудочно-кишечные и инфекционные заболевания, при которых всегда изменяется минеральный обмен и развивается Ацидоз, приводящий к нарушению процессов оссификации; недостаточное пребывание на свежем воздухе; длительное применение препаратов (например, фенобарбитала), воздействующих на ферментные системы печени, участвующие в образовании активных форм витамина D; малая статическая нагрузка, характерная для детей первого года жизни, и др.
У недоношенных детей (Недоношенные дети) по сравнению с доношенными частота заболевания Р. значительно выше. Это обусловлено уменьшенным запасом витамина D, кальция и фосфора, недостаточной минерализацией скелета, более выраженной склонностью к ацидозу, гипопротеинемией, низким уровнем лимонной кислоты в сыворотке крови, увеличенной потребностью в кальции и фосфоре вследствие усиленного роста после рождения, нарушением всасывания в кишечнике жиров и витамина D (см. Мальабсорбции синдром), незрелостью ферментных систем печени и почек, частыми инфекционными болезнями и желудочно-кишечными расстройствами.
Динамическое равновесие уровня Фосфора и кальция (Кальций) в крови и костной ткани (основных депо этих элементов в организме) регулируется главным образом паратгормоном паращитовидных желез (Паращитовидные железы) и тиреокальцитонином щитовидной железы (Щитовидная железа). Важную роль в фосфорно-кальциевом обмене играет витамин D, который представляет собой малоактивное соединение, на организм воздействуют его активные метаболиты — 25-гидроксихолекальциферол и 1,25-дигидроксихолекальциферол. 25-Гидроксихолекальциферол образуется в печени, в почках он превращается в 1,25-дигидроксихолекальциферол. Паратгормон активизирует, а тиреокальцитонин угнетает его образование в почках. 1,25-Дигидрохолекальциферол, биологическая активность которого в десятки-сотни раз выше активности исходного витамина D способствует всасыванию кальция и фосфора в кишечнике (за счет стимуляции синтеза Са-связывающего протеина в клетках слизистой оболочки), минерализации костной системы, увеличению реабсорбции фосфатов в почечных канальцах.
Следствием гиповитаминоза D является недостаточное всасывание кальция в кишечнике, приводящее к гипокальциемии, которая по принципу обратной связи вызывает вторичный гиперпаратиреоидизм. Увеличенное количество паратгормона способствует выходу кальция из костей и сохранению в крови его постоянного и достаточного уровня. Возникает Остеопороз, т.к. матрица кости не может минерализоваться. Одновременно паратгормон вызывает расстройства фосфорно-кальциевого обмена, которые приводят к патологическим изменениям в зоне роста, нарушению обызвествления, размягчению и деформации костей, избыточному развитию остеоидной необызвествленной ткани. Нарушаются и другие виды обмена (белковый, углеводный, жировой), возникают расстройства функции нервной системы и внутренних органов.
Клиническая картина рахита вариабельна и зависит от периода его развития. Различают начальный период, разгар болезни (цветущий Р.), периоды реконвалесценции и остаточных явлений. Первые признаки Р. у доношенных детей, как правило, обнаруживаются в возрасте 2—3 мес. Начальный период продолжается обычно 2—3 нед. и проявляется в основном расстройствами нервной системы. Изменяются настроение и поведение ребенка: он становится капризным, раздражительным, беспокойным, с трудом засыпает и плохо спит. Появляется выраженная потливость (особенно головы), усиливающаяся во время кормления и сна. Пот липкий, с неприятным кисловатым запахом, раздражает кожу. Ребенок трется головой о подушку, в результате волосы на затылке выпадают. На голове появляется четкий рисунок подкожных вен. Стул неустойчивый, моча приобретает резкий аммиачный запах. Дермографизм красный, держится дольше обычного. Выявляют легкую податливость краев большого родничка и костей черепа по ходу стреловидного и ламбдовидного швов. Уровень кальция в крови остается в пределах нормы, а содержание фосфора несколько снижается. Нарастает активность щелочной фосфатазы. Увеличивается выделение с мочой аммиака и фосфатов.
В период разгара болезни отмечаются выраженные изменения костной, мышечной систем, а также внутренних органов. В первую очередь появляются участки размягчения (остеомаляции) в костях черепа (краниотабес). В тяжелых случаях размягчаются почти все кости черепа, затылок уплощается. В результате избыточного образования остеоидной ткани выступают лобные и теменные бугры, голова приобретает квадратную форму, лоб нависает, переносица кажется запавшей, появляется экзофтальм. Замедляется прорезывание зубов и изменяется его порядок, нарушается прикус. На границе костной и хрящевой частей ребер грудной клетки образуются утолщения (четки), наиболее выраженные на V—VIII ребрах. Кости грудной клетки становятся мягкими, грудная клетка деформируется: она выглядит как бы сдавленной с боков, нижняя ее апертура разворачивается, верхняя суживается. На поверхности грудной клетки соответственно линии прикрепления диафрагмы появляется вдавление — гаррисонова борозда (рис. 1). В тяжелых случаях происходит выпячивание передней стенки грудной клетки вместе с грудиной (куриная грудь), в поясничном отделе позвоночника может появиться кифоз — рахитический горб (рис. 2). У детей старше 6—8 мес. наблюдаются утолщения эпифизов костей предплечья (браслеты) и голеней, фаланг пальцев (нити жемчуга), кости нижних конечностей искривляются в виде буквы О — варусная деформация (рис. 3), реже в виде буквы Х — вальгусная деформация. Кости таза деформируются довольно редко. На рентгенограммах граница между эпифизом и диафизом трубчатых костей становится неровной, бахромчатой. Увеличивается щель между эпифизом и диафизом, эпифиз приобретает блюдцеобразную вогнутость. Характерна слабость связочно-мышечного аппарата, приводящая к разболтанности суставов, расхождению прямых мышц живота и его распластыванию — лягушачий живот (рис. 4). В этот период могут развиться одышка, ателектаз легкого, обусловленные деформацией грудной клетки, гипотонией диафрагмы; нередки пневмонии с затяжным течением. Описано так называемое рахитическое сердце, при котором границы его расширяются преимущественно вправо за счет увеличения сердечных полостей. Тоны сердца, как правило, приглушены, пульс учащен, АД часто снижено. У большинства детей выявляют гипохромную анемию (см. Анемии), увеличение размеров печени и селезенки, нарушения моторной и секреторной функций желудочно-кишечного тракта, снижение аппетита, неустойчивый стул. Возможны нарушения функции почек и эндокринных желез. Вследствие нарушений иммунитета увеличивается заболеваемость острыми респираторными вирусными инфекциями. Выражены изменения биохимических показателей: более чем в 2 раза по сравнению с нормой снижается концентрация в сыворотке крови неорганического фосфора, увеличивается активность щелочной фосфатазы, уровень же кальция в сыворотке крови остается в пределах нормы или несколько снижается, уменьшается концентрация в крови лимонной кислоты, увеличивается выделение с мочой фосфатов, аммиака и некоторых аминокислот. При снижении содержания в крови ионизированного кальция могут возникать судороги (см. Спазмофилии (Спазмофилия)).
Период реконвалесценции характеризуется обратным развитием симптомов, причем ликвидация основных клинических проявлений наступает иногда раньше нормализации биохимических показателей фосфорно-кальциевого обмена. В связи с тем, что в этот период кальций усиленно откладывается в костной ткани, уровень его в крови может быть снижен.
Период остаточных явлений наблюдается у детей в возрасте 2—3 лет и старше. К этому времени рахитический процесс заканчивается и остаются его последствия — деформация костей, иногда долго сохраняются увеличенными размеры печени и селезенки.
В зависимости от выраженности клинических проявлений различают три степени тяжести заболевания. Рахит I степени (легкой) характеризуется незначительно выраженными нарушениями нервной, костной и мышечной систем (беспокойством, потливостью, облысением затылка, податливостью краев большого родничка, умеренным уплощением костей затылка), которые исчезают при выздоровлении. При рахите II степени тяжести (средней) общее состояние ребенка заметно нарушается; наблюдаются умеренно выраженные изменения со стороны нервной, костной и мышечной систем, появляются функциональные нарушения органов дыхания, сердечно-сосудистой системы и желудочно-кишечного тракта. Для рахита III степени (тяжелой) характерны значительные изменения костной, мышечной и других систем и органов: резкая заторможенность, отставание в моторном развитии, выраженная деформация костей, резкое увеличение размеров печени и селезенки, значительные функциональные нарушения сердечно-сосудистой системы, органов дыхания, желудочно-кишечного тракта, тяжелая анемия.
По характеру течения Р. может быть острым, подострым и рецидивирующим, что предопределяет различие в проведении лечебных мероприятий. Острый Р. наблюдается чаще в первом полугодии жизни, особенно у крупных детей. Характеризуется прогрессирующим течением с поражением нервной, костной и других систем; преобладанием процессов остеомаляции над процессами остеоидной гиперплазии; уменьшением уровня фосфора в крови, повышением активности щелочной фосфатазы. Подострый Р. отличается медленным, вялым развитием болезни, преобладанием симптомов остеоидной гиперплазии, мышечной гипотонией, анемией. Рецидивирующий Р. проявляется повторными обострениями уже затихшего процесса, что может быть связано с изменениями условий окружающей среды, повторными инфекционными заболеваниями, недостаточным пребыванием на свежем воздухе, на солнце, нерациональным питанием. При неправильном лечении, отсутствии противорецидивной профилактики может наблюдаться непрерывное вялое прогрессирование рахита.
Развитие клинических проявлений Р. у недоношенных детей имеет ряд особенностей. Признаки заболевания обнаруживают у них раньше, чем у доношенных, на 4—6-й неделе жизни. Первым признаком в большинстве случаев является краниотабес, который считается патологическим симптомом лишь тогда, когда уже имелось затвердение костей, а затем наступило их размягчение (следует отличать от псевдокраниотабеса — физиологической мягкости костей черепа, возникающем с рождения вследствие недостаточного первичного отложения кальция). Часто на 2-м месяце жизни появляются рахитические четки, потливость отмечается на 3—4-м месяце жизни, лягушачий живот — после 3-го месяца, облысение — на 4—5-м месяце. При тяжелом течении заболевания возможны субпериостальные переломы по типу так называемой зеленой ветки. Содержание кальция и фосфора в крови значительно колеблется, активность щелочной фосфатазы может быть нормальной (в связи с гипопротеинемией), выделение лимонной кислоты с мочой снижено.
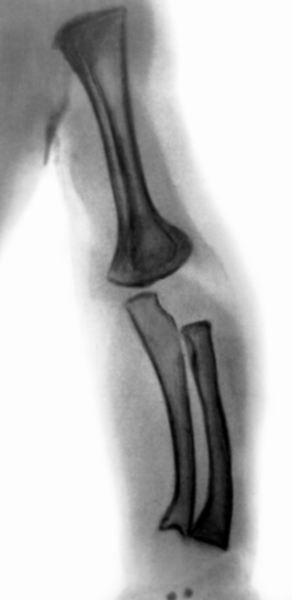
Диагноз основывается на данных анамнеза клинической симптоматике, результатах биохимических исследований (содержание фосфора и кальция в крови и моче, активность щелочной фосфатазы и др.), рентгенологических исследования скелета. Рентгенологические изменения в скелете появляются позже клинических симптомов и не ранее 6-месячного возраста. Степень выраженности их зависит от тяжести процесса. На фоне распространенного остеопороза, малоконтрастного, нечеткого рисунка костей между эпифизами и метафизами (зоны предварительного обызвествления) определяются широкие полосы разрежения, отграниченные рыхлыми бахромчатыми контурами смежных поверхностей эпифиза и метафиза (рис. 5). В области диафизов длинных трубчатых костей корковый слой истончен, выглядит слоистым, контуры его как со стороны костномозгового канала, так и снаружи становятся нечеткими, смазанными (рис. 6). Длинные трубчатые кости, особенно нижних конечностей, дугообразно деформированы. Рахитическая соха vara характеризуется деформацией вертельной области бедра. Большеберцовые кости изогнуты кнаружи с вершиной деформации на границе средней и дистальной частей, при этом кортикальный слой утолщен по медиальной и задней поверхностям кости (рис. 7). Нередко в области диафизов длинных трубчатых костей видны Лоозера зоны, возможны поднадкостничные переломы. Рентгенологическое исследование других отделов скелета (позвоночника, черепа, ребер) нецелесообразно, т.к. клинически выявляемые изменения в них достаточно характерны. Повторные рентгенограммы длинных трубчатых костей производят с целью контроля за эффективностью лечения. При благоприятном течении процесса структура и контуры костей становятся более четкими, вблизи эпифизарных ростковых зон появляются поперечные зоны обызвествления, которые, постепенно расширяясь, сливаются с метафизами. Чередование плотных и более светлых полос свидетельствует о волнообразном течении процесса.
Дифференциальную диагностику проводят прежде всего с витамин-D-зависимым рахитом, почечным тубулярным ацидозом, фосфат-диабетом, болезнью де Тони — Дебре — Фанкони, сходными с Р. по многим клиническим симптомам, но не связанным с дефицитом поступающего в организм витамина D (см. Рахитоподобные болезни, Тубулопатии, Ферментопатии), однако рентгенологическая картина при них не специфична. Существенную помощь оказывает рентгеносемиотика при дифференциальной диагностике рахита с врожденным Сифилисом.
Лечение включает правильную организацию диетогигиенического режима ребенка, применение витамина D2 (эргокальциферола) или соединения витамина D3 с холестерином (видехола), УФ-облучение, лечебный массаж и гимнастику. Лечение должно быть строго индивидуальным и зависеть от степени тяжести и характера течения заболевания, возраста ребенка, сезона года, климатических и материально-бытовых условий.
Рекомендуют сбалансированный по содержанию белков, жиров, углеводов, витаминов и минеральных солей (в первую очередь, кальция, фосфора и железа) рацион (см. Вскармливание детей, Питание, Питание лечебное), при котором потребность в витамине D минимальна. Следует ограничить в рационе ребенка каши и мучные изделия, что позволит снизить склонность к ацидозу и поступление в организм плохо усвояемого фосфора. При искусственном вскармливании необходимо использовать адаптированные, обогащенные витаминами молочные смеси («Виталакт», «Биолакт» и др.), ацидофильные жидкие смеси «Малютка» и «Малыш» (см. Продукты для детского питания). Диета должна сочетаться с соблюдением гигиенических правил ухода за ребенком и режима дня, соответствующего его возрасту (см. Грудной ребенок (Грудной ребёнок), Недоношенные дети, Новорожденный (Новорождённый)), с длительным пребыванием на свежем воздухе, применением закаливающих процедур воздушных ванн, обтираний и др.
Специфическую терапию начинают после постановки реакции Сульковича (исследование мочи на содержание кальция) и проводят только при отсутствии гиперкальциемии. Назначают 2000 — 10 000 МЕ витамина D в сутки в промежутках между кормлениями в течение 4—6 нед. (1 раз в 2 нед. исследуют мочу с помощью реакции Сульковича). В течение 1 года допустимо проведение лишь одного лечебного курса с последующим переходом на поддерживающие профилактические дозы. Одновременно с витамином D нельзя назначать УФ-облучение, препараты кальция. УФ-облучение можно применять для профилактики рецидивов лишь спустя 2 мес. после окончания лечения витамином D, главным образом в осенне-зимний период. В комплекс лечения рекомендуют включать аскорбиновую кислоту, витамины А, В1, В2, В5, В6, В15. Недоношенным детям с выраженным краниотабесом назначают глицерофосфат кальция вместе с микстурой следующего состава: цитрат натрия 3 г, лимонная кислота 2 г, сироп 20 мл, вода дистиллированная до 200 мл (по 1 чайной ложке 3 раза в день). Вспомогательными методами лечения Р. являются хлоридно-натриевые (соляные) и хвойные ванны (на курс 15—20 ванн), назначаемые детям старше 4—5 мес. При выраженных деформациях скелета и мышечной гипотонии показаны аппликации нагретого песка, парафина, торфа и лечебных грязей (до 2 лет только на нижние конечности).
Прогноз при своевременном и адекватном лечении благоприятный. За детьми, переболевшими Р., целесообразно вести диспансерное наблюдение в течение не менее 3 лет.
Профилактика должна начинаться в антенатальном периоде путем создания для беременной оптимальных условий (полноценное, разнообразное, обогащенное витаминами и микроэлементами питание, правильное чередование труда и отдыха, соблюдение гигиенических правил, длительное пребывание на свежем воздухе и т.д.). Если последние 2 мес. беременности приходятся на осенне-зимнее время, то показано УФ-облучение ртутно-кварцевой лампой (10—15 сеансов) в женской консультации. При невозможности провести курс УФ-облучения с 30—32-й недели беременности назначают препараты витамина D ежедневно по 400—500 МЕ в сутки. В постнатальном периоде наряду с комплексом общих профилактических мероприятий проводят специфическую профилактику рахита витамином D, которая у доношенных детей осуществляется с конца первого месяца жизни, а у недоношенных — с 1—2-недельного возраста. В осенне-зимний период следует проводить 1—2 курса УФ-облучения, прием витамина D на этот срок прекращается. При вскармливании ребенка адаптированными смесями («Малютка», «Малыш», «Виталакт», «Детолакт»), в состав которых входит термостабильный витамин D2, дополнительного назначения витамина не требуется.
Библиогр.: Волков М.В. Болезни костей у детей, с. 468, М., 1985; Детские болезни, под ред. П.Н. Гудзенко, с. 93, Киев, 1984; Детские болезни, под ред. Л.А. Исаевой, с. 189, М., 1986; Рентгенодиагностика в педиатрии, под ред. В.Ф. Баклановой и М.А. Филиппкина, т. 2, с. 250, М., 1988; Руководство по педиатрии, под ред. Р.Е. Бермана и В.К. Вогана, пер. с англ., т. 1, с. 399, М., 1987.
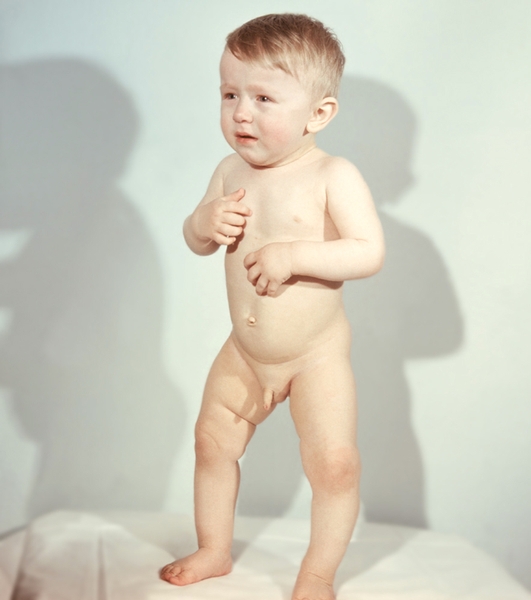
Рис. 3. О-образное искривление нижних конечностей.
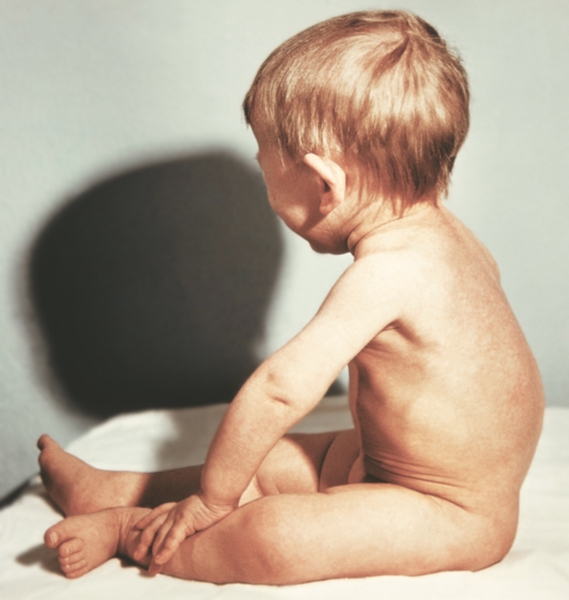
Рис. 2. Рахитический горб: дугообразное искривление позвоночника.
 Рентгенограмма верхней конечности ребенка 7 месяцев: истончение и разволокнение кортикального слоя костей предплечья, бахромчатый субхондральный контур дистальных метафизов">
Рентгенограмма верхней конечности ребенка 7 месяцев: истончение и разволокнение кортикального слоя костей предплечья, бахромчатый субхондральный контур дистальных метафизов">Рис. 6. Рентгенограмма верхней конечности ребенка 7 месяцев: истончение и разволокнение кортикального слоя костей предплечья, бахромчатый субхондральный контур дистальных метафизов.
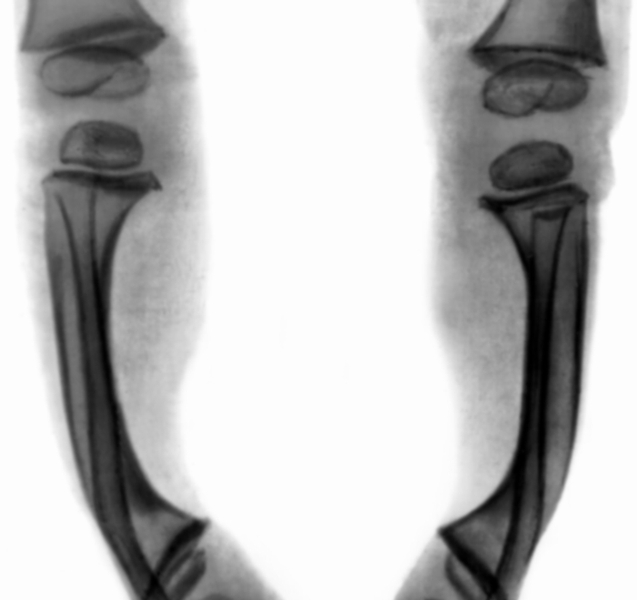
Рис. 7. Рентгенограмма нижних конечностей ребенка 1 года 4 месяцев: типичная рахитическая деформация большеберцовых костей.
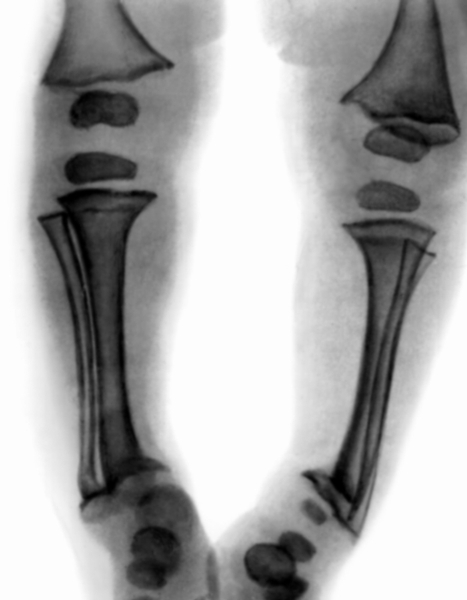
Рис. 5. Рентгенограмма нижних конечностей ребенка 1 года 5 месяцев: нечеткость костной структуры, расширены зоны предварительного обызвествления, неровный, бахромчатый субхондральный контур метафизов.
 Гаррисонова борозда — вдавление грудной клетки и расширение ее нижней части">
Гаррисонова борозда — вдавление грудной клетки и расширение ее нижней части">Рис. 1. Гаррисонова борозда — вдавление грудной клетки и расширение ее нижней части.
Рис. 4. Увеличение живота и расхождение прямых мышц вследствие снижения тонуса мышц брюшной стенки.
II
Рахи́т (rhachitis, rachitis; от греч. rhachis хребет, позвоночник + -ит, син. болезнь английская — устар.)
гиповитаминоз D у детей раннего возраста, характеризующийся расстройством кальциевого и фосфорного обмена; проявляется нарушениями костеобразования, функций нервной системы и внутренних органов.
Рахи́т врождённый (г. congenita) — P., проявляющийся с момента рождения; обусловлен гиповитаминозом D матери во время беременности.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.