патологическое состояние легочной ткани, характеризующееся повышенным содержанием в ней воздуха. Различают везикулярную (истинную) и прочие формы Э. л. (интерстициальную; викарную, старческую, врожденную локализованную Э. л., синдром Мак-Лауда, острое вздутие легких).
Везикулярная эмфизема легких — органическое поражение легочной ткани, отличающееся патологическим расширением воздушных пространств, расположенных дистальнее концевых (терминальных) бронхиол и сопровождающееся необратимыми изменениями (деструкцией, атрофией) межальвеолярных перегородок. В большинстве случаев везикулярная Э. л. сопровождает или осложняет другие формы легочной патологии (вторичная Э. л.). Чаще она наблюдается при хроническом обструктивном бронхите, являясь определяющей морфологической особенностью, обусловливающей основные функциональные расстройства. У некоторых больных эмфизема развивается в непораженных легких (первичная, идиопатическая, эссенциальная, генуинная Э. л.) и может рассматриваться как самостоятельная болезнь.
Эмфизема может поражать практически всю легочную ткань, хотя не всегда равномерно (диффузная, или генерализованная, Э. л.), или развивается на ограниченном участке (локальная Э. л.). Первичная Э. л. является диффузной, вторичная Э. л. может быть диффузной (например, при хроническом бронхите) или локальной (например, при рубцовых изменениях легочной ткани).
В зависимости от отношения эмфизематозных изменений к ацинусу (основной морфофункциональной единице легкого) различают следующие виды Э. л.: панацинарную (с поражением всего ацинуса), центриацинарную (с поражением центральной части ацинуса, в первую очередь респираторных бронхиол) и периацинарную, или парасептальную (с поражением преимущественно периферических отделов ацинуса, прилежащих к межацинарным перегородкам или висцеральной плевре). Неравномерно распределенную в легочной ткани эмфизему, установить отношение которой к ацинусам невозможно, называют иррегулярной или, поскольку она чаще развивается при пневмосклерозе рядом с рубцово-измененными участками легочной ткани, околорубцовой. Э. л., сопровождающуюся формированием булл — воздушных полостей диаметром более 1 см (по некоторым источникам более 2 см) — обозначают как буллезную. Буллы диаметром более 10 см принято называть гигантскими. Ряд исследователей для определения Э. л. с множеством крупных булл пользуются термином «буллезная болезнь».
Этиология и патогенез везикулярной Э. л. изучались главным образом применительно к диффузной ее форме. Некоторые их аспекты до настоящего времени изучены недостаточно. Представления Лаэннека (R. Th. Н. Laënnec, 1826) о связи Э. л. с повышением внутрилегочного давления у лиц определенных профессий (стеклодувы, музыканты, играющие на духовых инструментах) оказались несостоятельными. В медицинской литературе первой половины 20 в. неоднократно обсуждалась роль нарушения крови обращения в легочных капиллярах (ишемии легочной ткани), в атрофии и деструкции альвеол при Э. л. По современным данным, изменения капиллярного русла при Э. л. скорее являются вторичными и не могут объяснить ее происхождения.
В целом факторы, имеющие отношение к патогенезу Э. л., делят на эндо- и экзогенные. Из эндогенных факторов наиболее изучены генетические. Показано, что у лиц с гомозиготной формой наследственного дефицита α1-антитрипсина Э. л. развивается в 15 раз чаще, чем у остальной части населения. Установлено, что α1-антитрипсин является важным компонентом сложной системы ингибиторов протеолитических ферментов (трипсина, эластазы, коллагеназы), в т.ч. выделяемых макрофагами и полиморфно-ядерными лейкоцитами. Нарушение равновесия, связанное с врожденным дефицитом α1-антитрипсина, может при определенных обстоятельствах привести к прижизненному разрушению тончайших межальвеолярных перегородок и вследствие этого к слиянию альвеол в более крупные полости. Однако редко встречающаяся гомозиготная форма недостаточности α1-антитрипсина отнюдь не может объяснить всех случаев Э. л., в т.ч. и рано развивающейся. Даже у лиц с этим генетическим дефектом Э. л. наблюдается не всегда. Роль гетерозиготной формы недостаточности α1-антитрипсина в развитии Э. л. и других неспецифических заболеваний легких пока не доказана. Из других эндогенных факторов, способствующих развитию Э. л., некоторые исследователи выделяют врожденные дефекты структурных гликопротеинов: легочного коллагена, эластина, протеогликанов. Ряд исследователей придают значение половым гормонам. В частности считают, что нарушение соотношения андрогенов и эстрогенов может способствовать повреждению стромы легкого.
Из экзогенных факторов наибольшее значение в развитии Э. л. имеют курение табака и различные производственные загрязнения воздуха, т.е. те же факторы, которые играют ведущую роль и в происхождении хронического бронхита. Экспериментально подтверждено, что из компонентов табачного дыма, способствующих деструкции легочной ткани при Э. л., важнейшее значение имеет окись кадмия.
Химически агрессивные вещества загрязненного воздуха и, прежде всего, табачного дыма активизируют способность альвеолярных макрофагов и некоторых других клеток выделять вещества, обладающие протеолитической активностью (эластазу, нейтрофильную протеазу, кислую гидролазу). Кроме того, при длительном курении снижается активность ингибиторов протеаз, что усугубляет ферментный дисбаланс и может вести к постепенному разрушению гонких структур респираторного отдела легкого.
Важным фактором, который может стимулировать протеолитическую активность макрофагов и лейкоцитов и способствовать деструкции стенок альвеол, является инфекционное воспаление. Упорный, часто обостряющийся инфекционный воспалительный процесс в мелких бронхах, весьма вероятно, является одной из причин прогрессирующей вторичной диффузной Э. л. при обструктивном хроническом бронхите. Ведущую роль в патогенезе вторичной диффузной Э. л. принято отводить бронхиальной обструкции. При первичной Э. л., в патогенезе которой большое значение придают эндогенным факторам, бронхиальная обструкция может рассматриваться как следствие свойственных этой форме Э. л. изменений эластического каркаса легких. В норме просвет мелких бесхрящевых бронхов поддерживается эластической тягой окружающей их легочной ткани. При Э. л. эта тяга резко ослабевает или исчезает. В результате (преимущественно в фазе выдоха, когда внутригрудное давление становится положительным) наступает коллапс мелких воздухопроводящих путей и бронхиальное сопротивление резко возрастает, что ведет к увеличению работы дыхательной мускулатуры на выдохе и росту внутригрудного давления с еще большим спадением бронхов (порочный круг). Вследствие уменьшения эластической ретракции легочной ткани купол диафрагмы уплощается и нарушается функция этой главной дыхательной мышцы, в норме обеспечивающей почти весь объем вентиляции. В результате вентиляция осуществляется в значительной мере за счет вспомогательных дыхательных мышц, что крайне невыгодно в энергетическом отношении. Необходимость активного экспираторного усилия, связанного с исчезновением эластической ретракции легкого и коллапсом мелких бронхов, наряду с расстройством механики дыхательного акта, ведет к существенному возрастанию энергетических затрат для обеспечения вентиляции.
При резком сокращении газообменных возможностей легких резервы внешнего дыхания даже при минимальных нагрузках исчерпываются и развивается Дыхательная недостаточность. При первичной Э. л. обычно долго в состоянии покоя сохраняется близкий к нормальному газовый состав крови за счет максимального напряжения аппарата вентиляции, но лаже при умеренной физическом нагрузке может наступить срыв компенсации с развитием острой дыхательной недостаточности, иногда приводящей к летальному исходу. Легочная гипертензия (см. Гипертензия малого круга кровообращения) и декомпенсированное легочное сердце (Лёгочное сердце) для первичной Э. л. менее характерны, чем для вторичной, так как альвеолярная гипоксемия, ведущая к генерализованному спазму артериол, не свойственна первичной Э. л. Напротив, при хроническом обструктивном бронхите возникает альвеолярная гипоксемия и вследствие этого генерализованный спазм артериол, а выраженные нарушения газового состава крови (особенно гиперкапния) обусловливают поражение миокарда, что приводит к развитию декомпенсированного легочного сердца.
Патологическая анатомия. Макроскопически при везикулярной эмфиземе легкие увеличены в объеме, передние их края закрывают органы средостения. На разрез легочная ткань пористая, бледно-розовая со скудными включениями угольного пигмента. При вторичной Э. л. у больных с хроническим обструктивным бронхитом выявляются участки пневмосклероза, часто обильное отложение угольного пигмента, усилен рисунок периваскулярных, перибронхиальных и междольковых фиброзных прослоек.
При легочной гипертензии на разрезе видны утолщенные стенки сосудов, выступающие над окружающей тканью в виде гусиных перьев. На внутренней оболочке ветвей легочной артерии обнаруживаются желтые пятна и атеросклеротические бляшки. Сердце увеличено в размерах главным образом за счет правого желудочка.
К ранним тканевым изменениям при везикулярной Э. л. относят гипертрофию гладких мышц концевых и респираторных бронхиол 1-го и 2-го порядка. При первичной Э. л. гипертрофия гладких мышц быстро сменяется их дистрофией, атрофией и склерозом с вытеснением миоцитов и эластических волокон коллагеновыми.
Эластические волокна при Э. л. теряют извилистость, раздвигаются, сливаются в более толстые прямые пучки. Гистохимические исследования свидетельствуют об изменении состава гликозаминогликанов, а также об угнетении обменных процессов в альвеолярной выстилке. При электронной микроскопии изменения периодичности коллагеновых и эластических волокон в стенках альвеол не обнаруживаются, но отмечается гиперплазия больших альвеолярных клеток, по-видимому, компенсаторная.
Клиническая картина. Выраженная диффузная Э. л. проявляется одышкой, снижением толерантности к физической нагрузке. Грудная клетка приобретает бочкообразную форму (увеличена в объеме и как бы постоянно находится к положении глубокого вдоха), нередко наблюдается умеренно выраженный кифоз, межреберные промежутки расширены и иногда выбухают, положение ребер приближается к горизонтальному, надключичные области сглаживаются или выбухают. Дыхательные экскурсии грудной клетки уменьшены, в дыхании участвуют мышцы груди и шеи. При перкуссии грудной клетки выявляются коробочный звук, уменьшение границ сердечной тупости, а иногда почти полное ее исчезновение, низкое расположение и уменьшенная подвижность нижних границ легких. Аускультативно обычно определяется ослабленное везикулярное («ватное») дыхание. Тоны сердца, как правило, ослаблены, иногда выслушиваются акцент и расщепление II тона над легочным стволом. При пальпации брюшной стенки нередко удается определить безболезненный край печени, смещенный книзу вследствие опущения диафрагмы. В случае развития декомпенсированного легочного сердца, пальпируется болезненный, набухший край печени.
Первичная диффузная Э. л. развивается преимущественно у мужчин зрелого возраста, иногда у юношей (генетически детерминированная форма). Жалобы на одышку появляются, как правило, в возрасте до 45 лет. Больные обычно имеют астеническое телосложение, дефицит массы тела. Характерна выраженная одышка и минимальная толерантность к физической нагрузке. При небольшой физической нагрузке больные склонны осуществлять выдох при сомкнутых губах, надувая щеки («пыхтят»). Этим маневром они инстинктивно повышают давление в бронхах, чтобы ограничить их экспираторный коллапс. Цианоз может наблюдаться только в далеко зашедших случаях. В связи с прогрессирующим течением болезни быстро наступает инвалидизация больного.
Вторичная диффузная Э. л. наблюдается чаще у мужчин пожилого и старческого возраста, страдающих обструктивным хроническим бронхитом. Часто они имеют пикническое телосложение, избыточную массу тела. Одышка связана не только с физической нагрузкой, но и в большой степени с погодными (атмосферными) факторами и обострением воспалительного процесса в бронхах. Больные нередко удовлетворительно переносят умеренную физическую нагрузку, т.к. вынужденное увеличение вентиляции ведет к уменьшению альвеолярной гипоксемии. Отмечаются продуктивный кашель и аускультативные изменения, свойственные бронхиту. Характерны раннее развитие и ранняя декомпенсация легочного сердца.
Во многих случаях по клиническим проявлениям трудно различить первичную диффузную Э. л. и вторичную диффузную Э. л. у больных хроническим обструктивным бронхитом, т.к. у большинства больных первичной диффузной Э. л., особенно в поздней стадии, элементы эмфиземы и органического поражения воздухопроводящих путей (бронхит) комбинируются в тех или иных соотношениях. В связи с этим многие пульмонологи, особенно за рубежом, используют объединяющий эти состояния термин «обструктивная болезнь легких». Между тем среди лиц с хронической обструкцией дыхательных путей все же обычно удается выделить, с одной стороны, больных с преобладанием эмфизематозного поражения легких, а с другой — больных, состояние которых определяется в первую очередь обструктивным бронхитом, в т.ч. осложненным или сопровождаемым выраженной в той или иной степени эмфиземой. Первый тип (тип А) обструктивной болезни легких в литературе определяют как «эмфизематозный», «одышечный», второй тип (тип Б) — как «бронхитический», «кашляющий»; больных называют соответственно «розовыми пыхтельщиками» и «синюшными отечниками».
Локальная везикулярная Э. л., возникающая в зоне очагового пневмосклероза (околорубцовая) или бронхостеноза, не имеет самостоятельного клинического значения.
Диагноз. В диагностике Э. л., помимо характерных клинических признаков, большое значение имеют исследования функции легких (см. Легкие (Лёгкие), Пневмотахография, Спирография) и рентгенологические методы.
Исследование легочных объемов при диффузной Э. л. позволяет в большинстве случаев выявить увеличение общей емкости легких (ОЕЛ) и характерное изменение ее структуры: увеличение остаточного объема легких (ООЛ) за счет уменьшения жизненной емкости легких (Жизненная ёмкость лёгких) (ЖЕЛ). Объемные скорости форсированного выдоха при Э. л. резко снижаются. Уменьшаются объем форсированного выдоха за 1 с (ОФВ1), индекс Тиффно, максимальная вентиляция легких (МВЛ). Аэродинамическое сопротивление дыхательных путей (которое измеряют с помощью общей плетизмографии (Плетизмография)) значительно увеличивается — до 1 кПа․л-1․с и более. Резко увеличивается также растяжимость, или податливость, легких (комплайнс). Существенно уменьшается индекс ретракции — отношение эластической тяги легкого при максимальном вдохе к ОЕЛ. Динамическая растяжимость легких с увеличением частоты дыхания уменьшается более чем на 20%. Работа дыхания возрастает в основном за счет той ее фракции, которая связана с повышенным бронхиальным сопротивлением на выдохе. Для первичной Э. л. характерно увеличение минутного объема дыхания. Гипоксемия и гиперкапния в состоянии покоя обычно выражены незначительно, но быстро нарастают при физической нагрузке. При вторичной Э. л. у больных хроническим обструктивным бронхитом выявляются выраженная неравномерность альвеолярной вентиляции, увеличение функционального мертвого пространства и уменьшение отношения вентиляции к кровотоку, что создаю предпосылки для гипоксемии уже в покос, а при дальнейшем развитии процесса и для гиперкапнии.
В рентгенодиагностике везикулярной Э. л. наиболее важными признаками являются увеличение воздухонаполнения альвеол, обеднение сосудистого рисунка преимущественно в периферических отделах легочных полей, наличие булл. При диффузной Э. л. на рентгенограмме, выполненной в прямой проекции, увеличение воздухонаполнения альвеол проявляется главным образом значительным повышением прозрачности легочных полей и низким стоянием диафрагмы. Характерно отсутствие существенной динамики прозрачности легких по фазам выдоха и вдоха. На снимке, выполненном в боковой проекции, хорошо определяется вздутие передних отделах легких, которое в выраженных случаях сопровождается смещением грудины кпереди, расширением межреберных промежутков, более горизонтальным, чем в норме, расположением ребер. Тень сердца, как правило, уменьшена.
Обеднение сосудистого рисунки вплоть до его отсутствия обусловлено уменьшением диаметра и снижением количества сосудистых элементов в периферических отделах легочных полей. Такие зоны иногда «внимают более 1/3 площади легочного поля и особенно хорошо видны на томограммах.
Усиление и деформация легочного рисунка при Э. л. часто сочетаются с признаками хронического бронхита и пневмосклероза, а также гипертензии малого круга кровообращения из-за запустевания легочных артериол или их спазма. Корни легких при этом расширены за счет крупных сосудистых стволов и частично гомогенизированы и связи с уплотнением клетчатки в воротах легкого (рис. 1). При рентгенологическом исследовании нередко выявляются буллы. На рентгенограммах и томограммах буллы небольших размеров (диаметром 1—3 см) видны как округлые или овальные, четко ограниченные тонкостенные полости (рис. 2). В отличие от множественных брохиальных кист, располагающихся по ходу бронхов, буллы обычно обнаруживаются с одной стороны, в верхних отделах легких, субплеврально. Крупные одиночные воздушные пузыри неправильной формы без четко обозначенных контуров локализуются ближе к периферии легочного поля. Наличие на их фоне сосудистого рисунка, хотя и обедненного, свидетельствует в пользу эмфизематозного происхождения такой буллы. Можно обнаружить признаки ее компрессионого воздействия на окружающие легочные структуры. При этом помимо сближения и перемещения сосудов и бронхов нередко встречается смещение корня легкого, междолевых щелей, а иногда и средостения.
Определенное, значение в рентгенологической диагностике Э. л. имеют функциональные пробы. Так, признаки ограничения подвижности диафрагмы и нижнего края легкого могут быть подтверждены с помощью рентгенокимографии — регистрации движений органов путем рентгенографии через специальную подвижную щелевую решетку. При этом наряду с ослаблением подвижности диафрагмы наблюдается удлинение выдоха.
В последние годы для распознавания Э. л. и определения ее выраженности используют предложенную Саноффом (A. Sanoff) и сотрудники (1983) методику, основанную на определении продуктов деструкции легочной ткани (оксипролина, десмозина) в моче.
Дифференциальный диагноз Э. л. с другими болезнями, которые сопровождаются одышкой, например с тромбоэмболией легочных артерий (Тромбоэмболия лёгочных артерий), первичной легочной гипертензией (см. Легкие (Лёгкие)), диффузным пневмосклерозом обычно не представляют серьезных трудностей.
Лечение. Возможности лечения Э. л. весьма ограничены, поскольку, по существующим представлениям, обратное развитие имеющихся морфологических и функциональных изменений практически невозможно. Лечебные мероприятия должны быть направлены, во-первых, на приостановление или замедление прогрессирования процесса в легких, послужившего причиной эмфиземы (например, если Э. л. является следствием обструктивного хронического бронхита, проводятся профилактика и лечение инфекционного процесса в бронхах, коррекция нарушений иммунологической реактивности и др.) и, во-вторых, на купирование явлений дыхательной недостаточности. При Э. л., обусловленной недостатком α1-антитрипсина, эффективна заместительная терапия синтетическим α1-антитрипсином. Описаны попытки лечения другими ингибиторами протеаз (хлорметилкетонами контрикалом, гордоксом), ингибиторами калликреин-кининовой системы (пармидин), а также андрогенами.
Необходимы категорическое исключение курения и других вредных, в т.ч. профессиональных, воздействий на легочную ткань, ограничение физической активности, рациональное трудоустройство или предоставление группы инвалидности в зависимости от выраженности функциональных расстройств. При значительной степени дыхательной недостаточности показана длительная Кислородная терапия, в т.ч. и в домашних условиях с помощью различных портативных устройств.
Полезны занятия лечебной физкультурой. Комплекс дыхательных упражнений позволяет научить больного правильному дыханию с максимальным участием диафрагмы. Утренняя гигиеническая и лечебная гимнастика, дозированная лечебная ходьба способствуют увеличению дыхательной поверхности легких (за счет включения в работу дополнительных альвеол, мобилизации вспомогательных механизмов кровообращения), сохранению подвижности грудной клетки. Особое внимание уделяют укреплению мускулатуры выдоха, увеличению подвижности грудной клетки, развитию диафрагмального дыхания и овладению механизмом дыхания с удлиненным выдохом. Удлиненный выдох с одновременной активной мобилизацией дыхательной функции диафрагмы уменьшает количество остаточного воздуха в легких. Увеличение подвижности грудной клетки и диафрагмы создает также условия, облегчающие работу сердца. Если подвижность грудной клетки значительно ограничена, при выполнении упражнений рекомендуется сдавливать ее руками на выдохе. В занятиях лечебной физкультурой используют упражнения малой и умеренной интенсивности. Недопустимы натуживания и задержка дыхания.
При улучшении состояния больных назначают лечебную ходьбу в медленном темпе (до 60—70 шагов в минуту) на расстояние 200—300 м в сочетании с удлиненным выдохом. В дальнейшем постепенно можно ускорить темп ходьбы и увеличить расстояние до 400—500 м, а также ввести в комплекс ходьбу по лестницы (вначале в пределах 2—3 этажей). При повышении приспособляемости больных к физическим нагрузкам добавляют упражнения, охватывающие большие мышечные группы, в положении лежа, сидя и стоя, постепенно увеличивают расстояние в лечебной ходьбе.
При Э. л., неравномерно поражающей легочную ткань, особенно если имеются гигантские буллы, сдавливающие способные к газообменной функции участки легкого, рекомендуются оперативные вмешательства, направленные на удаление буллезно-измененной нефункционирующей легочной ткани и улучшение вентиляции остальной части легких. Такие операции должны осуществляться по строгим показаниям, после тщательной рентгенологической и функциональной оценки состояния легких (в т.ч. изучения регионарных функций). Более безопасной операцией считается трансторакальное микродренирование булл по Мональди с длительной активной аспирацией, что ведет к уменьшению объема, а иногда и к облитерации воздушных полостей. Впрочем, об излечении Э. л. после оперативных вмешательств говорить нельзя, а отдаленные результаты требуют дальнейшего изучения и оценки.
Прогноз при диффузной Э. л. в целом неблагоприятный, однако сроки инвалидизации и наступления летального исхода могут значительно варьировать у разных больных — в зависимости от интенсивности разрушения легочной ткани.
Профилактика везикулярной Э. л. разработана недостаточно. В общих чертах она аналогична профилактике хронического бронхита. Категорическое запрещение курения и предотвращение вдыхания загрязненного воздуха особенно важны при врожденной предрасположенности к Э. л. (отягощенная наследственность, недостаток α1-антитрипсина).
Прочие формы эмфиземы легких. Викарная эмфизема легких характеризуется перерастяжением легкого или его части, связанным с уменьшением объема остальной легочной ткани в результате ее рубцового сморщивания, ателектаза или оперативного вмешательства. Викарная Э. л. не является истинной Э. л., поскольку при этом не происходит разрушения или атрофии легочной ткани, а иногда, особенно в молодом возрасте, развивается ее гипертрофия.
Старческая эмфизема легких также не может быть отнесена к истинной Э. л., т.к. в данном случае утрата легочной тканью эластичности связана с инволютивными изменениями и не сопровождается резким нарушением структуры респираторных отделов и деструкцией стенок альвеол. Макроскопически при старческой эмфиземе легкие дряблые и недостаточно спадаются, микроскопически выявляются склероз мышечных пучков, оплетающих стенки бронхиол, растяжение устьев альвеолярных мешочков, уплощение последних.
Врожденная локализованная (врожденная долевая) эмфизема легких представляет собой порок развития легочной ткани (см. Легкие (Жизненная ёмкость лёгких), пороки развития).
Синдром Мак-Лауда (сверхпрозрачное легкое) является редкой формой Э. л. с односторонним поражением. По гипотезе Мак-Лауда (W.Н. MacLeod, 1954) болезнь связана с перенесенным в раннем детском возрасте односторонним бронхиолитом и клапанным нарушением бронхиальной проходимости. Эта форма Э. л. протекает бессимптомно или с умеренно выраженной дыхательной недостаточностью. При рентгенологическом исследовании выявляют повышение прозрачности пораженного легкого, ослабление сосудистого рисунка. Объем пораженного легкого обычно уменьшен, однако описано и увеличение легкого со смещением средостения в противоположную сторону и низким стоянием купола диафрагмы. Лечение в большинстве случаев не требуется. При резком увеличении объема пораженного легкого, приводящем к выраженному смещению средостения и дыхательной недостаточности, а также при развитии в легком хронического инфекционного процесса показана пневмонэктомия.
Интерстициальная эмфизема легких представляет собой скопление пузырьков воздуха в межуточной (интерстициальной) ткани легкого. Причиной этого обычно является нарушение целости стенок воздухсодержащих структур легкого вследствие резкого повышения внутрилегочного давления, механической или иной травмы. Экспериментально доказано, что при значительном и стойком повышении внутриальвеолярного давления воздух может диффундировать в паравенозную клетчатку, где внутритканевое давление минимально вследствие легкой спадаемости легочных вен, даже при отсутствии механического нарушения целости альвеолярной стенки. Разрывы альвеол с выхождением воздуха в межуточную ткань легкого наблюдаются чаще у детей, особенно раннего возраста, вследствие безуспешных кашлевых попыток преодолеть тяжелую клапанную обструкцию бронхов, связанную с закупоркой их густой слизью (например, при муковисцидозе, некоторых формах бронхиолита, инфекционных деструкциях легких); а также при реанимационных мероприятиях, особенно у новорожденных, включающих искусственную вентиляцию легких под избыточно высоким давлением. Описана интерстициальная Э. л. у новорожденных при болезни гиалиновых мембран. У взрослых интерстициальная Э. л. чаще является результатом надсадного кашля (например, при хроническом бронхите), ранений легкого (в т.ч. пункции легочной ткани), сдавлений грудной клетки при замкнутой голосовой щели, повреждений от взрывной волны.
Воздух, проникший в межуточную ткань легкого в результате разрыва или патологической деструкции стенок воздухсодержащих полостей либо вследствие диффузии, обычно перемещается по направлению к медиальной поверхности и корню легкого. Через клетчатку корня легкого он проникает в средостение и далее в клетчаточные пространства шеи, грудной стенки, головы и др.
Клинические проявления интерстициальной Э. л. обычно связаны не столько с наличием воздуха в межуточной ткани самого органа (в изолированном виде это встречается, по-видимому, лишь в наиболее легких случаях и, как правило, не распознается), сколько с накоплением его в средостении, т.е. развитием эмфиземы средостения (см. Средостение), или под висцеральной плеврой с последующим ее разрывом и выходом воздуха в плевральную полость (см. Пневмоторакс).
При интерстициальной Э. л. проводится лечение болезней и повреждений, осложнением которых она явилась. В случае возникновения эмфиземы средостения или пневмоторакса, сопровождающихся острым нарушением кровообращения и дыхания, показано дренирование средостения или плевральной полости с постоянной аспирацией воздуха. Прогноз при интерстициальной Э. л. определяется в основном тяжестью основной болезни или травмы.
Острое вздутие легких — патологическое состояние, при котором объем воздушных пространств в респираторном отделе легкого увеличивается за счет обратимого перерастяжения стенок альвеол, возникающего, как правило, при формировании клапанного механизма в воздухоносных путях (например, во время приступа бронхиальной астмы).
Библиогр.: Болезни органов дыхания, под ред. Н.Р. Палеева, т. 3, с. 180, М., 1990; Крофтон Дж. и Дуглас А. Заболевания органов дыхания, пер. с англ., с. 325, М., 1974; Линденбратен Л.Д. и Наумов Л.Б. Рентгенологические синдромы и диагностика болезней легких, М., 1972; Малова М.Н. Эмфизема легких, М., 1975; Многотомное руководство по внутренним болезням, под ред. Н.С. Молчанова, т. 3, с. 247, М., 1964; Мясникова М.И. Эмфизема легких. Хирургические аспекты, Петрозаводск, 1975; Руководство по пульмонологии, под ред. Н.В. Путова и Г.Б. Федосеева, с. 200, Л., 1984.
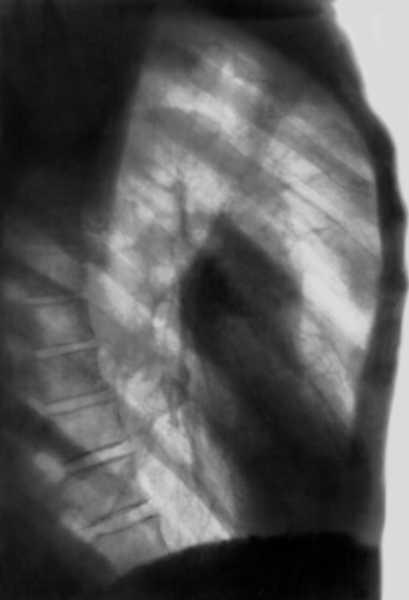 Рентгенограмма грудной клетки в левой боковой проекции при везикулярной диффузной эмфиземе легких: отмечаются тотальное двустороннее повышение прозрачности легочных полей, обеднение сосудистого рисунка по периферии при усилении его в центральных отделах, расширение корней легких и уплощение диафрагмы">
Рентгенограмма грудной клетки в левой боковой проекции при везикулярной диффузной эмфиземе легких: отмечаются тотальное двустороннее повышение прозрачности легочных полей, обеднение сосудистого рисунка по периферии при усилении его в центральных отделах, расширение корней легких и уплощение диафрагмы">Рис. 1б). Рентгенограмма грудной клетки в левой боковой проекции при везикулярной диффузной эмфиземе легких: отмечаются тотальное двустороннее повышение прозрачности легочных полей, обеднение сосудистого рисунка по периферии при усилении его в центральных отделах, расширение корней легких и уплощение диафрагмы.
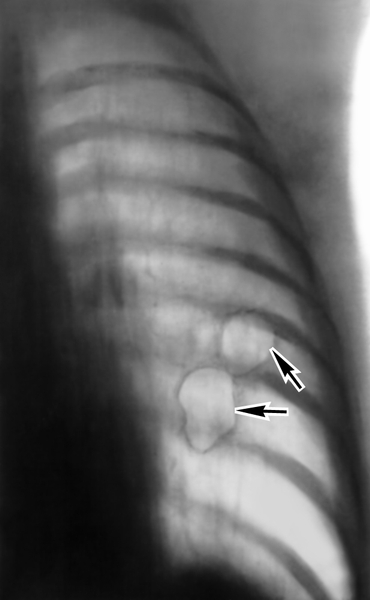
Рис. 2б). Томограмма грудной клетки (прямая проекция) при буллезной эмфиземе легких: в левом легком видны тонкостенные полости овальной формы (указаны стрелками).
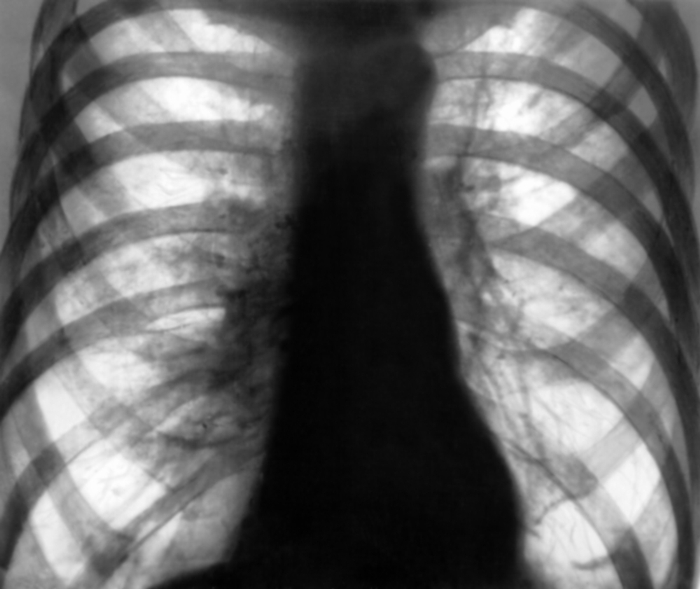
Рис. 1а). Рентгенограмма грудной клетки в прямой проекции при везикулярной диффузной эмфиземе легких: отмечаются тотальное двустороннее повышение прозрачности легочных полей, обеднение сосудистого рисунка по периферии при усилении его в центральных отделах, расширение корней легких и уплощение диафрагмы.
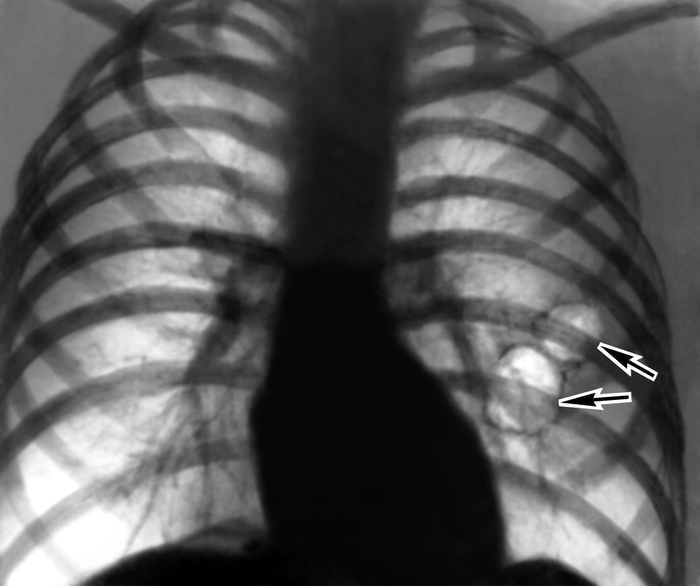
Рис. 2а). Рентгенограмма грудной клетки (прямая проекция) при буллезной эмфиземе легких: в левом легком видны тонкостенные полости овальной формы (указаны стрелками).
II
Эмфизе́ма лёгких (emphysema pulmonum)
патологическое состояние легких, характеризующееся увеличенным содержанием в них воздуха; термин Э. л. часто употребляют также для обозначения патологических состояний легких, характеризующихся расширением воздушных пространств лишь дистальнее конечных бронхиол и сопровождающихся деструктивными изменениями стенок альвеол.
Эмфизе́ма лёгких альвеоля́рная (е. pulmonum alveolare; син. Э. легких везикулярная) — Э. л., характеризующаяся расширением просвета альвеол.
Эмфизе́ма лёгких атрофи́ческая (е. pulmonum atrophicum) — см. Эмфизема легких старческая.
Эмфизе́ма лёгких буллёзная (е. pulmonum bullosum) — морфологический вариант Э. л. с образованием крупных воздушных пузырей в краевых отделах легких.
Эмфизе́ма лёгких везикуля́рная (е. pulmonum vesiculare) — см. Эмфизема легких альвеолярная.
Эмфизе́ма лёгких вика́рная (е. pulmonum vicarium; син. Э. легких компенсаторная) — Э. л., развивающаяся при значительном уменьшении объема функционирующей легочной ткани, например после удаления одного легкого или массивного поражения легкого каким-либо патологическим процессом.
Эмфизе́ма лёгких врождённая долева́я (е. pulmonum congenitum lobare) — Э. л. в виде расширения одной из долей, обусловленная аномалией развития приводящего бронха и его разветвлений; часто сопровождается сдавлением соседних участков легкого.
Эмфизе́ма лёгких врождённая односторо́нняя (е. pulmonum congenitum uniloculare) — Э. л. в виде повышенной воздушности одного легкого, обусловленной аномалией развития легочной ткани.
Эмфизе́ма лёгких втори́чная (е. pulmonum secundarium) — Э. л., возникающая как осложнение хронического бронхита, бронхоэктатической болезни, пневмосклероза и других болезней легких.
Эмфизе́ма лёгких втори́чная диффу́зная (е. pulmonum secundarium diffusum) — Э. л. в. при хроническом бронхите, обусловленная обструкцией мелких ветвей бронхов в обоих легких.
Эмфизе́ма лёгких высо́тная — повышенное содержание воздуха в легочной ткани у альпинистов и жителей высокогорных местностей, развивающееся в результате адаптации к низкому содержанию кислорода во вдыхаемом воздухе.
Эмфизе́ма лёгких генуи́нная (е. pulmonum genuinum) — см. Эмфизема легких первичная диффузная.
Эмфизе́ма лёгких диффу́зная (е. pulmonum diffusum) — Э. л., при которой поражены все отделы легких.
Эмфизе́ма лёгких идиопати́ческая (е. pulmonum idiopathicum) — см. Эмфизема легких первичная диффузная.
Эмфизе́ма лёгких интерстициа́льная (е. pulmonum interstitiale) — см. Эмфизема легких межуточная.
Эмфизе́ма лёгких иррегуля́рная (е. pulmonum irregulare) — см. Эмфизема легких очаговая.
Эмфизе́ма лёгких компенсато́рная (е. pulmonum compensatorium) — см. Эмфизема легких викарная.
Эмфизе́ма лёгких локализо́ванная (е. pulmonum localisatum) — см. Эмфизема легких очаговая.
Эмфизе́ма лёгких межу́точная (е. pulmonum interstitiale; син. Э. легких интерстициальная) — Э. л., возникающая в результате поступления воздуха в интерстициальную ткань легкого через разрывы стенок альвеол, например при сильных кашлевых толчках.
Эмфизе́ма лёгких обструкцио́нная (е. pulmonum obstructivum) — вторичная Э. л., обусловленная пониженной проходимостью воздухоносных путей, особенно на выдохе, например при обструктивном бронхите (бронхиолите).
Эмфизе́ма лёгких околорубцо́вая (е. pulmonum pericicatricale) — см. Эмфизема легких очаговая.
Эмфизе́ма лёгких островко́вая (е. pulmonum insulare) — см. Эмфизема легких очаговая.
Эмфизе́ма лёгких очаго́вая (е. pulmonum focale; син.: Э. легких иррегулярная, Э. легких локализованная, Э. легких околорубцовая, Э. легких островковая, Э. легких перифокальная) — Э. л., при которой поражены лить отдельные участки легочной ткани; обусловлена деструкцией и растяжением стенок альвеол по соседству с участками ателектазов, очагами воспаления или рубцами.
Эмфизе́ма лёгких панацино́зная (е. pulmonum panacinosum; син. Э. легких панлобулярная) — морфологический вариант Э. л., при котором патологические изменения охватывают все отделы ацинусов или долек.
Эмфизе́ма лёгких панлобуля́рная (е. pulmonum panlobulare) — см. Эмфизема легких панацинозная.
Эмфизе́ма лёгких парасепта́льная (е. pulmonum paraseptale; син. Э. легких периацинарная) — морфологический вариант Э. л., при котором патологические изменения возникают только в дистальных альвеолах аципуса, расположенных вблизи от междольковых перегородок или около плевры.
Эмфизе́ма лёгких перви́чная диффу́зная (е. pulmonum primarium diffusum: син.: Э. легких генуинная, Э. легких идиопатическая, Э. легких эссенциальная) — хроническая неспецифическая болезнь легких неясной этиологии, характеризующаяся развитием диффузной Э. л.; встречается чаще в США и других странах Америки.
Эмфизе́ма лёгких периацина́рная (е. pulmonum periacinale) — см. Эмфизема легких парасептальная.
Эмфизе́ма лёгких перифока́льная (е. pulmonum perifocale) — см. Эмфизема легких очаговая.
Эмфизе́ма лёгких ста́рческая (е. pulmonum senile; син. Э. легких атрофическая) — Э. л., возникающая в результате возрастной инволюции легочной ткани.
Эмфизе́ма лёгких травмати́ческая (е. pulmonum traumaticum) — межуточная Э. л., возникшая в результате травмы легкого, например баротравмы.
Эмфизе́ма лёгких центриацино́зная (е. pulmonum centriacinosum; син. Э. легких центрилобулярная) — морфологический вариант Э. л., при котором патологические изменения возникают только в проксимальных отделах аципуса — в респираторных бронхиолах и прилежащих к ним альвеолах.
Эмфизе́ма лёгких центрилобуля́рная (с. pulmonum centrilobularc) — см. Эмфизема легких центриацинозная.
Эмфизе́ма лёгких эссенциа́льная (е. pulmonum essentiale) — см. Эмфизема легких первичная диффузная.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.