метод исследования мочевого пузыря путем осмотра его внутренней поверхности с помощью специального прибора — цистоскопа.
Идея осмотра мочевых путей с помощью внешнего источника света принадлежит итальянскому врачу Боццини (Ph. Bozzini, 1805) Немецкий уролог Нитце (М. Nitze, 1877, 1879) соединил в одном приборе яркий источник света и оптическую систему. Этот прибор вводили в мочевой пузырь, заполненный жидкостью. Полость мочевого пузыря освещалась электрической лампочкой, расположенной на внутреннем конце трубки. Французский уролог Альбарран (D.J. Albarran) в 1897 г. предложил включить в систему цистоскопа специальный управляемый подъемник для введения катетера в устье мочеточника.
Показания к Ц. многообразны и охватывают не только большинство заболеваний мочевого пузыря, но и верхних мочевых путей, а также почек. Ц. поселяет определить состояние слизистой оболочки мочевого пузыря, устьев мочеточников, наличие инородных тел, конкрементов, вид выделяющейся из устьев мочеточников мочи Ц. остается ведущим методом в диагностике опухолей мочевого пузыря. Для выявления распространенности опухоли Ц. выполняют также при раке матки и придатков, сигмовидной и прямой кишки. Показанием для экстренной Ц. является безболевая макрогематурия. Ц. является неотъемлемой частью других диагностических процедур, например хромоцистоскопии, катетеризации (Катетеризация) мочеточников, ретроградной уретеропиелоскопии и уретеропиелографии (см. Пиелография), а также хирургических, диагностических и лечебных вмешательств, например взятия кусочка ткани для гистологического исследования, цистолитотрипсии, электрокоагуляции доброкачественных опухолей, рассечения уретероцеле.
Цистоскопия противопоказана при острых воспалительных заболеваниях уретры, предстательной железы, яичка и его придатка, мочевого пузыря, повреждениях уретры, атонии мочевого пузыря и верхних мочевых путей, осложненной пузырно-мочеточниково-почечными рефлексами. Острый пиелонефрит с высокой температурой тела не является противопоказанием к цистоскопии и катетеризации мочеточников.
Для выполнения Ц. необходимы определенные условия: уретра должна быть проходима для цистоскопа, мочевой пузырь — достаточно растяжимый, емкостью не менее 75—100 мл. Во время исследования жидкость, заполняющая мочевой пузырь, должна быть прозрачной. Поэтому мочевой пузырь промывают перед исследованием и во время проведения процедуры. По особым показаниям при непроходимости уретры Ц. может быть осуществлена через функционирующий надлобковый мочепузырный свищ.
Цистоскопию производят с помощью специального прибора — цистоскопа (цистоуретроскопа), снабженного осветительной и оптической системами, который вводят в мочевой пузырь по уретре. Основными элементами цистоскопа являются тонкостенный металлический ствол (тубус) и вводимая в него трубка с оптической системой. На дистальном конце цистоскопа размещается осветитель. Между оптической трубкой и стволом имеется зазор, используемый для введения в мочевой пузырь жидкости и выведении ее, а также для проведения катетеров или гибких инструментов.
По назначению различают смотровые цистоскопы, катетеризационные, операционные, специального назначения и универсальные. Смотровой цистоскоп обеспечивает осмотр и промывание мочевого пузыря. Катетеризационные цистоскопы предназначены для катетеризации мочеточников. По количеству одновременно проводимых катетеров различают односторонние и двусторонние катетеризационные цистоскопы. Операционный цистоскоп (рис. 1) служит для проведения лечебных или диагностических манипуляций с помощью гибких инструментов. Универсальный цистоскоп предназначен для осмотра мочевого пузыря, катетеризации мочеточников, вмешательств гибкими инструментами под контролем зрения, а также для электрогидравлического дробления камней в полости мочевого пузыря с помощью специальных аппаратов. Цистоскопы специального назначения приспособлены для выполнения определенной процедуры или исследования. Цистолитотриптор предназначен для механического дробления камней в полости мочевого пузыря под контролем зрения. Камнедробление осуществляют путем сдавливания камня зубчатыми губками прибора. Цисторезектоскоп (резектоскоп, рис. 2) служит для трансуретальной электрорезекции шейки мочевого пузыря при ее склерозе, резекции предстательной железы при ее аденоме и раке, резекции под контролем зрения папиллом и опухолей мочевого пузыря током высокой частоты. Фотоцистоскоп обеспечивает возможность фотографирования внутренней поверхности мочевого пузыря. Для обследования детей имеются детские цистоскопы небольшого диаметра.
Цистоскопы стерилизуют холодным методом (жидкостная стерилизация 6% раствором перекиси водорода или окисью этилена в специальных камерах).
Специальной подготовки больного к исследованию не требуется. При необходимости выполнения Ц. у больного с хроническим воспалительным процессом в уретре, предстательной железе, яичке и его придатке перед исследованием в течение нескольких дней проводят противовоспалительное лечение во избежание обострения процесса или ограничиваются одноразовой инъекцией антибиотика широкого спектра действия внутримышечно или внутривенно за 1 ч до исследования. Перед Ц. больной должен помочиться. Больного укладывают в гинекологическое кресло или на рентгенологический стол. Ноги, лобковую область и промежность покрывают стерильным бельем, оставляя открытым лишь половой член у мужчины или половую щель у женщины.
В большинстве случаев Ц. проводят под местной анестезией. В уретру вводят 10 мл теплого 2% раствора новокаина или гель с лидокаином и на половой член под головкой накладывают на 5—10 мин специальный зажим. У лиц с неустойчивой психикой Ц. целесообразно выполнять под общей или эпидуральной анестезией.
Цистоскоп вводят в мочевой пузырь с учетом физиологических сужений и изгибов уретры (см. Катетеризация). Смазывать цистоскоп перед введением в уретру следует только стерильным глицерином, который не нарушает прозрачности оптической среды.
После введения цистоскопа в мочевой пузырь выпускают остаточную мочу и определяют ее количество в миллилитрах. Затем наполняют мочевой пузырь теплым раствором оксицианида ртути 1:5000 или раствором фурацилина 1:5000, или 2—3% раствором борной кислоты до позыва на мочеиспускание, по которому определяют физиологическую вместимость мочевого пузыря (250—300 мл). Обычно Ц. выполняют при введении в мочевой пузырь 200 мл жидкости. Если в содержимом полости мочевого пузыря имеется примесь крови или гноя, мочевой пузырь промывают, а затем вводят оптическую систему и приступают к систематическому осмотру, который проводят по определенной схеме.
Вначале осматривают переднюю стенку и верхушку мочевого пузыря, где определяется пузырек воздуха, служащий ориентиром (рис. 3). Затем цистоскоп поворачивают вправо на 90° и осматривают левую боковую стенку, далее — правую и, наконец, заднюю стенку мочевого пузыря и его дно. Учитывая, что патологические процессы локализуются часто в области мочепузырного треугольника (треугольник Льето), образуемого устьями мочеточников и внутренним отверстием уретры, эту область исследуют с особым вниманием.
Нормальная слизистая оболочка мочевого пузыря имеет бледно-розовую окраску, слегка блестящая, с нежным сосудистым рисунком; лишь в области мочепузырного треугольника и шейки мочевого пузыря прослеживаются более крупные сосуды. Устья мочеточников располагаются симметрично на небольших возвышениях по концам межмочеточникового валика, отличающегося по цвету от окружающей слизистой оболочки. По отношению к воображаемому циферблату часов, на котором расположение воздушного пузырька соответствует 12 часам, правый мочеточник находится на 7, а левый — на 5 часах. Устья мочеточников чаще имеют воронкообразную форму с точечными отверстиями в центре, но они могут иметь форму запятой или щели.
Обычно осмотр мочевого пузыря совмещают с хромоцистоскопией, которая заключается во внутривенном введении 1—3 мл 0,4% раствора индигокармина и наблюдении за временем и интенсивностью его выделения с мочой из устьев мочеточников. Поэтому иногда хромоцистоскопию называют индигокарминовой пробой, хотя правильнее относить это название только к определению времени выделения индигокармина по уретральному катетеру или цистостомическому дренажу или при самостоятельном мочеиспускании. Это бывает необходимо для установления проходимости верхних мочевых путей, например на стороне выполненной операции и наличии нефростомы перед ее заживлением.
Введенный внутривенно индигокармин в норме начинает выделяться в мочевой пузырь через 3—5 мин, интенсивно окрашивая струю мочи в стай цвет. Отсутствие выделения индигокармина в течение 10—12 мин может указывать на значительное снижение функций почки или на нарушение оттока мочи из ее лоханки.
Цистоскопическая картина при различных патологических изменениях имеет характерные особенности. При аплазии почки соответствующее устье мочеточника отсутствует. В ряде случаев можно обнаружить удвоение устьев мочеточников или даже утроение. Уретероцеле (кистовидное расширение мочеточника в области устья) определяется в виде шаровидного выпячивания, покрытого нормальной слизистой оболочкой, местами пронизанного мелкими сосудами. При дивертикуле мочевого пузыря можно увидеть его входное отверстие. Необходимая для успешной дивертикулэктомии информация о взаиморасположении устья мочеточников и входа в дивертикул может быть получена только с помощью Ц.
При затяжном течении Цистита с упорной дизурией порой только Ц. позволяет определить первопричину и степень выраженности изменений в слизистой оболочке мочевого пузыря.
С помощью Ц. могут быть выявлены язвенные изменения слизистой оболочки, лейкоплакия, мочевые камни и инородные тела мочевого пузыря, а также камень в устье мочеточника. Так как и большинстве случаев образование камней мочевого пузыря — вторичный процесс, при Ц. тщательно осматривают слизистую оболочку на всем протяжении с целью выявления патологических изменений — дивертикула, опухоли, увеличения предстательной железы и др. Пристеночные (лигатурные) камни формируются вокруг шелковых нитей при случайном прошивании стенки мочевого пузыря во время операций на органах малого таза. При гематурии (Гематурия) обычно четко определяется выделение крови из устья мочеточника, иногда в виде сгустка червеобразной формы. Характерна цистоскопическая картина при пионефрозе, когда из устья мочеточника выделяется гной как «паста из тюбика».
В ходе Ц. можно проводить и лечебные манипуляции: эндовезикальную электрокоагуляцию простой язвы или папилломы, рассечение устья мочеточника при уретероцеле, инъецирование под слизистую оболочку пузыря различных лекарственных средств, например при туберкулезе, простой язве; бужирование мочеточника при его стриктуре, катетеризацию мочеточника для восстановления его проходимости при обтурации камнем, низведение камня из мочеточника с помощью экстракторов, рассечение и извлечение пристеночной лигатуры, механическую или электрогидравлическую цистолитотрипсию, трансуретральную электрорезекцию аденомы или рака предстательной железы и др. С дифференциально-диагностической целью выполняют биопсию, которая позволяет установить вид опухоли и степень ее злокачественности.
К осложнениям Ц. относят кровотечение, повреждение стенки уретры, например при форсированном введении инструмента у больного с искривленной и суженной уретрой; обострение воспалительного процесса в уретре, предстательной железе, придатках, яичках; уретральную (резорбтивную) лихорадку. Повреждение уретры с образованием ложного хода требует экстренного надлобкового отведения мочи, предпочтительнее путем пункционной цистостомии (см. Мочевой пузырь). При строгом учете противопоказаний, тщательном соблюдении методики Ц. и правил асептики в большинстве случаев удается избежать осложнений.
Библиогр.: Оперативная урология, под ред. Н.А Лопаткина и И.П. Шевцова, Л., 1986; Руководство по клинической урологии, под ред. А.Я. Пытеля, М., 1969—1970; Хохлова Н.М., Молен А.И. и Глебова З.С. Новые унифицированные урологические эндоскопы, Мед. техн., № 5, с. 13, 1979.
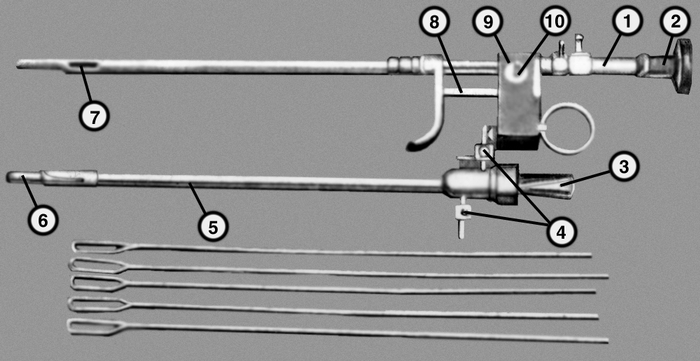 набор гибких инструментов с наконечниками для фиксации, коагуляции и удаления различных образований в просвете мочевого пузыря; 1 — оптическая трубка с волоконным световодом; 2 — окулярная часть оптической трубки; 3 — обтуратор с отгибаемым концом; 4 — краны для подачи и отведения промывной жидкости; 5 — ствол цисторезектоскопа; 6 — конец обтуратора; 7 — конец вставленного в рабочую часть ствола инструмента; 8 — механизм, управляющий перемещением инструментов; 9 — колодка для крепления инструментов; 10 — электрический штырь для подключения к генератору тока высокой частоты">
набор гибких инструментов с наконечниками для фиксации, коагуляции и удаления различных образований в просвете мочевого пузыря; 1 — оптическая трубка с волоконным световодом; 2 — окулярная часть оптической трубки; 3 — обтуратор с отгибаемым концом; 4 — краны для подачи и отведения промывной жидкости; 5 — ствол цисторезектоскопа; 6 — конец обтуратора; 7 — конец вставленного в рабочую часть ствола инструмента; 8 — механизм, управляющий перемещением инструментов; 9 — колодка для крепления инструментов; 10 — электрический штырь для подключения к генератору тока высокой частоты">Рис. 2. Цисторезектоскоп Цир-ВС-1 с волоконным световодом и набором гибких инструментов: вверху — трубка с оптической системой (рабочая часть ствола в собранном виде); посередине — ствол цисторезектоскопа с введенным обтуратором; внизу — набор гибких инструментов с наконечниками для фиксации, коагуляции и удаления различных образований в просвете мочевого пузыря; 1 — оптическая трубка с волоконным световодом; 2 — окулярная часть оптической трубки; 3 — обтуратор с отгибаемым концом; 4 — краны для подачи и отведения промывной жидкости; 5 — ствол цисторезектоскопа; 6 — конец обтуратора; 7 — конец вставленного в рабочую часть ствола инструмента; 8 — механизм, управляющий перемещением инструментов; 9 — колодка для крепления инструментов; 10 — электрический штырь для подключения к генератору тока высокой частоты.
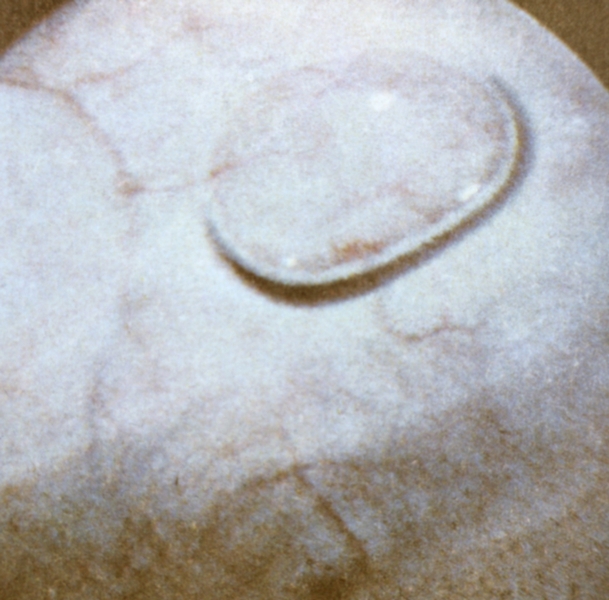 слизистая оболочка передней стенки мочевого пузыря с пузырьком воздуха, который служит ориентиром при проведении цистоскопии">
слизистая оболочка передней стенки мочевого пузыря с пузырьком воздуха, который служит ориентиром при проведении цистоскопии">Рис. 3. Цистоскопическая картина в норме: слизистая оболочка передней стенки мочевого пузыря с пузырьком воздуха, который служит ориентиром при проведении цистоскопии.
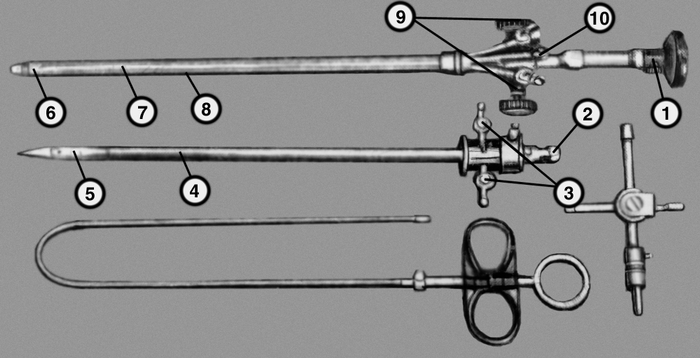 проксимальный конец) в стволе цистоскопа; 3 — краны для подачи и отведения промывной жидкости; 4 — ствол цистоскопа; 5 — дистальный конец обтуратора; 6 — подъемник механизма Альбаррана; 7 — стволовая часть оптической трубки; 8 — тяги, управляющие подъемником; 9 — маховички для управления тягами подъемника; 10 — патрубки для введения катетеров и гибких инструментов">
проксимальный конец) в стволе цистоскопа; 3 — краны для подачи и отведения промывной жидкости; 4 — ствол цистоскопа; 5 — дистальный конец обтуратора; 6 — подъемник механизма Альбаррана; 7 — стволовая часть оптической трубки; 8 — тяги, управляющие подъемником; 9 — маховички для управления тягами подъемника; 10 — патрубки для введения катетеров и гибких инструментов">Рис. 1. Операционный цистоскоп с волоконным световодом ЦиО-ВС-2: вверху — трубка с оптической системой; посередине — ствол цистоскопа с введенным обтуратором; внизу — гибкий инструмент; сбоку — кран-тройник, применяемый для интенсивного промывания мочевого пузыря; 1 — окулярная часть оптической трубки; 2 — обтуратор (проксимальный конец) в стволе цистоскопа; 3 — краны для подачи и отведения промывной жидкости; 4 — ствол цистоскопа; 5 — дистальный конец обтуратора; 6 — подъемник механизма Альбаррана; 7 — стволовая часть оптической трубки; 8 — тяги, управляющие подъемником; 9 — маховички для управления тягами подъемника; 10 — патрубки для введения катетеров и гибких инструментов.
II
Цистоскопи́я (Цисто- + греч. skopeō рассматривать, исследовать)
метод исследования мочевого пузыря, заключающийся в осмотре его внутренней поверхности с помощью цистоскопа.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.